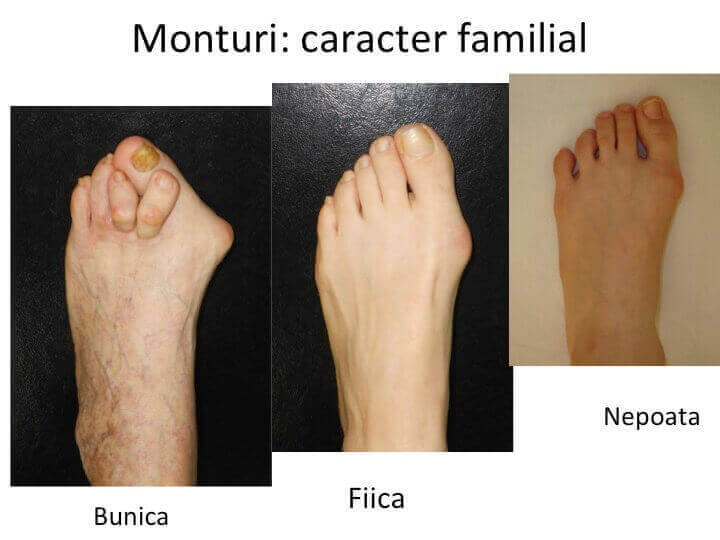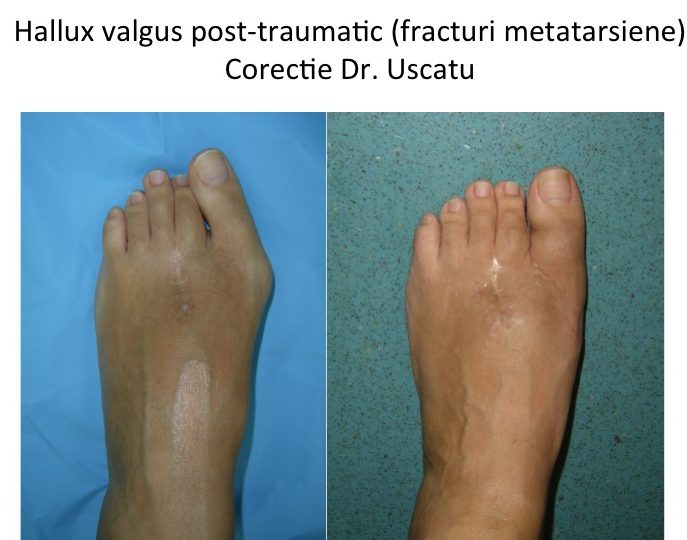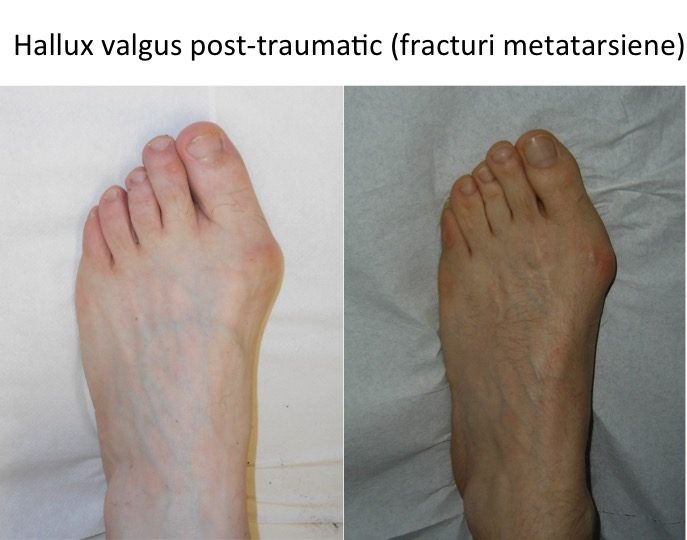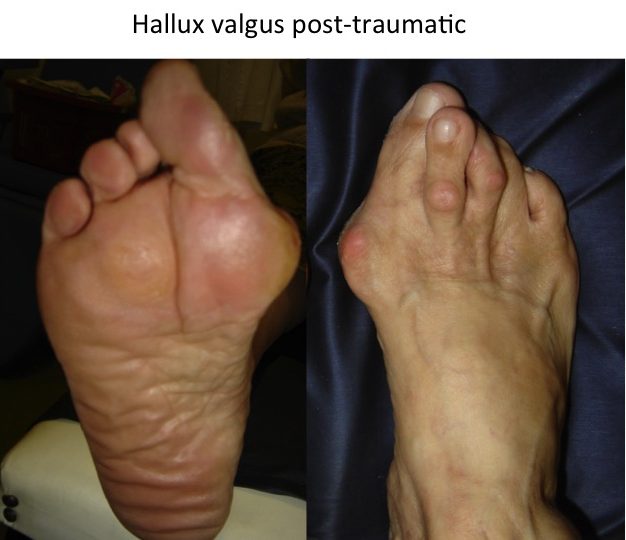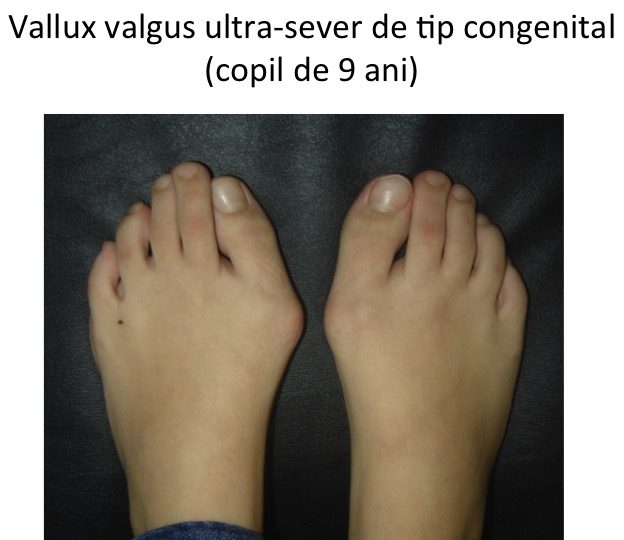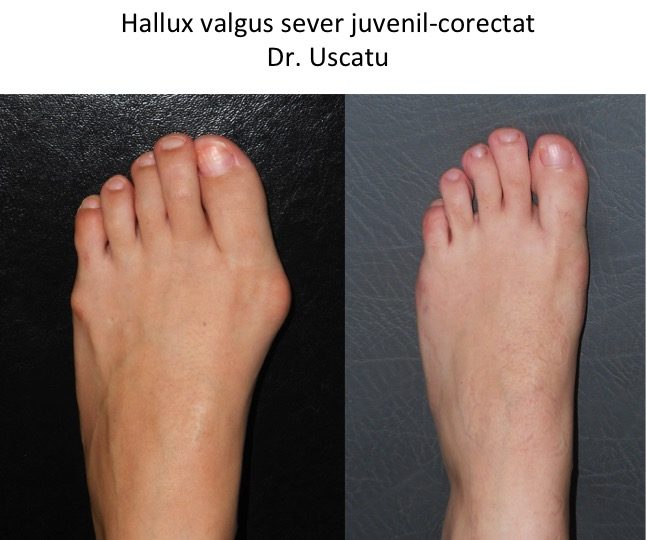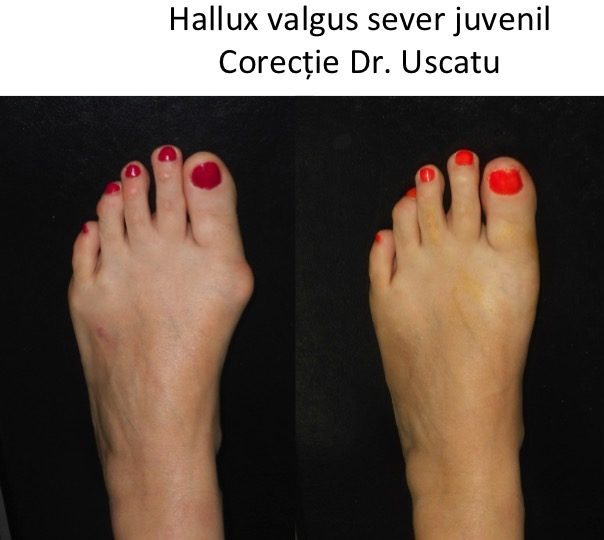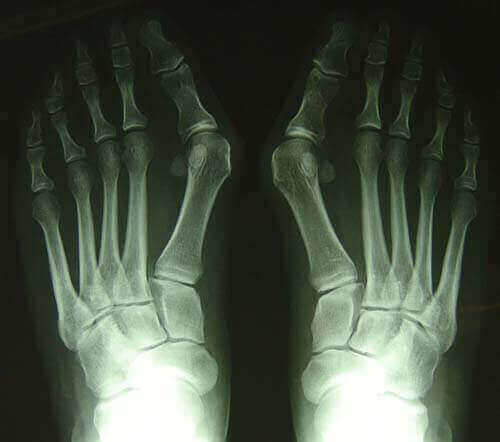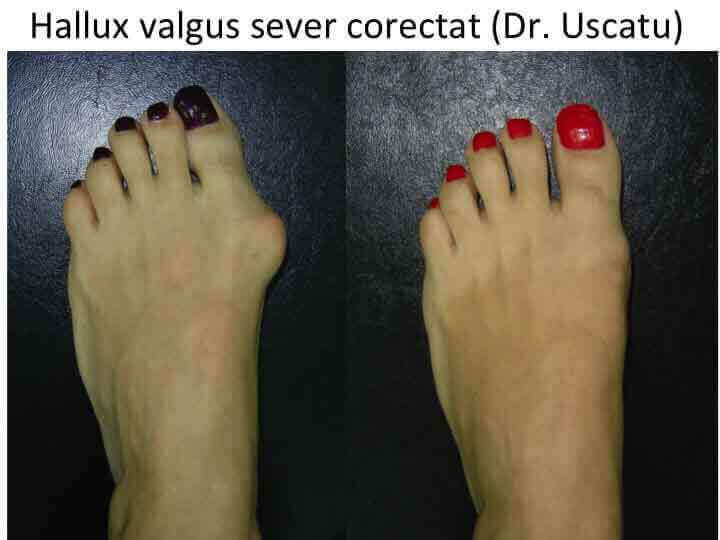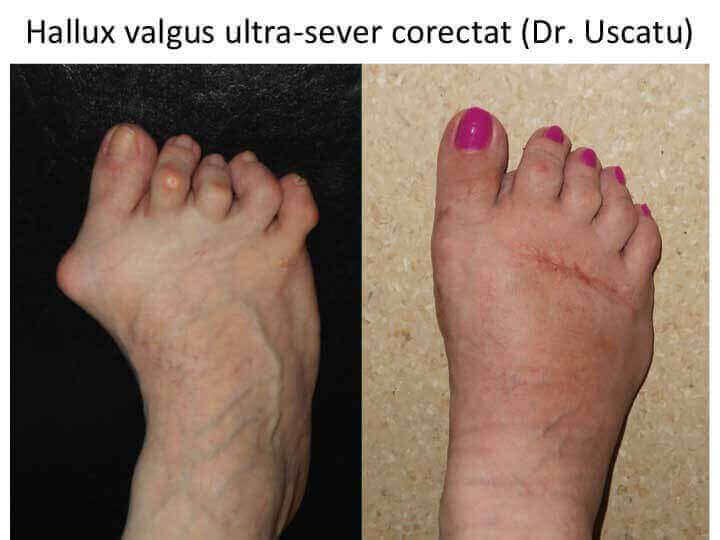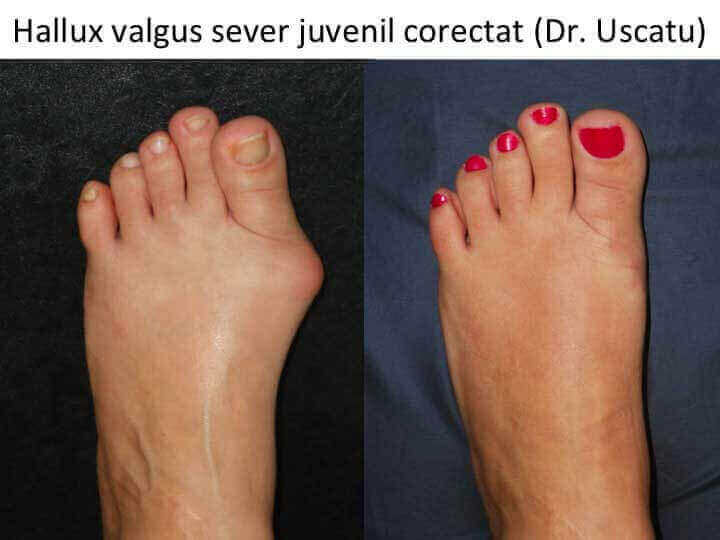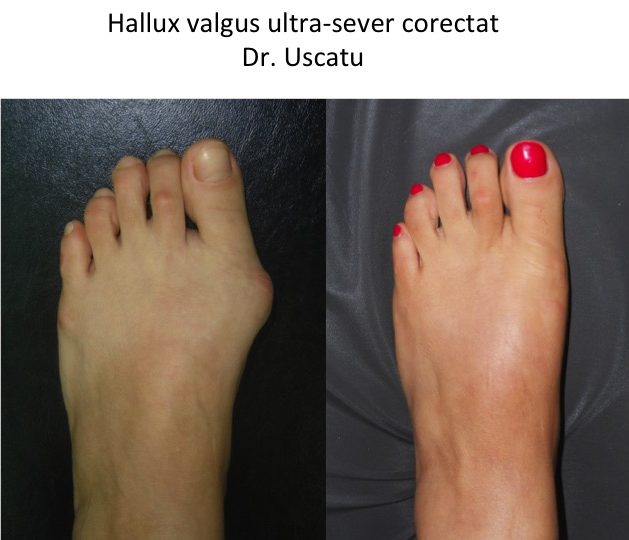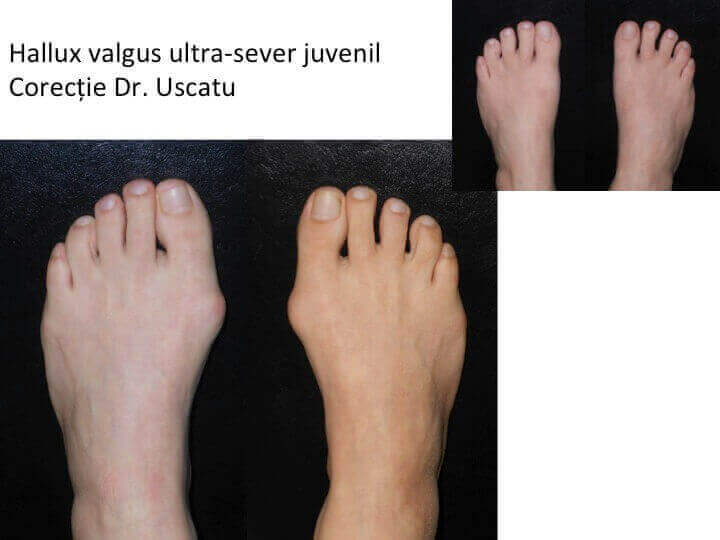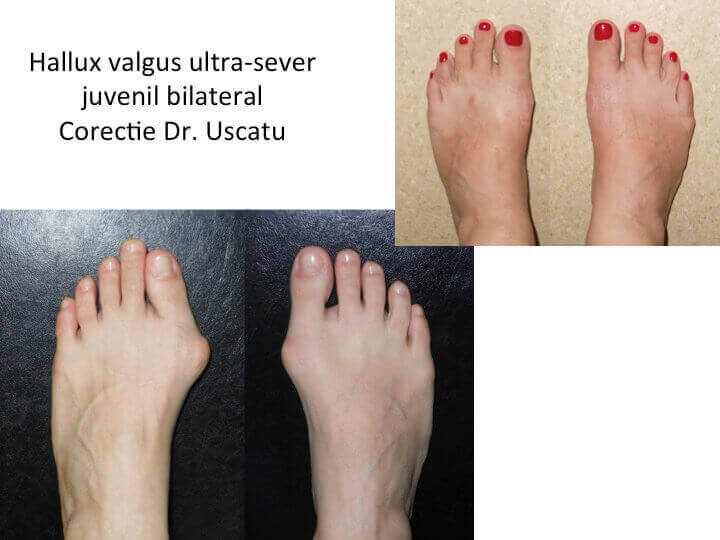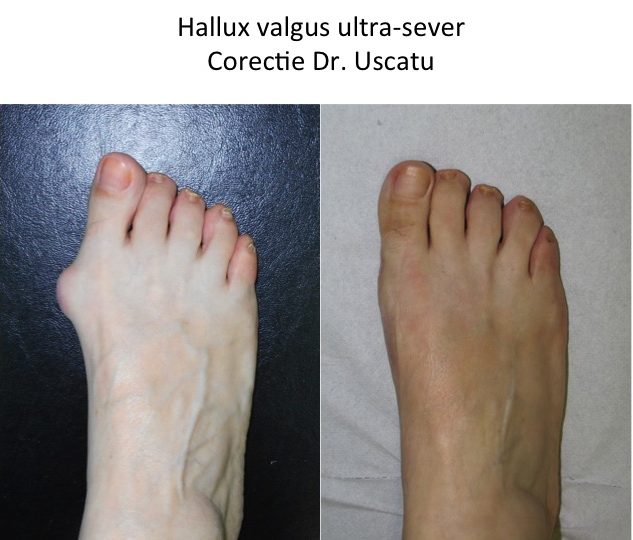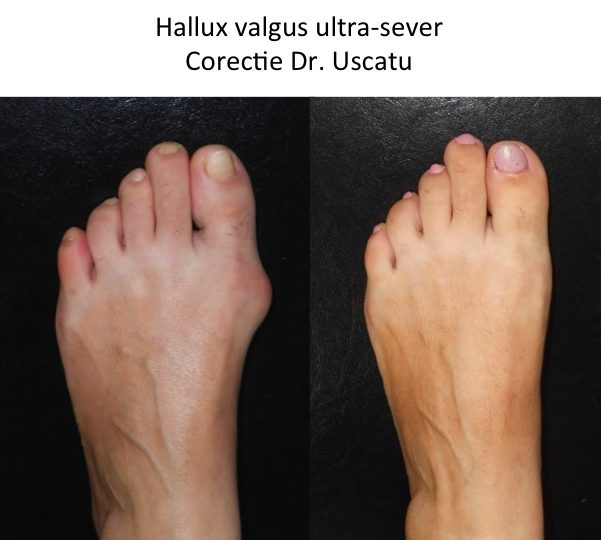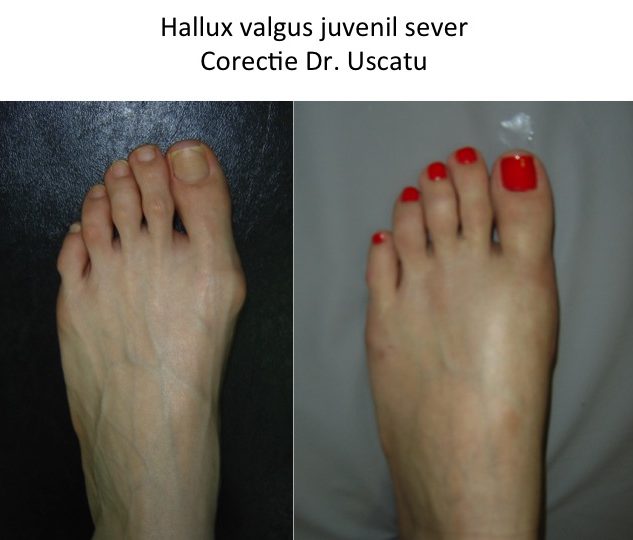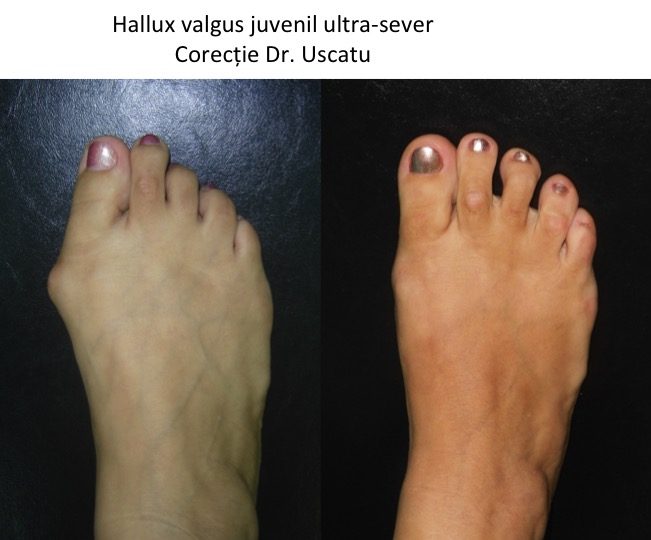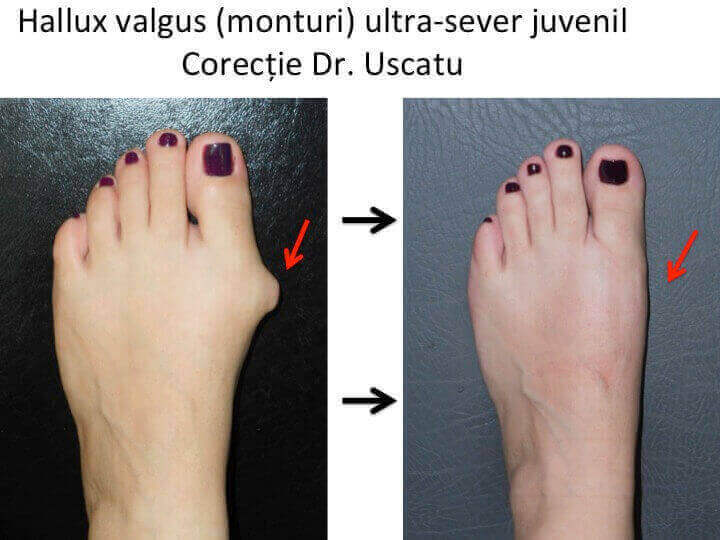
Monturile NU apar datorita incaltamintei
Monturile NU sunt "mostenite" (ereditare)Monturile NU sunt excrescentePuteti renunta la monturi doar chirurgical
Puteti renunta la monturi doar chirurgical
Ce ESTE montul (hallux valgus)?
- denumire populara corecta: un mónt-doua mónturi (si nu "montúra" sau "montúri", care sunt accesorii tehnice sau unelte de pescuit);
- montul este un os normal (primul metatarsian), devenit proeminent prin deplasarea (translatia) sa progresiva catre medial (catre "interiorul" piciorului);
- deplasarea mediala a primului metatarsian obliga « degetul mare » (halucele) sa se deplaseze in sens invers, catre degetele laterale, pe care le impinge si le deformeaza progresiv.
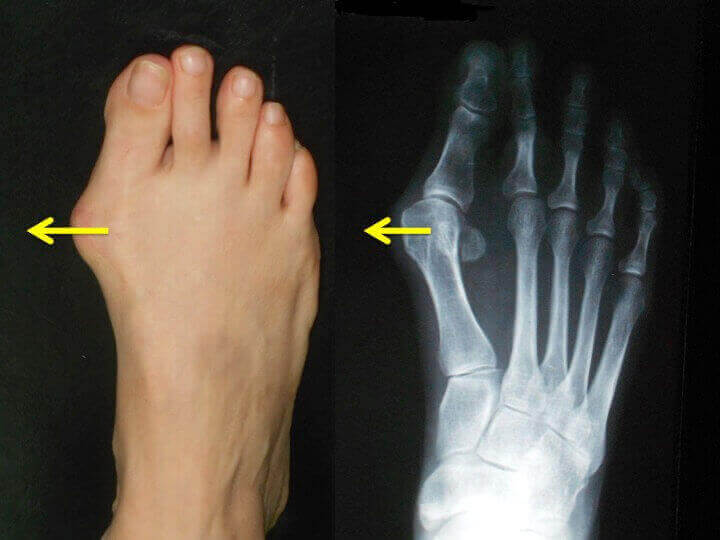
Ce NU ESTE montul (hallux valgus)?
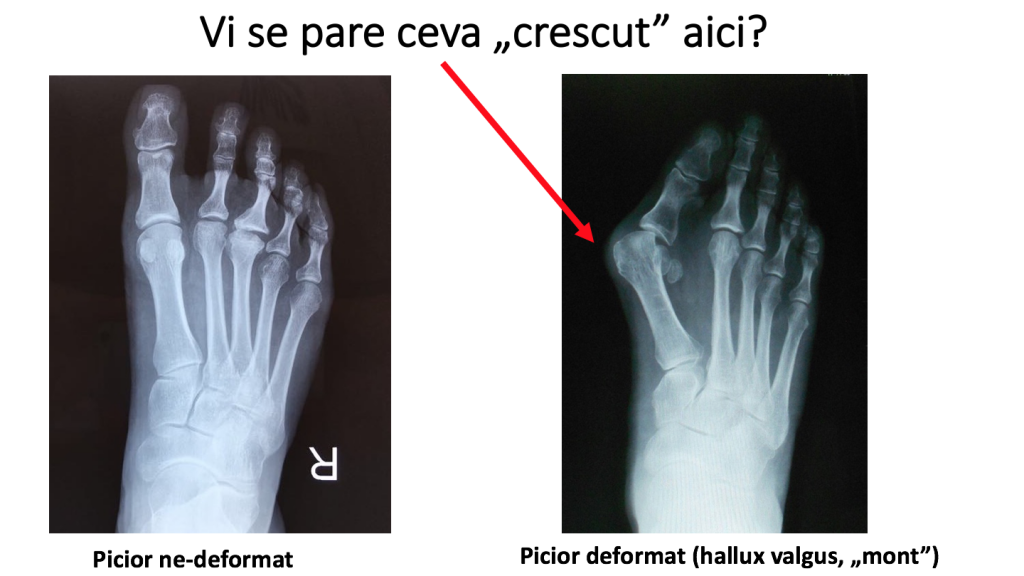
NU e nimic "crescut" acolo
- montul (hallux valgus) nu este o excrescenta, o tumora ("exostoza"), ce ar putea fi "extirpata";
- montul nu este un os sau un cartilaj „crescut";
- NU e nimic "crescut" acolo;
- montul (hallux valgus) nu este un "depozit de sare";
- montul nu este o problema a degetului mare, desi este denumit "hallux valgus" (in traducere: "degetul mare" care se deplaseaza catre lateral, fiind fortat de deplasarea primului metatarsian).
Montul (hallux valgus) NU este o problema a degetului mare
- peste tot se afirma, chiar in "tratate" sau "lucrari" de medicina, ca substratul hallux valgus-ului este reprezentat de deplasarea initiala a halucelui ("degetul mare");
- confuzia provine de la denumirea "hallux valgus" (in traducere: deplasarea "degetului mare" catre lateral);
- de fapt, cel care se deplaseaza este primul metatarsian (osul din spatele "degetului mare") si, datorita legaturilor stranse cu halucele ("degetul mare"), forteaza deplasarea secundara a acestuia;
- exista situatii in care halucele nu se deplaseaza, deformatia fiind reprezentata exclusiv de deplasarea primului metatarsian;
- denumirea corecta a deformatiei ar fi "metatarsus primus varus", cu/fara hallux valgus secundar;
- aceasta confuzie are implicatii terapeutice majore: corectia chirurgicala se adreseaza exclusiv primului metatarsian si doar rarissim se corecteaza si pozitia halucelui ("degetul mare").
Aparitia monturilor NU poate fi prevenita
- se afirma frecvent ca aparitia monturilor poate fi evitata sau prevenita;
- dar cum ar putea fi prevenita aparitia, cat timp nu se cunosc cauzele acestei deformatii?
- exista prejudecata ca incaltamintea este responsabila de deformarea piciorului, dar deformarea apare cel mai adesea la varsta copilariei;
- deformatia se agraveaza progresiv si nu exista vreo metoda non-chirurgicala de a "stopa" evolutia catre agravare;
- intelegerea mecanismului deformatiei (deplasarea initiala a primului metatarsian) face inutila incercarea de corectie fortata a degetului mare prin diferite dispozitive (orteze), foarte frecvent utilizate.
Sunteti cu 20 de ani mai tanara decat picioarele D-voastra
- puteti crede ca picioarele D-voastra v-au "luat-o inainte", sunt cu 20 de ani mai varstnice decat D-voastra?
- deplasarea primului metatarsian distruge articulatia "degetului mare" si destructureaza intreg ante-piciorul;
- apar dureri caracteristice, mai curand, varstei a treia;
- va intrebati: sunt tanara, de ce ma doare piciorul?
- raspunsul este simplu: piciorul este "defect".
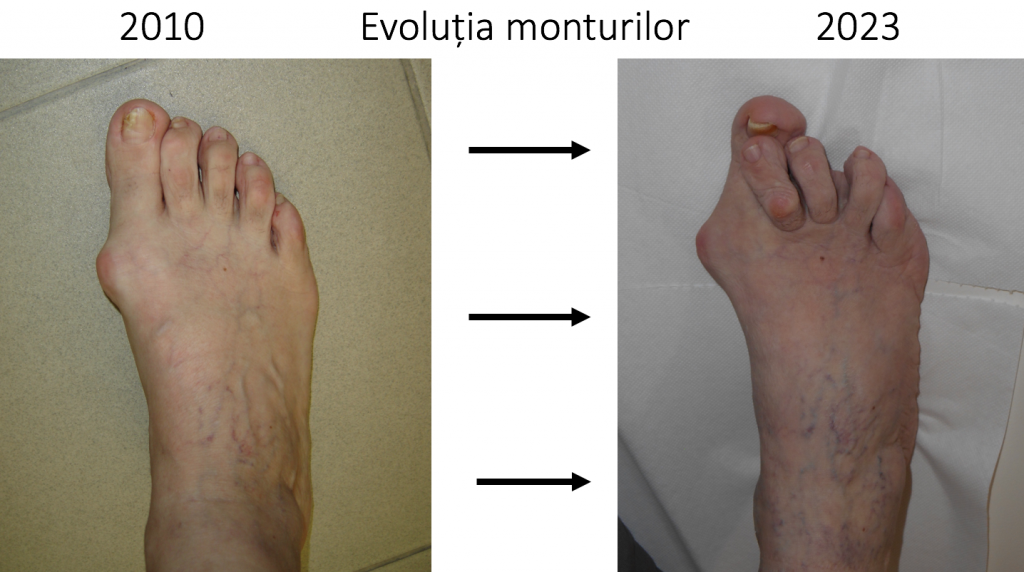
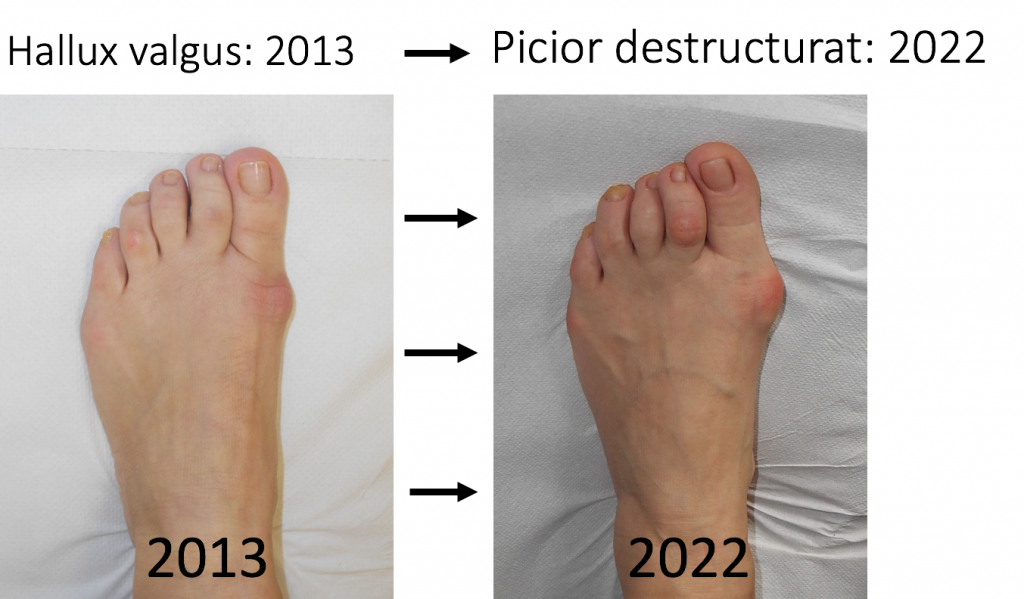
Deformatia evolueaza in directii diferite din punct de vedere clinic, terapeutic si prognostic
- evolutia catre "picior destructurat": cea mai frecventa si cea mai "convenabila";
- evolutia artrozica (hallux rigidus), mai rara si mai putin favorabila;
- evolutia "hibrida", catre "picior destructurat artrozic", cea mai severa.
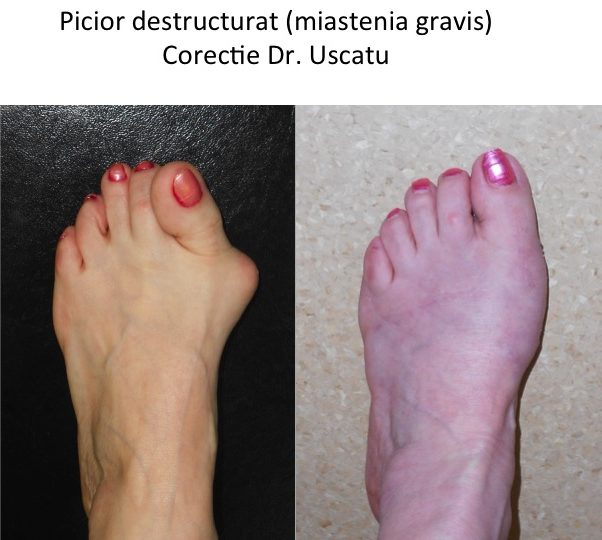
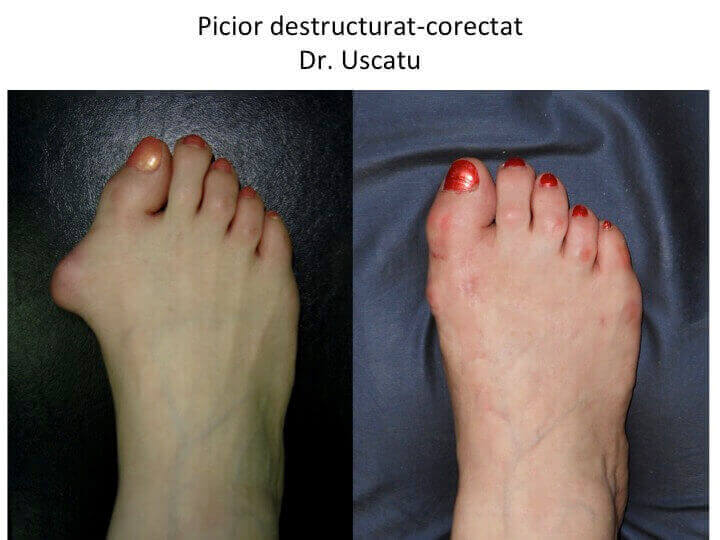
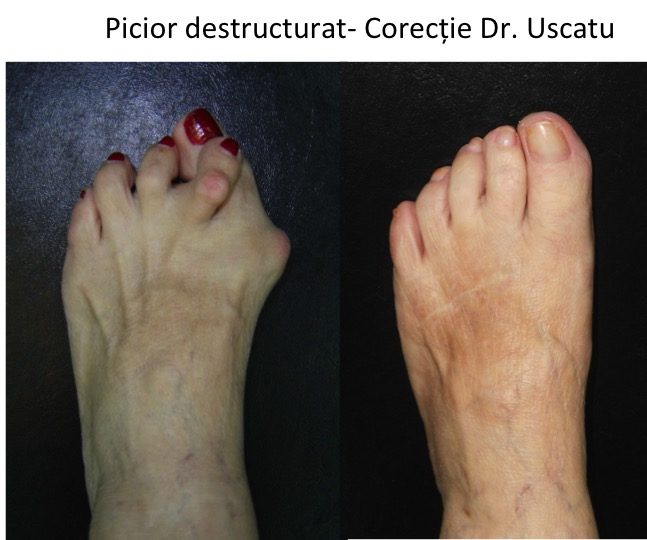
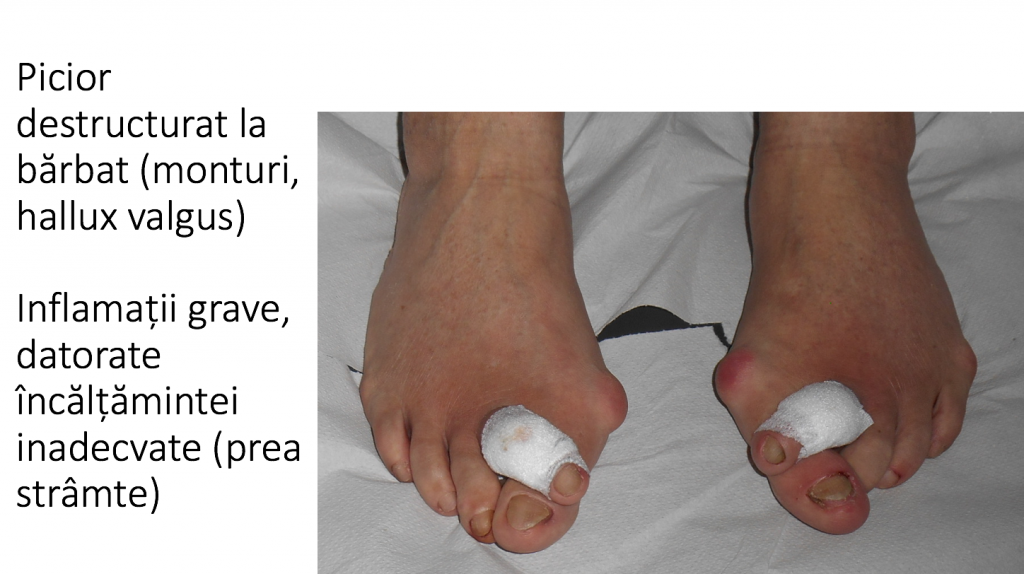
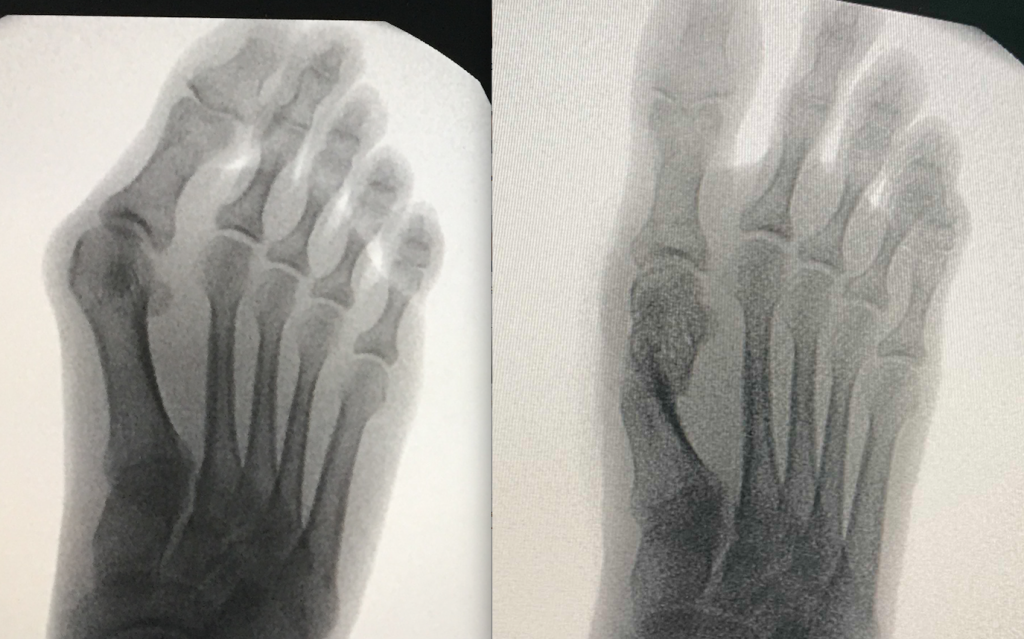
Evolutia catre "picior destructurat"
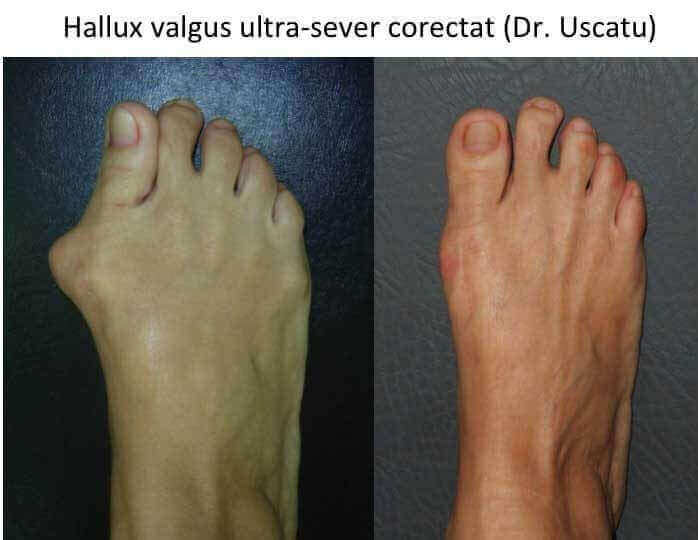
- evolutia catre "picior destructurat" este cea mai frecventa (90%): primul metatarsian se deplaseaza tot mai mult catre medial, impingand "degetul mare" (halucele) catre celelalte degete;
- piciorul se deformeaza progresiv, se "lateste" si devine tot mai dificil de incaltat;
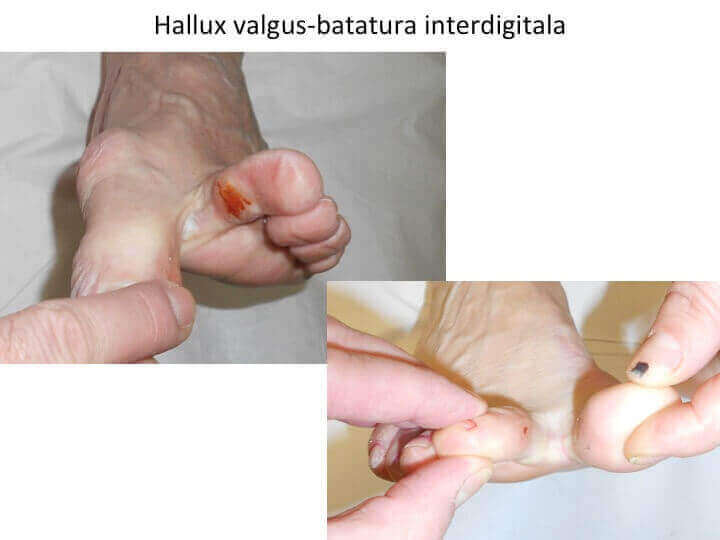
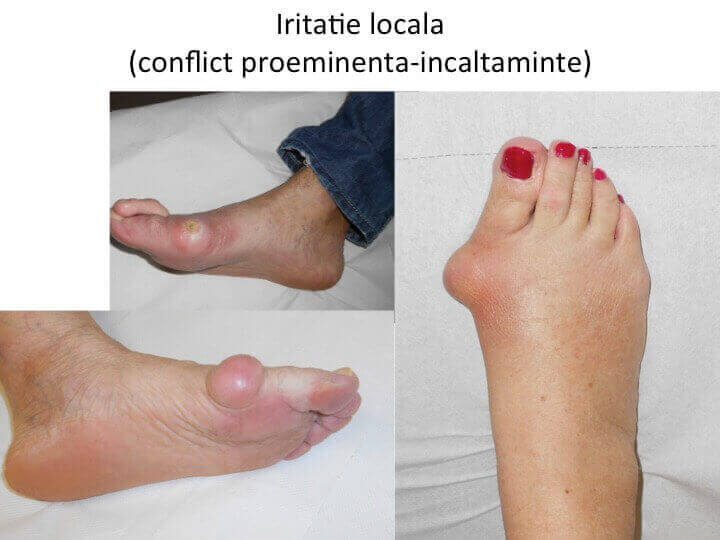
- conflictul mont-incaltaminte produce inflamatia locala a tegumentului, colectii lichidiene ("bursite") si chiar plagi grave;
- durerile si bataturile apar initial la nivelul proeminentei (montului) sau la nivelul degetelor laterale, fiind provocate de incaltamintea prea stramta.
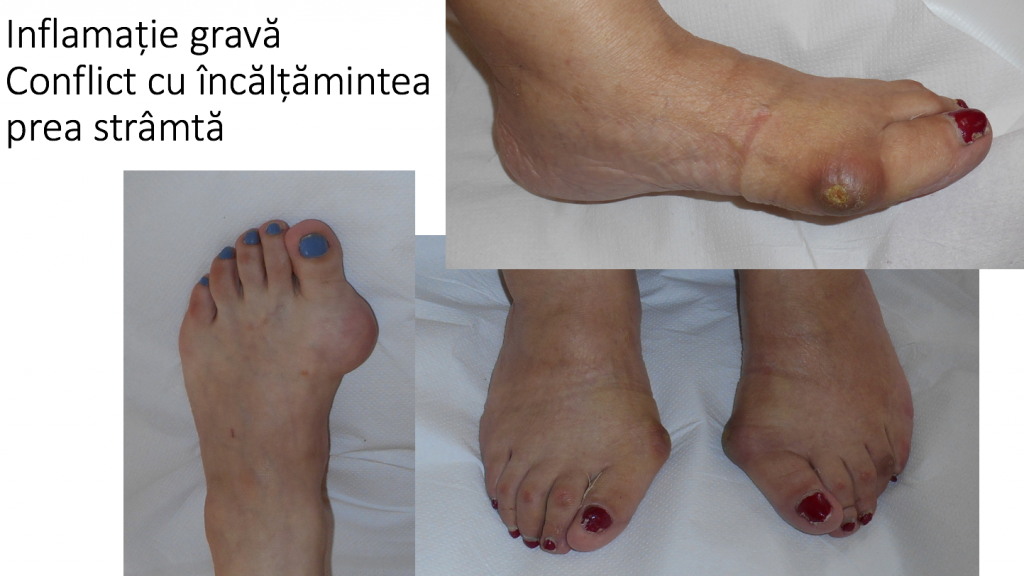
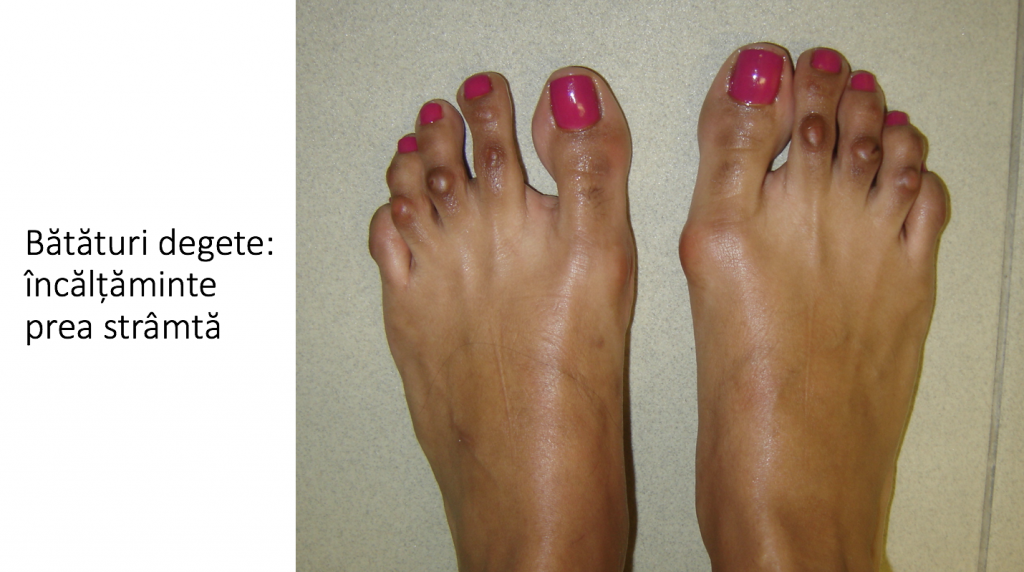
- rareori apar dureri articulare (in spatele „degetului mare”), ne-legate de incaltaminte;
- in 100% din cazuri apar dureri plantare anterioare: metatarsalgii;
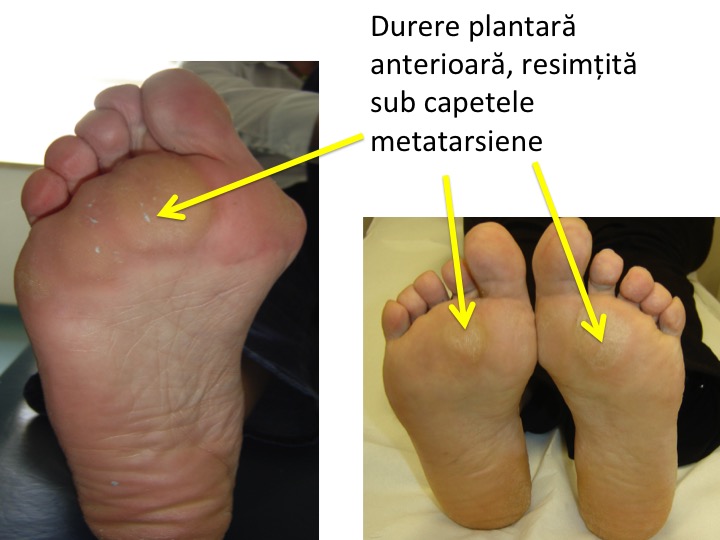
- evolutia presupune complicatii inevitabile: tailor bunion, metatarsalgii, bataturi, luxatiile degetelor si suprapunerea (incalecarea) finala a degetelor;
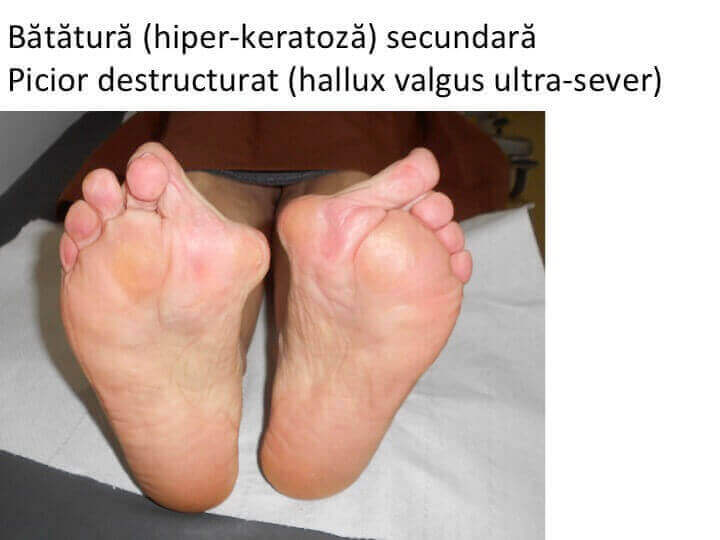
- stadiul final de evolutie este piciorul « destructurat »: total deformat, greu de incaltat si dificil de utilizat pentru ortostatism si mers.
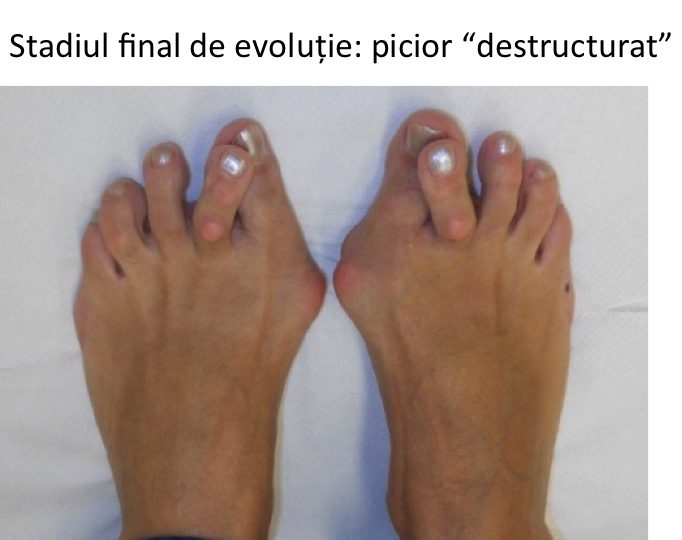
- situatia piciorului destructurat este considerata evolutia "favorabila", deoarece tratamentul este bine codificat iar rezultatele sunt previzibile si multumitoare.
- modificarile structurilor anatomice specifice piciorului destructurat sunt ireversibile: nici o interventie chirurgicala nu poate "repara" aceste distrugeri.
- ritmul agravarii nu poate fi anticipat: uneori evolutia poate dura zeci de ani, alteori piciorul se destructureaza in 6-12 luni;
- evolutia catre agravare nu poate fi nici stopata si nici incetinita.
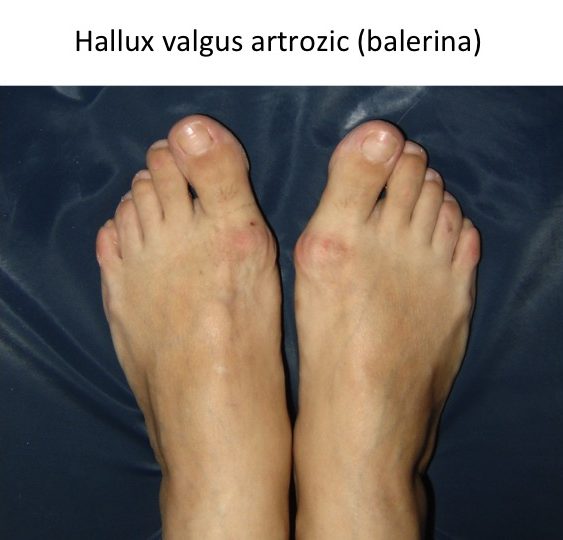
Evolutia catre hallux valgus-rigidus (artroza)
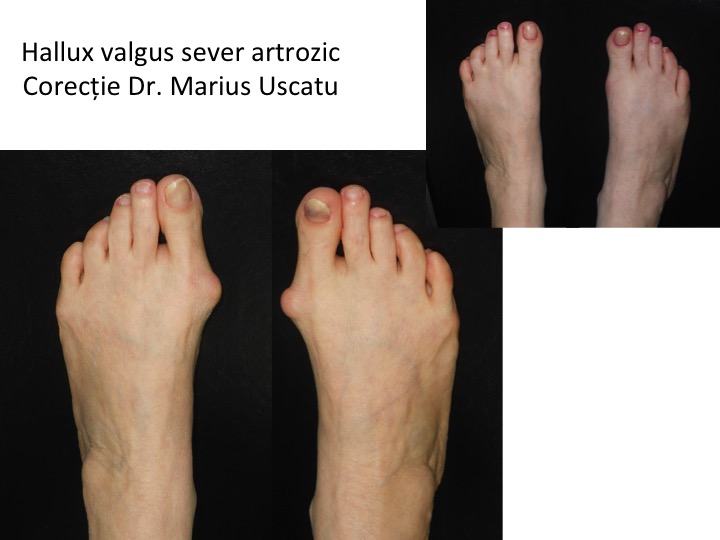
In circa 10% din cazuri monturile evolueaza catre distrugerea articulatiei degetului mare (artroza), respectiv hallux valgus-rigidus:
- primul metatarsian este deplasat catre medial si este proeminent, ca in cazul monturilor "normale" (hallux valgus);
- functionarea defectuoasa a articulatiei "degetului mare" conduce la distrugerea ei progresiva (hallux rigidus), printr-un proces de uzura de tip mecanic (artroza);
- distrugerea cartilajului articulatiei "degetului mare" determina scaderea progresiva a mobilitatii, articulatia devenind rigida (hallux rigidus);
- rezulta o entitate hibrida, denumita „hallux valgus-rigidus”;
- exista atat o proeminenta mediala, tipica in hallux valgus (capul primului metatarsian deplasat), dar si una dorsala, tipica in hallux rigidus (osteofit dorsal);
- durerea este unda de tip mixta: apare la conflictul proeminentei cu incaltamintea (tipic pentru hallux valgus), dar este mai ales articulara (tipic pentru hallux rigidus);
- complicatiile habituale in hallux valgus sunt mai rare: metatarsalgii, grife, luxatii metatarso-falangiene.
- este o evolutie mai putin "favorabila" si dezirabila: tratamentele sunt doar paleative, iar rezultatele sunt corecte estetic, dar relativ modeste functional;
- tratamentul chirurgical vizeaza reducerea durerilor articulare si imbunatatirea mobilitatii articulatiei "degetului mare";
- datorita similitudinilor functionale si terapeutice, informatii despre evolutie, tratament, prognostic si rezultate se pot gasi pe pagina dedicata hallux-rigidus.
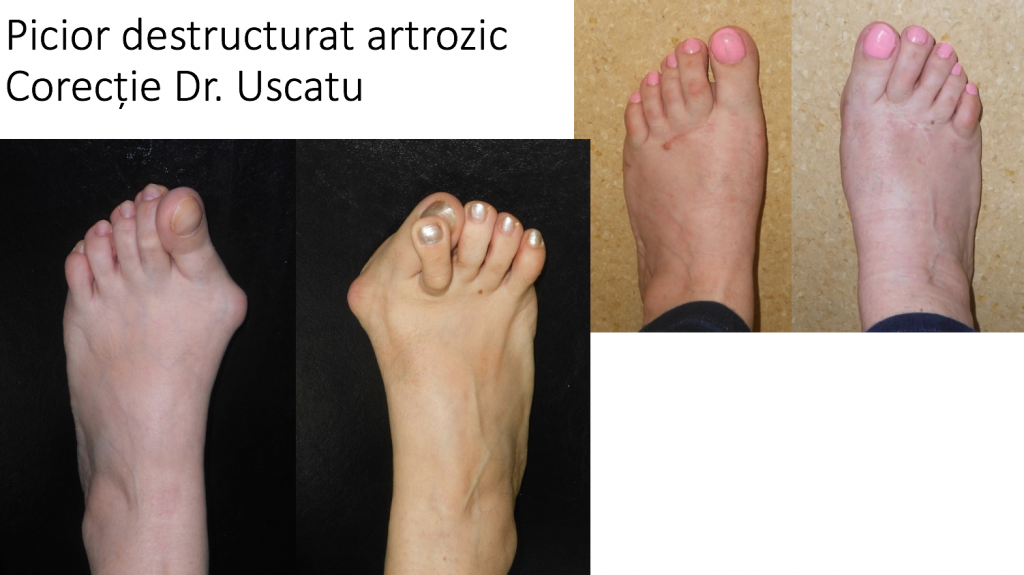
Evolutia "hibrida": picior destructurat artrozic
S-a observat o evolutie mixta ("hibrida"): picior destructurat, cu distrugerea articulatiei degetului mare (artroza), respectiv picior destructurat rigidus:
- primul metatarsian este proeminent, fiind deplasat catre medial, ca in cazul monturilor "normale" (hallux valgus);
- sunt prezente complicatiile tipice: metatarsalgii, grifele si luxatiile degetelor;
- functionarea defectuoasa a articulatiei "degetului mare" conduce la distrugerea ei progresiva (hallux rigidus), printr-un proces de uzura mecanica (artroza);
- rezulta o entitate hibrida, denumita „picior destructurat rigidus”;
- durerea este mixta: la conflictul montului cu incaltamintea (tipic pentru hallux valgus), articulara (tipic pentru hallux rigidus), dar si plantara (metatarsalgii);
- este o evolutie mai putin "favorabila" si dezirabila: rezultatele corectiei chirurgicale sunt corecte estetic, dar mai modeste functional decat in cazul piciorului destructurat „clasic”.
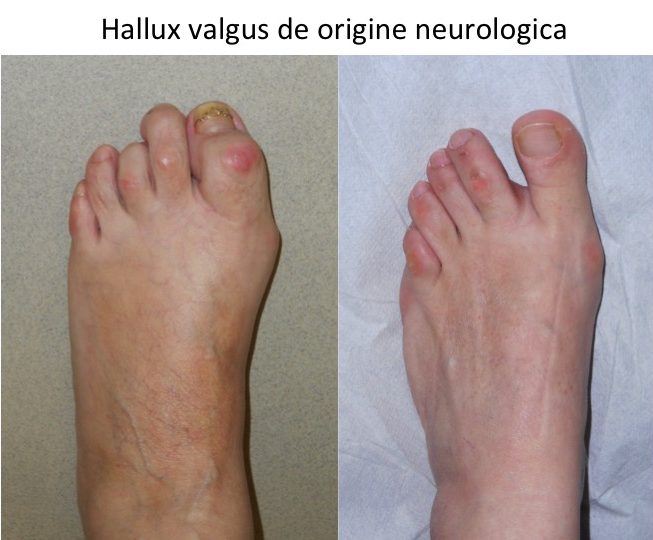
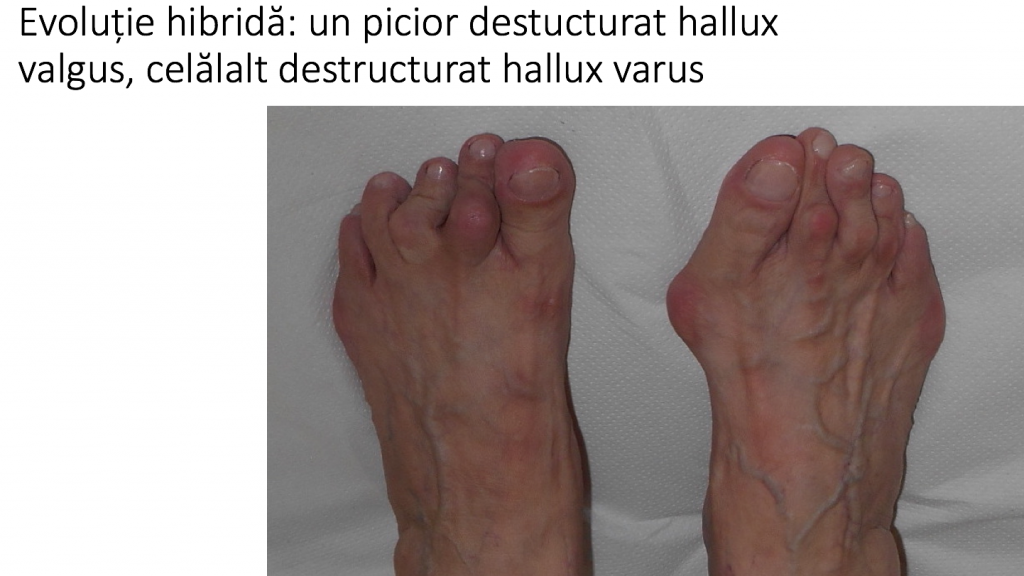
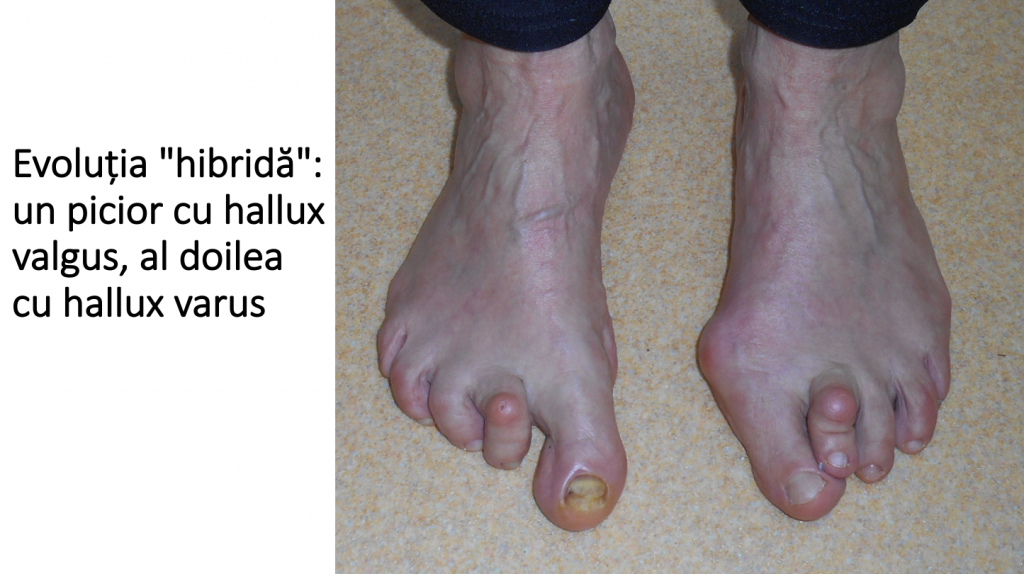
Evolutia diferentiata: un picior cu hallux valgus, al doilea cu hallux varus
Se descrie o evolutie mixta (diferentiata): un picior destructurat (hallux valgus), celalalt picior cu hallux varus:
- un picior prezinta deformatia tipica: hallux valgus (monturi), eventual cu complicatiile obisnuite: metatarsalgii, luxatia degetului 2, grifa degetului 2 (picior destructurat valgus);
- celalalt picior prezinta deformatia „in oglinda”, respectiv hallux varus;
- de obicei este prezenta o cauza de tip neurologic (spasticitate);
- este o evolutie mai putin "favorabila" si dezirabila: rezultatele corectiei chirurgicale sunt mai modeste functional decat in cazul piciorului destructurat „clasic”.
Montul (hallux valgus) este frecvent confundat
- erorile de diagnostic sunt favorizate de examinarea superficiala a piciorului si de necunoasterea substratului deformatiei;
- montul (hallux valgus) este considerat fie o "depunere de sare", fie un osteofit, fie o exostoza (tumora);
- aceste confuzii pot produce grave complicatii, deoarece tratamentele sunt profund diferite.
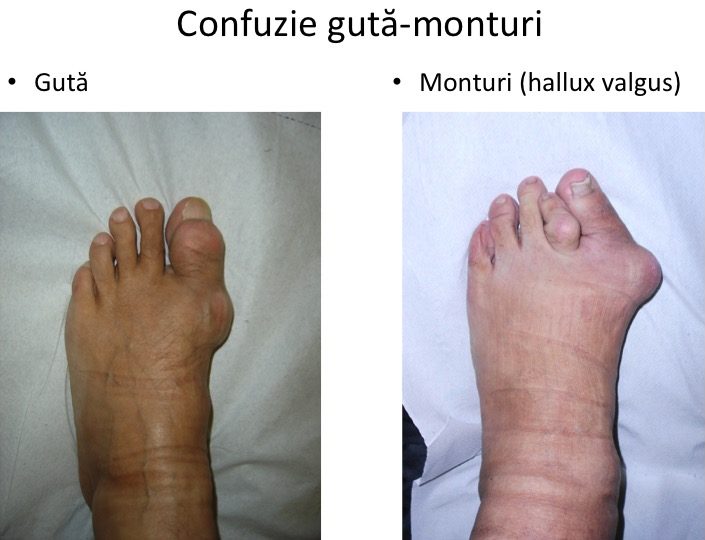
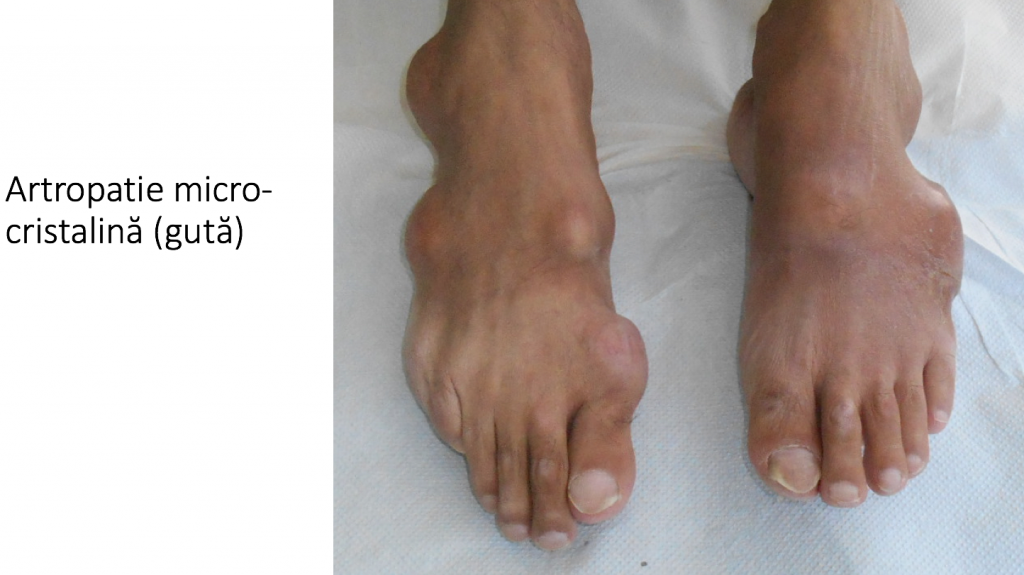
Confuzia cu guta
Montul NU este un "depozit de sare"
- montul (hallux valgus) NU este o « acumulare de sare », asa cum se afirma frecvent in spatiul mediatic;
- depozitele de cristale de urati (acid uric) in jurul articulatiei "degetului mare" apar in guta (artropatia micro-cristalina);
- guta nu este o maladie chirurgicala (ortopedica): depozitele cristaline aparute in guta nu se indeparteaza chirurgical, din simplul motiv ca se vor reface in lipsa unui tratament medicamentos adecvat;
- confuzia montului cu guta are consecinte terapeutice grave;
- guta este o afectiune a rinichiului/ficatului, ce se trateaza doar prin medicamente si/sau dieta;
- orice "leac babesc" pentru "topirea depozitelor de sare" este lipsit de logica elementara si chiar periculos;
- montul (hallux valgus) reprezinta un os deplasat, deci corectia este exclusiv chirurgicala.
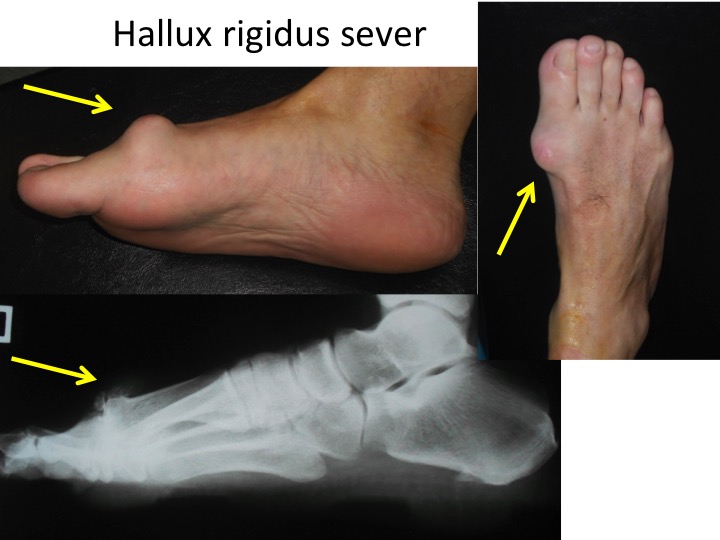
Confuzia cu osteofitul (hallux rigidus)
Montul NU este un osteofit
- montul (hallux valgus) NU este un osteofit ("cioc", "pinten" sau "excrescenta");
- osteofitul este o productie osteo-cartilaginoasa ce apare in vecinatatea unei articulatii, ca urmare a distrugerii progresive a acesteia;
- artroza articulatiei "degetului mare" (hallux rigidus) se insoteste de apariția osteofitului, care poate fi indepartat ("extirpat") rarissim, tinand cont ca este o reactie de auto-aparare a articulatiei;
- montul (hallux valgus) nu poate fi "extirpat", deoarece reprezinta un os normal, devenit proeminent prin deplasarea lui progresiva.
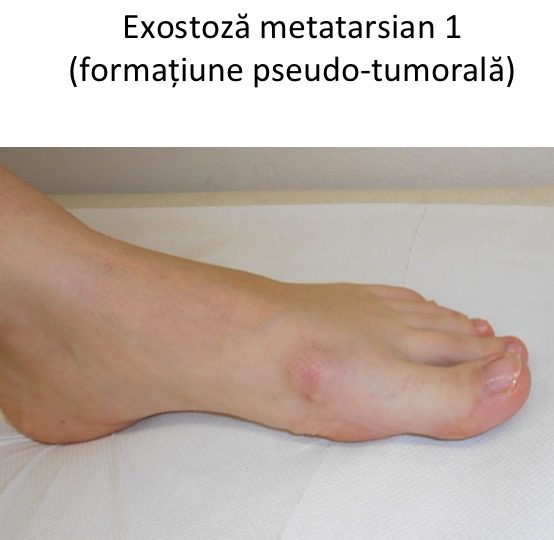
Confuzia cu exostoza
Montul NU este o tumora
- montul (hallux valgus) NU este o exostoza (tumora osteo-cartilaginoasa benigna);
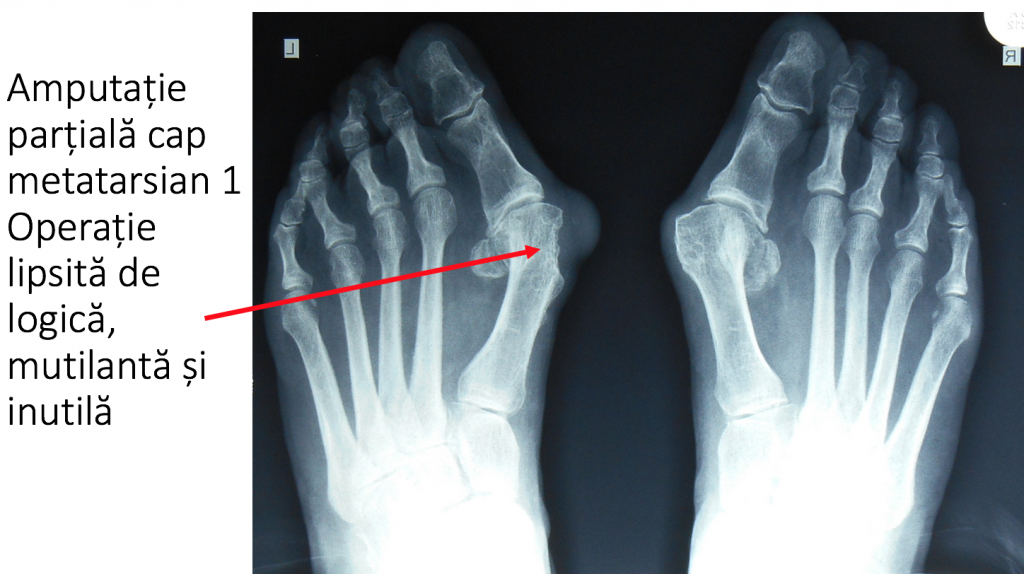
- exostoza poate fi indepartata chirurgical, fiind un tesut excesiv, de tip tumoral;
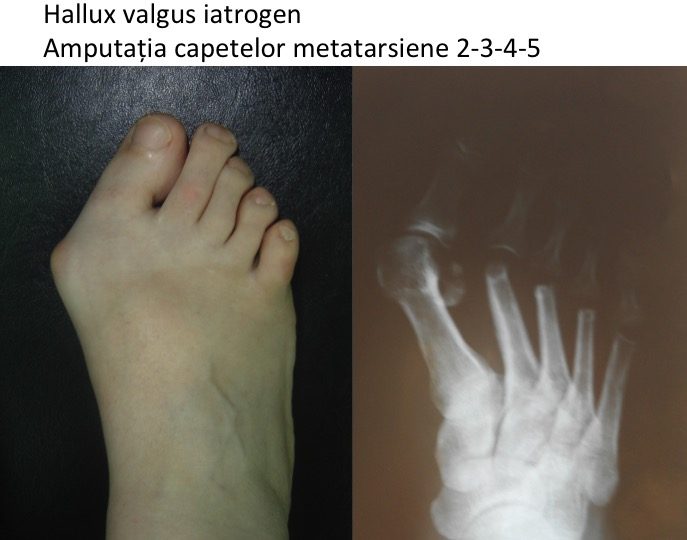
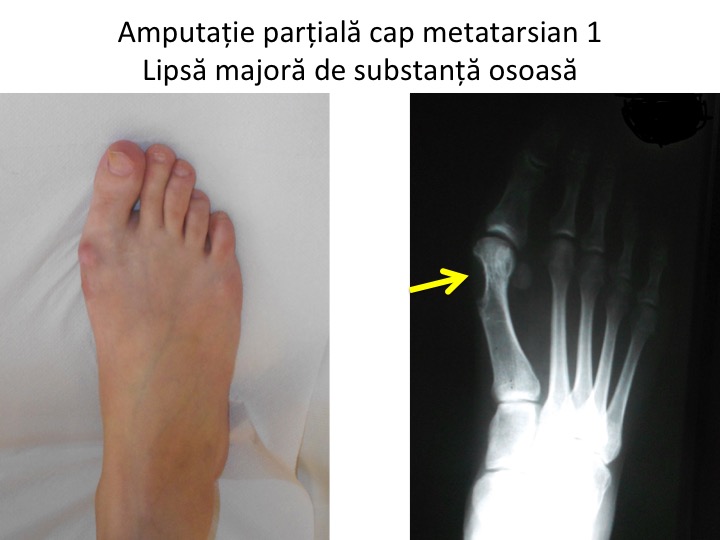
- amputatia partiala a capului metatarsianului 1, in scopul indepartarii "exostozei" ("exostozectomia", operatia Schede) probeaza ne-cunoasterea mecanismului de aparitie a deformatiei: nu exista un tesut osos "in exces", care sa justifice indepartarea lui chirurgicala;
- amputatia partiala a capului metatarsian este mutilanta si total inutila, compromite definitiv articulatia si face dificila o corectie adecvata ulterioara.
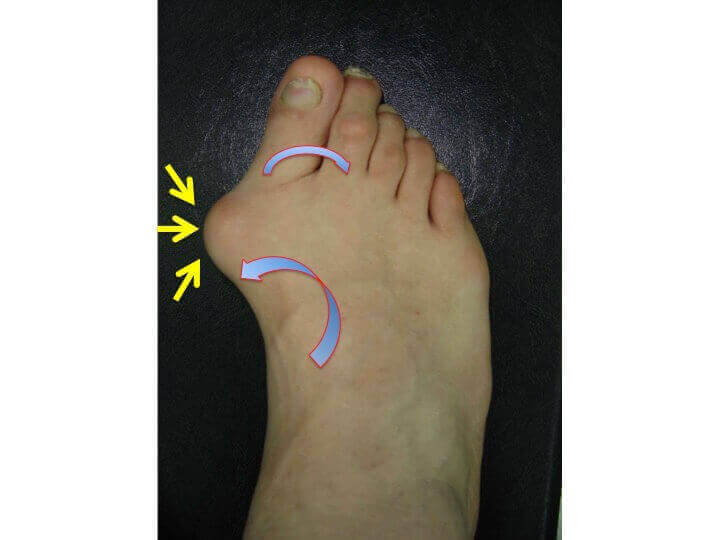
Confuzia proeminentelor
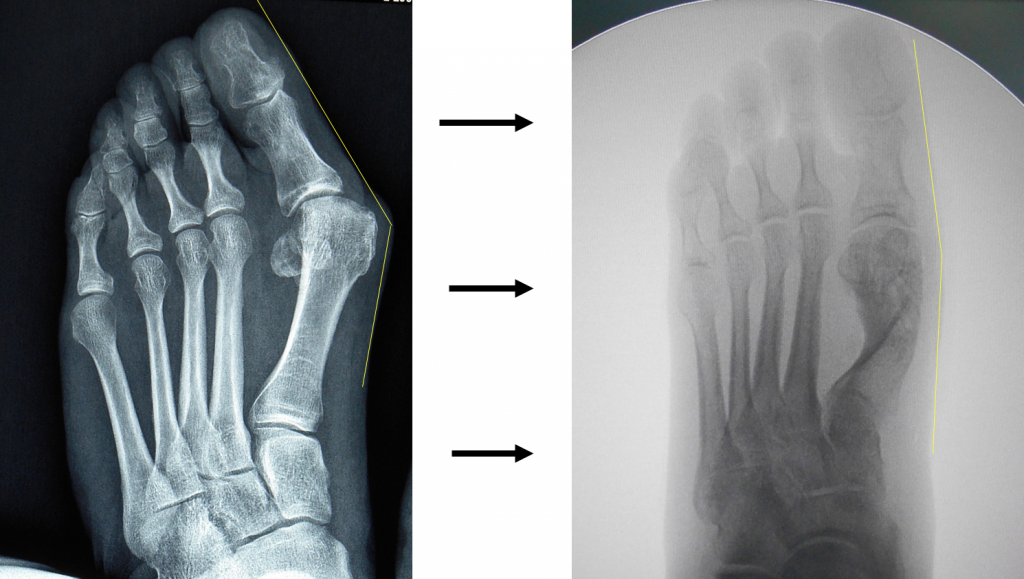
Montul NU este o proeminenta a halucelui ("degetul mare"), ci a primului metatarsian
- montul este considerat ca o simpla deplasare a "degetului mare" catre degetele laterale;
- denumirea "hallux valgus" intretine confuzia: semnifica devierea halucelui in valgus, spre lateral, dar nu explica substratul deformatiei;
- in realitate, cel care se deplaseaza este primul metatarsian (osul din spatele "degetului mare"), obligand "degetul mare" (halucele) sa se deplaseze in sens invers;
- denumirea corecta ar fi: "metatarsus primus varus, cu hallux valgus secundar";
- prin urmare, corectia chirurgicala se adreseaza osului deplasat (primului metatarsian) si nu "degetului mare" (haluce);
- o deplasare izolata a "degetului mare" (haluce) ar justifica incercarea de redresare fortata, prin mijloace externe ("orteza pentru hallux valgus"), incercare iluzorie si lipsita de logica;
- deplasarea primului metatarsian este definitiva, evolutiva si ireversibila, deci imposibil de redresat prin mijloace externe non-chirurgicale ("orteza pentru hallux valgus");
- incercarea de redresare fortata a "degetului mare" (prin utilizarea ortezelor) produce hiper-presiune articulara si distrugerea rapida si definitiva a articulatiei (hallux rigidus iatrogen).
Mituri despre monturi
- Incaltamintea si monturile (hallux valgus);
- « Mostenirea genetica » si monturile (hallux valgus);
- Piciorul plat si monturile (hallux valgus);
- Forma piciorului si monturile (hallux valgus);
- Sportul, baletul, dansul si monturile (hallux valgus);
- Doar femeile au monturi (hallux valgus).
Mitul nr. 1: Incaltamintea si monturile (hallux valgus).
- afectarea tipic feminina (90%) a generat ipoteza ca piciorul este deformat de incaltamintea stramta;
- monturile NU apar datorita incaltamintei: este un fapt demonstrat stiintific (statistic);
- monturile apar adesea in adolescenta, inainte de portul pantofilor « eleganti »;
- 50% dintre femeile cu monturi (hallux valgus) n-au purtat vreodata pantofi „eleganti”, stramti sau cu toc inalt;
- monturile sunt la fel de frecvente in comunitatile umane ce utilizeaza sau nu incaltamintea;
- incaltamintea inadecvata agraveaza evolutia unei deformatii pre-existente: destabilizeaza articulatia «degetului mare» (metatarso-falangiana), prin constrangerea de tip mecanic pe care o exercita la adresa ante-piciorului.
Mitul nr. 2: "Mostenirea genetica" si monturile.
- monturile (hallux valgus) nu se "mostenesc" si nu sunt ereditare;
- nu s-a putut demonstra stiintific transmiterea ereditara (genetica) a deformatiei (nu s-a descoperit "gena montului");
- si totusi, de ce membrii aceleiasi familii au picioarele deformate similar?
- se observa un istoric " familial" al monturilor (hallux valgus), o « predispozitie familiala»: exista o « conformatie arhitecturala » similara a oaselor ante-piciorului, asociata cu aparitia "monturilor" (hallux valgus).
Mitul nr. 3: Monturile si piciorul plat ("platfus")
Piciorul plat ("platfus"):
- este considerat in ortopedia "clasica" ca o problema grava, ce produce suferinta, determina complicatii si necesita tratament sustinut si precoce;
- in Romania tinerii sunt (inca) respinsi la admiterea in institutiile militare pe motiv de "picior plat";
- de fapt, piciorul plat juvenil este doar o varianta de normalitate a piciorului: nu provoaca suferinta si nu necesita tratament decat rarissim.
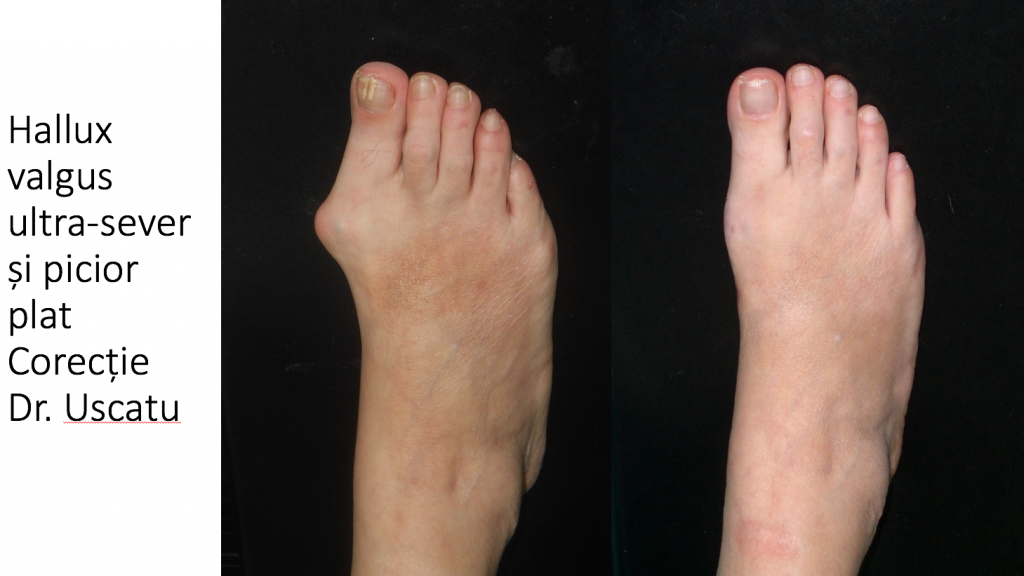
Piciorul plat si monturile:
- ortopedia "clasica" considera monturile ca fiind o consecinta a piciorului plat;
- de fapt, nici 10% dintre monturi nu se asociaza cu un picior plat, ceea ce face pur intamplatoare alaturarea celor doua entitati;
- exista o singura legatura intre piciorul plat si monturi: laxitatea ligamentara generalizata;
- afectiunile ce provoaca picior plat secundar pot agrava si evolutia montului (hallux valgus) deja existent: tulburari de tip rotational ale membrului inferior, piciorul plat trofostatic (al femeii obeze, in perioada peri-menopauzica), piciorul reumatoid, afectiuni genetice ale tesutului conjunctiv, miastenia gravis sau afectiuni neurologice.
Mitul nr. 4: Forma piciorului produce deformarea acestuia
Exista convingerea ca forma exterioara a piciorului determina aparitia unei anumite deformatii; este partial adevarat, deoarece nu exista corelatii statistice in acest sens.
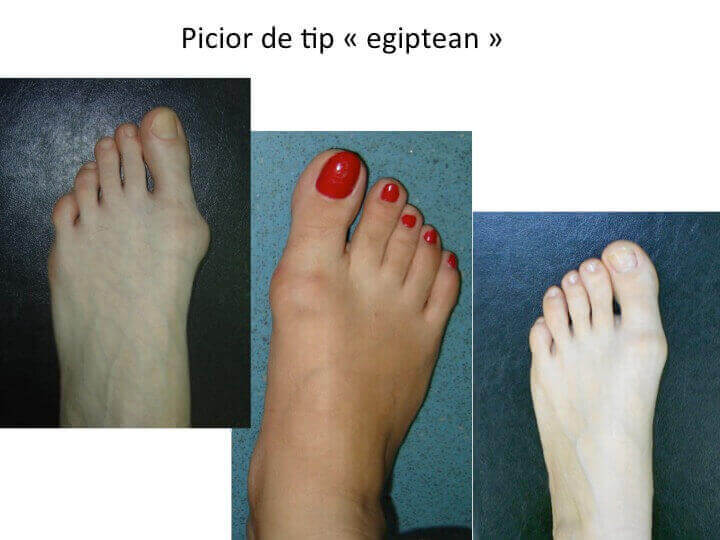
Piciorul de tip « egiptean »
- "degetul mare" (halucele) este mai lung decat urmatorul;
- este dificil de incaltat, iar conflictul cu incaltamintea determina frecvente probleme ale unghiei;
- teoria "mecanicista" afirma ca incaltamintea stramta obliga degetul mare sa se deplaseze, determinand aparitia monturilor (hallux valgus);
- teoria "mecanicista" este evident falsa, deoarece deformatia consta in deplasarea primului metatarsian, iar deplasarea halucelui ("degetul mare") este doar secundara;
- piciorul de tip "egiptean" este asociat mai frecvent cu hallux rigidus (artroza metatarso-falangiana a halucelui).
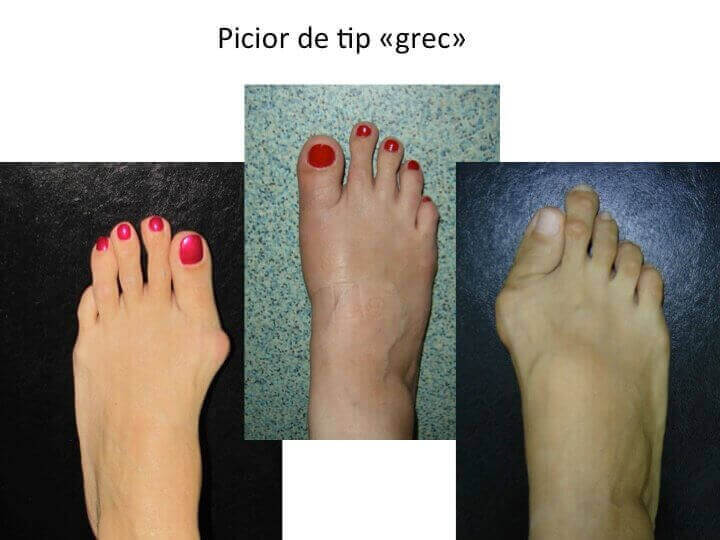
Piciorul de tip « grec »
- "degetul mare" (halucele) este mai scurt decat urmatorul;
- este asociat mai frecvent cu metatarsalgia (sprijinul podal se transfera catre metatarsienele laterale);
- monturile apar cu frecventa similara la piciorul "grec" sau la piciorul "egiptean”; este logic, deoarece montul nu apare datorita deplasarii halucelui ("degetul mare"), ci datorita deplasarii primului metatarsian.
- de fapt, metatarsalgia este datorata mai ales monturilor (hallux valgus) si mai putin formei piciorului, "egiptean" sau "grec".
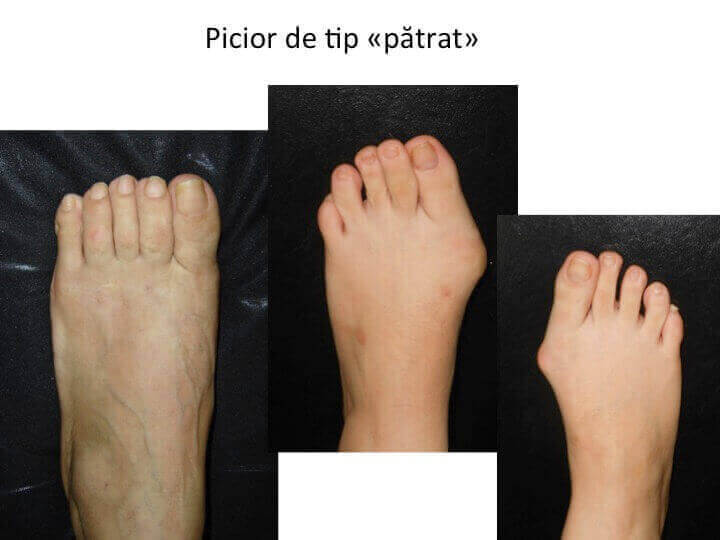
Piciorul de tip "patrat"
- „degetul mare” (halucele) este la fel de lung ca urmatorul;
- este cel mai dificil de incaltat (este un picior "mai lat");
- frecventa aparitiei monturilor (hallux valgus) la piciorul „patrat” este similara cu piciorul "egiptean" sau cel "grec";
- corectia montului (hallux valgus) poate transforma un picior "patrat" intr-un picior "grec", mai usor de incaltat.
Mitul nr 5: Sportul si monturile (hallux valgus)
- nu s-a demonstrat stiintific legatura dintre sport si aparitia monturilor (hallux valgus);
- sporturile agresive pentru picior (balet, dans, gimnastica, foot-ball, atletism, tenis etc) nu produc monturi, ci agraveaza evolutia unei deformatii deja pre-existente;
- efortul fizic excesiv (profesional, domestic sau sportiv) si micro-traumatismele produc uzura (distrugerea) articulatiei "degetului mare" (metatarso-haluciana);
- efortul excesiv favorizeaza evolutia montului catre forma artrozica (hallux valgus-rigidus).
Mitul nr 6: Monturile apar doar la femei
- afectarea tipic feminina (90 %) a creat prejudecata ca doar femeile au monturi;
- exista mai multi barbati cu monturi decat ne imaginam;
- la barbat monturile sunt, cel mai adesea, de tip juvenil (apar la varsta adolescentei);
- barbatii tind sa ignore mult timp aceasta problema, privilegiind criteriul functional in detrimentul celui estetic;
- tratamentul este identic la barbati si la femei.
De ce apar monturile?
Mecanismul deformarii piciorului
- Cauza majora este instabilitatea tri-dimensionala a articulatiei "degetului mare", care favorizeaza deplasarea mediala progresiva a primului metatarsian si deformarea piciorului.
- Ligamentul colateral medial (LCM) al articulatiei "degetului mare” este o structura solida, care asigura stabilitatea articulara in plan medial.
- Ligamentul este uneori mai slab decat ar fi necesar: exista un defect al colagenului, material din care este alcatuit.
- "Slabiciunea" ligamentului determina ruperea sa progresiva iar capul metatarsian, lipsit de acest mijloc de contentie, incepe sa se deplaseze catre medial si sa devina proeminent.
De ce apar monturile?
Factori favorizanti
- ligamentele ante-piciorului se destind si cedeaza treptat, permitand deplasarea primului metatarsian si aparitia proeminentei (denumita "mont");
- laxitatea ligamentara particulara (constitutionala): este specifica femeilor si este mult accentuata in perioadele de "furtuni hormonale" (pubertate, sarcina si menopauza);
- conformatia piciorului: anomaliile de lungime/inclinatie/rotatie ale oaselor piciorului, tendonul calcanean scurt, coalitiile tarsiene (sinostoze), absenta congenitala/dobandita a unor degete, anomaliile de rotatie sau de lungime ale membrului pelvin etc;
- activitatile socio-profesionale solicitante destabilizeaza structurile ante-piciorului: prin ortostatismul ("statul in picioare") prelungit, mersul pe distante lungi;
- sporturile agresive mai curand agraveaza evolutia monturilor (atletism, foot-ball, tenis, gimnastica, dans etc);
- obezitatea, sarcina si bolile inflamatorii pot accentua laxitatea ligamentelor, iar distensia ligamentelor determina deplasarea oaselor si aparitia proeminentelor;
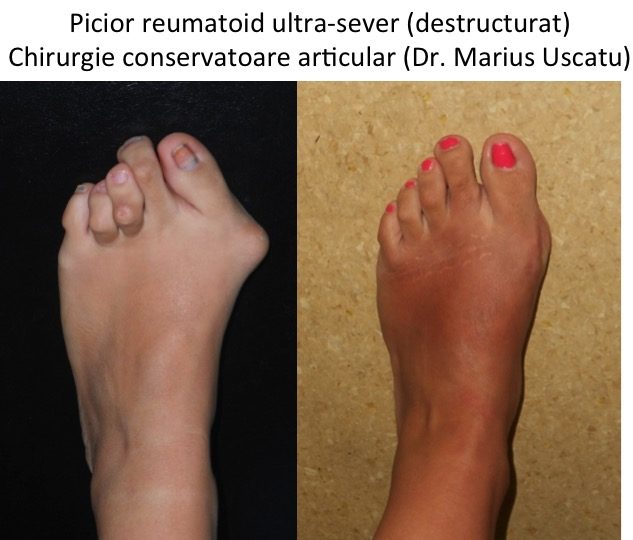
- bolile reumatologice-inflamatorii (poliartrita reumatoida si alte boli de sange de tip auto-imun) distrug structurile articulare si genereaza un aspect tipic, piciorul reumatoid, similar cu piciorul destructurat (hallux valgus hiper-sever).
Factori favorizanti speciali
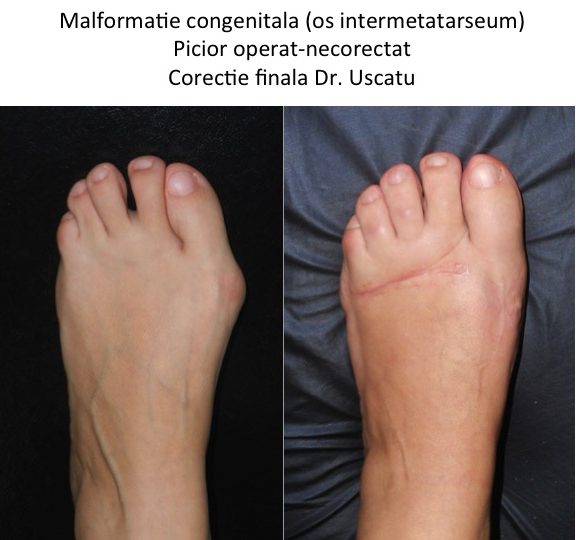
- Malformatii congenitale: os inter-metatarseum, metatarsus varus global (metatarsus adductus), prezenta unei articulatii M1-M2 etc.
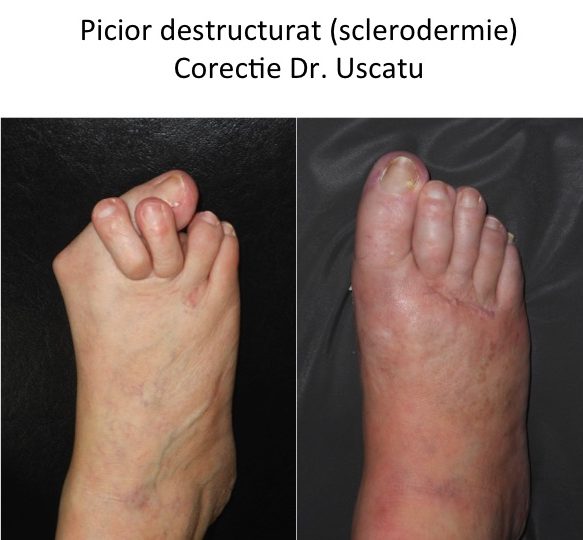
2. Afectiuni ale tesutului conjunctiv (sclerodermia)
3. Afectiuni neuro-musculare (miastenia gravis, sindroame demielinizante, diverse neuropatii);
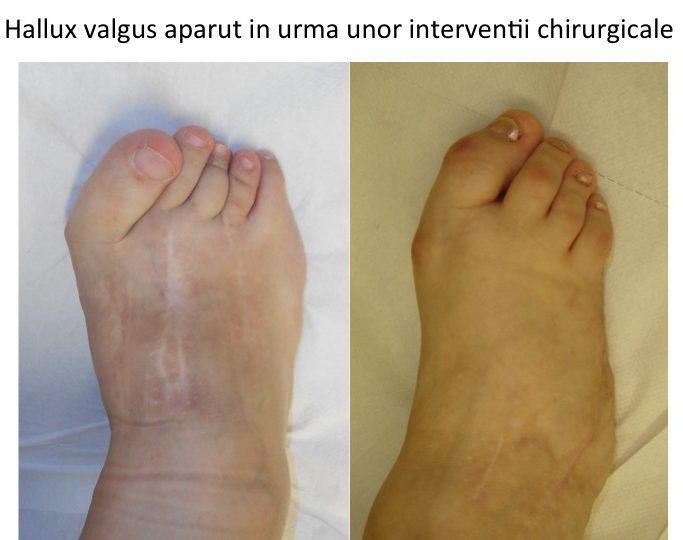
4. Interventii chirurgicale necorespunzatoare: amputatia capului primului metatarsian (tip "Mayo"), amputatia capetelor metatarsiene laterale, amputatia unui deget, amputatia sesamoidului lateral, pot provoca aparitia secundara a monturilor (hallux valgus secundar iatrogen), ca urmare a modificarilor anatomiei si biomecanicii ante-piciorului;
5. Factori mai rari: traumatisme ale ante-piciorului sau ale gambei, arsuri/degeraturi, sechele neurologice, absenta unor degete, amputatia post-traumatica a degetelor laterale, anomalii de lungime ale metatarsienelor, efortul fizic si sportiv exagerat etc.
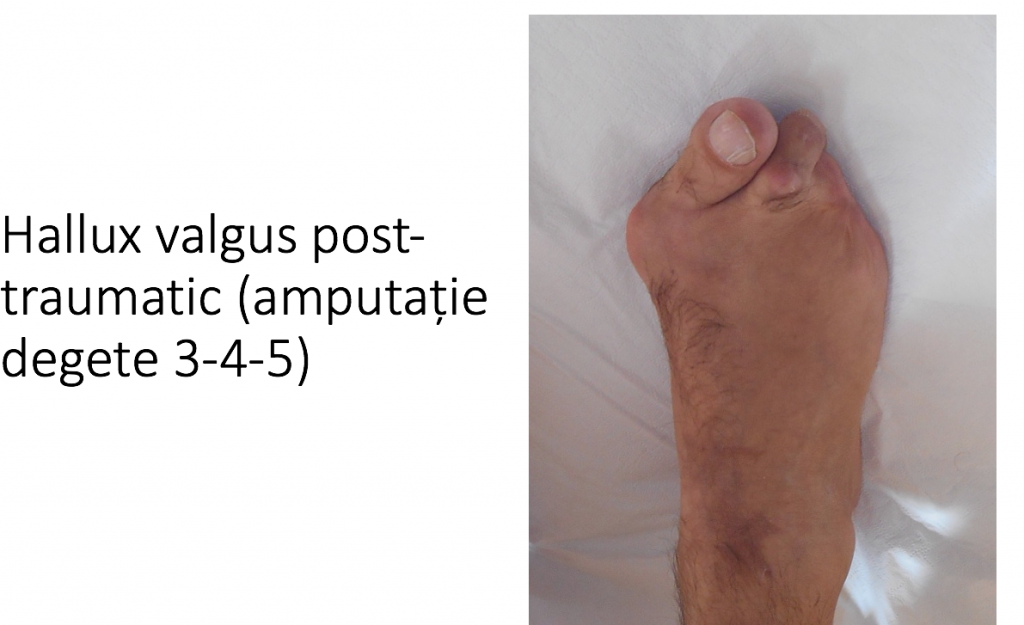
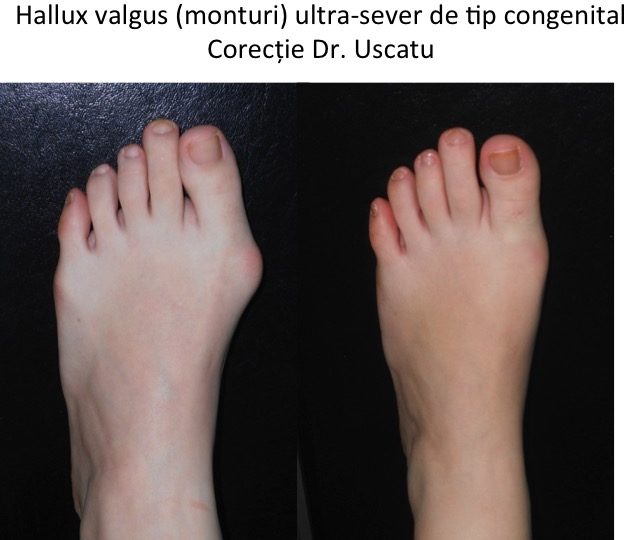
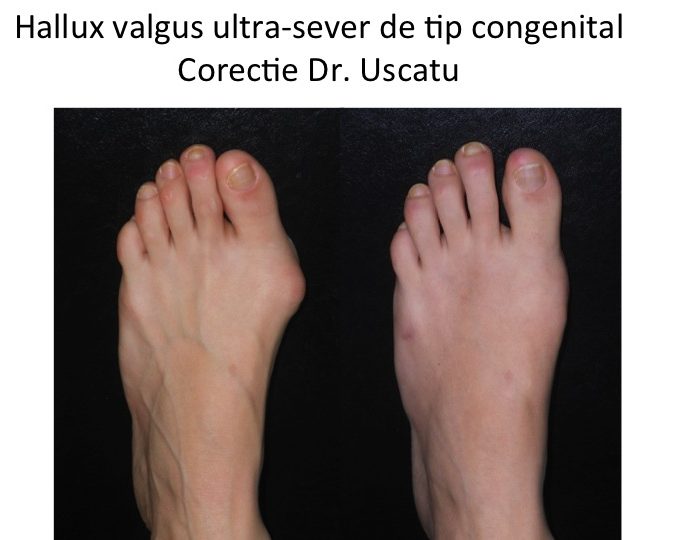
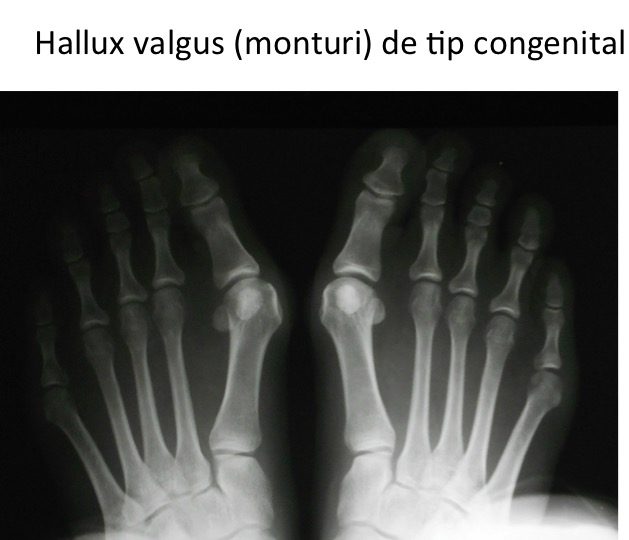
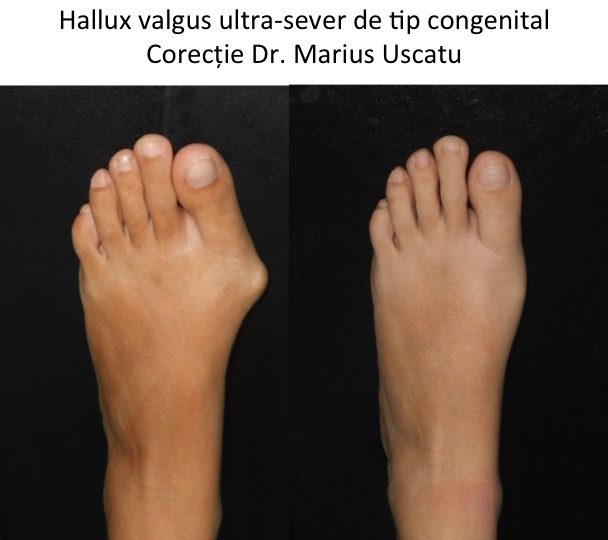
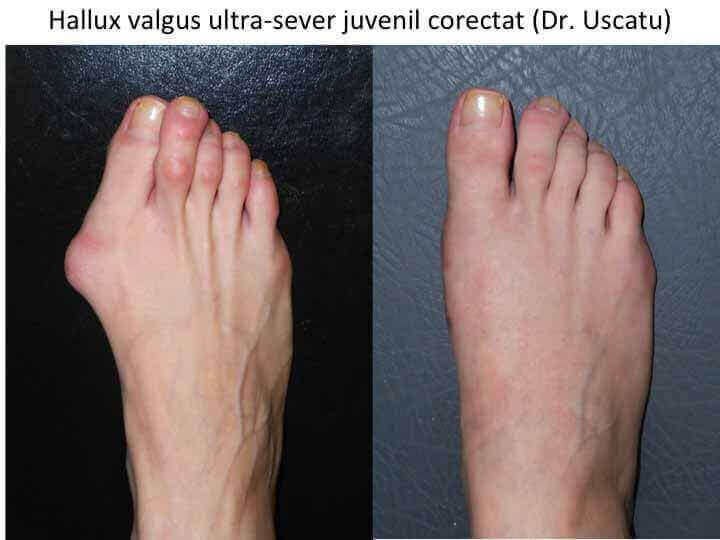
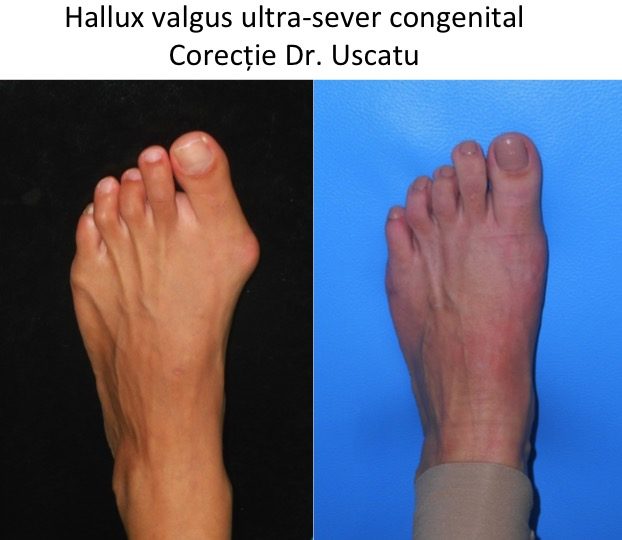
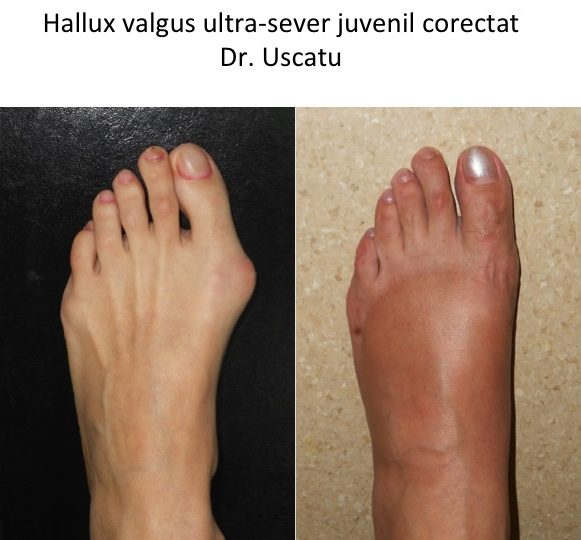
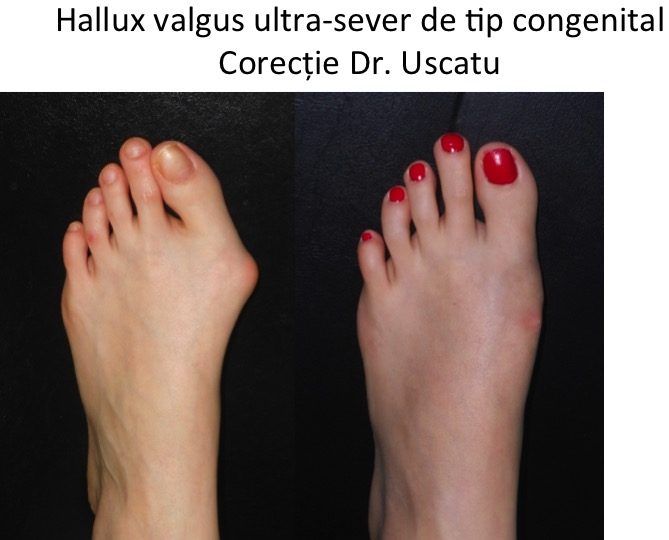
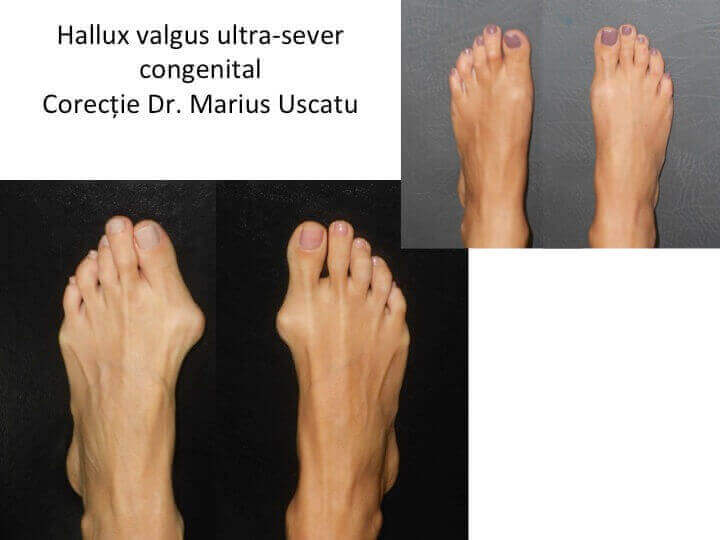
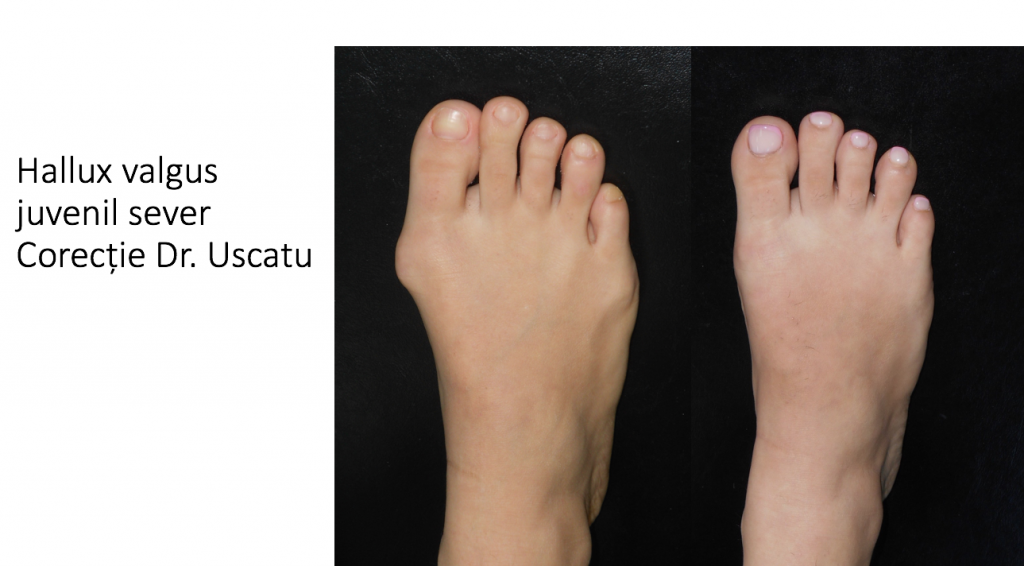
Tipuri particulare: hallux valgus la copil (congenital)
- hallux valgus congenital este prezent la nastere sau apare in primii ani de viata, fara legatura cu mersul biped sau cu incaltamintea;
- deformatia evolueaza rapid pana in adolescenta, apoi se stabilizeaza pana la varsta maturitatii;
- durerea lipseste cel mai adesea, fiind provocata de incaltamintea inadecvata deformatiei sau de efortul exagerat;
- parintii sunt ingrijorati si incearca diferite "leacuri", cu rezultate cel mai adesea nefaste ("orteze pentru hallux valgus", talonete etc);
- deformatia se agraveaza implacabil, indiferent de mijloacele de "tratament" utilizate;
- talonetele plantare si ghetele ortopedice sunt ne-recomandate: sunt inutile, nu influenteaza evolutia, in schimb provoaca probleme psihologice majore;
- “orteza pentru hallux valgus” este lipsita de logica: nu corecteaza deformatia, nu previne si nici nu stopeaza evolutia catre agravare a monturilor;
- “orteza pentru hallux valgus” are un efect total invers fata de prezentarea din reclame: agraveaza evolutia si distruge articulatia “degetului mare” (metatarso-falangiana);
- NU distrugeti picioarele copiilor cu orteze !
- sporturile agresive agraveaza evolutia monturilor (jogging, atletism, foot-ball, hand-ball, gimnastica, tenis, balet, aerobic etc);
- NU distrugeti picioarele copiilor cu sporturi agresive !
- tratamentul chirurgical este ne-recomandat in perioada cresterii osoase (pana la 16-22 ani).
- NU distrugeti picioarele copiilor cu operatii inutile si mutilante !
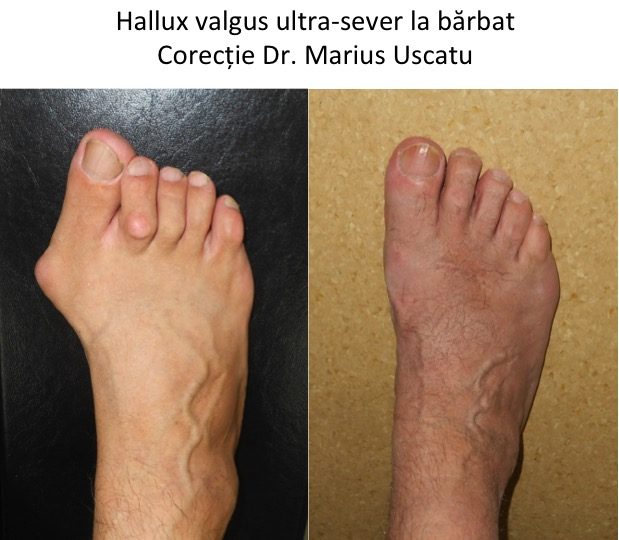
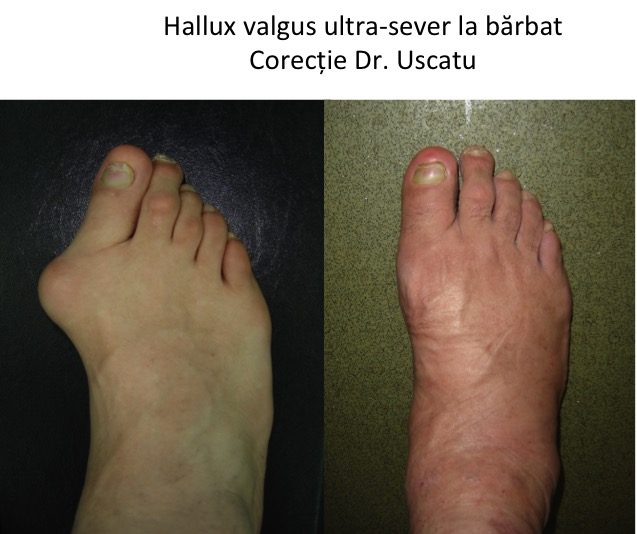
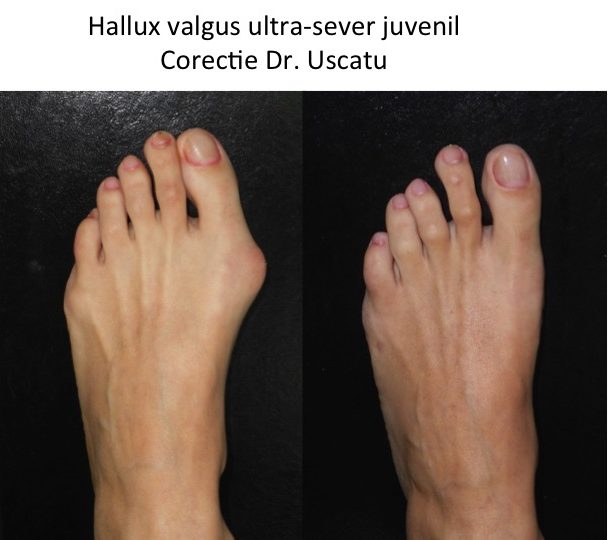
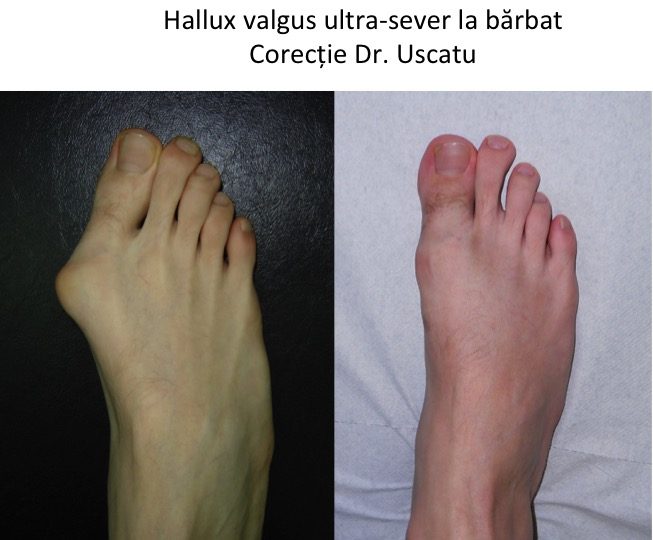
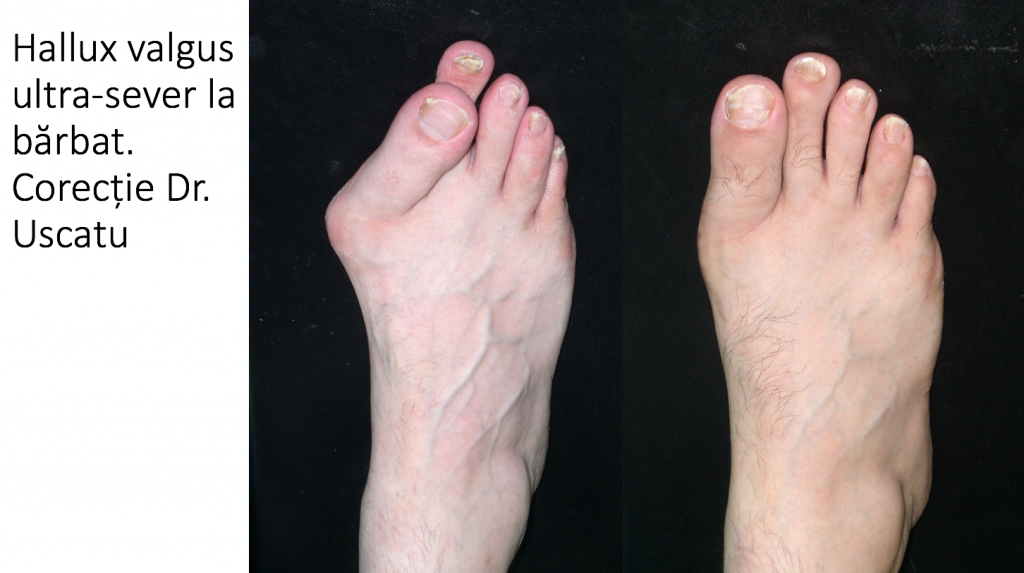
Tipuri particulare: hallux valgus la barbat.
- la barbat predomina forma congenitala sau juvenila a monturilor (hallux valgus);
- caracterul familial este mai pregnant, dar nu este o deformatie ereditara ("mostenita");
- la barbat agravarea deformatiei nu are un caracter ondulant, hormono-dependent (ca in cazul femeilor);
Caracteristicile monturilor sunt identice femeie/barbat:
- evolutia catre agravare este inevitabila;
- prezinta aceleasi complicatii: metatarsalgii, bataturi, grife, luxatiile degetelor, pana la aspectul de picior destructurat;
- tratamentul este similar, conservator sau chirurgical.
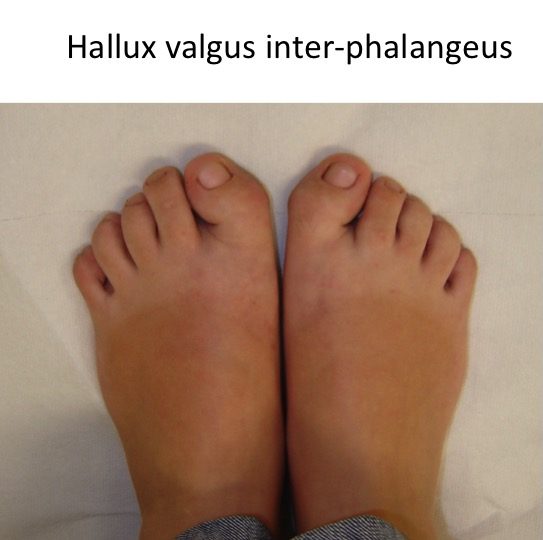
Tipuri particulare: hallux valgus inter-phalangeus
- exista o forma particulara de deformatie, denumita "hallux valgus inter-phalangeus";
- proeminenta nu se afla la nivel metatarso-falangian, ci la nivelul articulatiei inter-falangiene a "degetului mare" (haluce);
- spre deosebire de hallux valgus (monturi), primul metatarsian nu este deplasat si proeminent, in schimb este deformat "degetul mare" (halucele);
- falanga proximala a halucelui are o forma de tip trapez asimetric, cu orientare laterala a articulatiei inter-falangiene, ce orienteaza "degetul mare" in lateral (in valgus);
- corectia deformatiei vizeaza, evident, falanga proximala a halucelui si nu primul metatarsian, ca in cazul monturilor (hallux valgus).
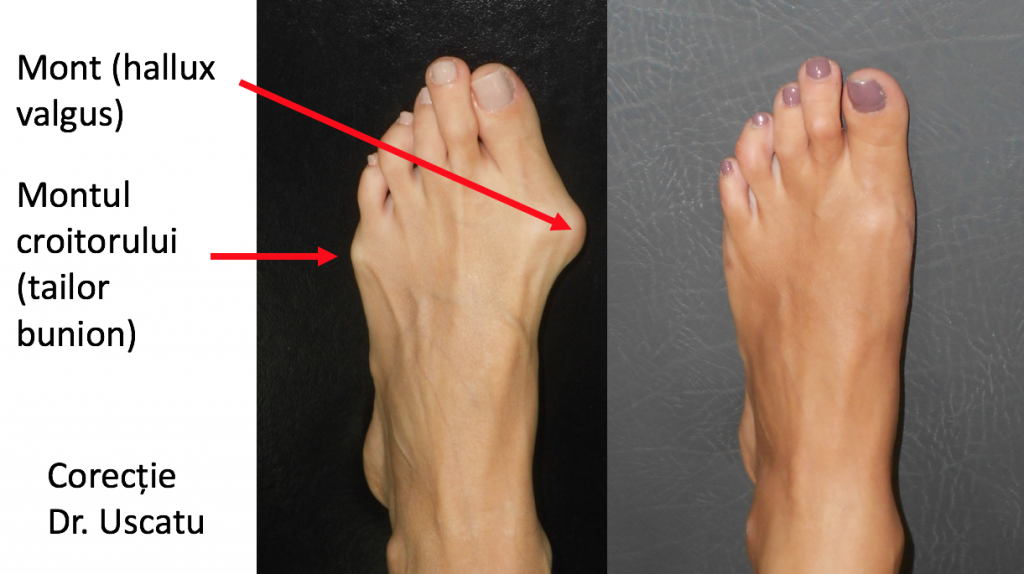
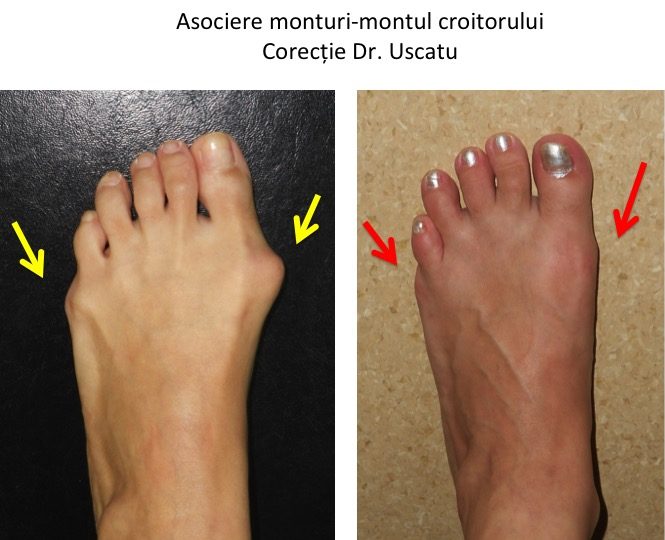
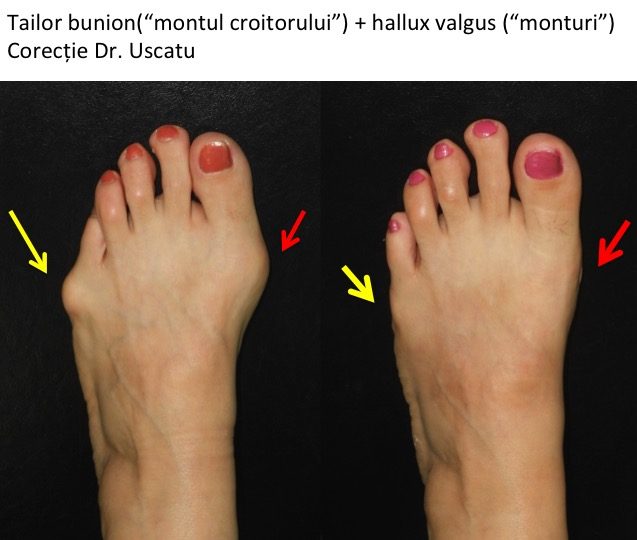
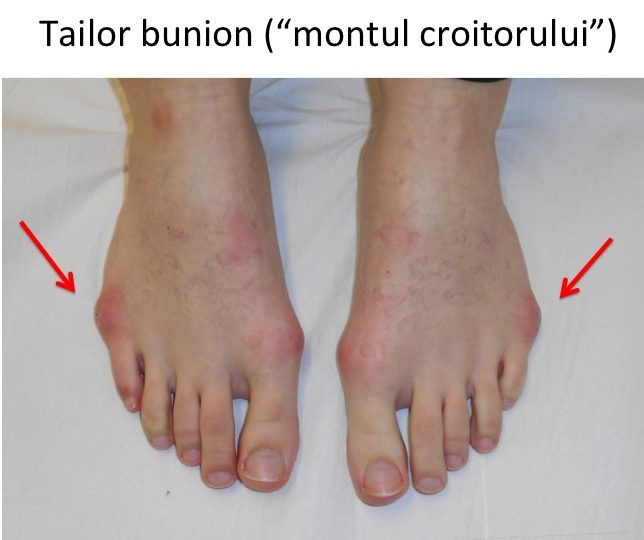
Tipuri particulare: hallux valgus asociat cu tailor bunion
- exista o forma particulara de deformatie, ce asociaza montul (hallux valgus) si montul croitorului (tailor bunion);
- proeminenta se afla atat la nivelul articulatiei metatarso-falangiene a "degetului mare" (haluce), cat si la nivelul articulatiei similare a "degetului mic);
- este deplasat si proeminent atat primul metatarsian, cat si cel de-al cincilea metatarsian;
- corectia deformatiei vizeaza atat primul metatarsian (ca in cazul monturilor, hallux valgus), cat si cel de-al cincilea metatarsian (ca in cazul tailor bunion, "montul croitorului").
Tripla afectare: fizica, psihologica, scaderea calitatii vietii
Prejudiciul functional (suferinta fizica) poate fi :
- subiectiv: suferinta (durerea) apare la conflictul montului cu incaltamintea;
- obiectiv: durerea este prezenta indiferent de incaltamintea adoptata.
Prejudiciul social-estetic (suferinta psihologica) este esential pentru pacienta de orice varsta:
- piciorul cu monturi se lateste progresiv, este deformat, inestetic, are multiple bataturi si impune utilizarea incaltamintei hiper-largi, greu de acceptat:
- incercand sa se adapteze deformatiei, pacienta isi cumpara pantofi cu 1-2 marimi mai mari (in lungime);
- de fapt, nu trebuie modificata lungimea pantofului, ci latimea acestuia;
- trebuie schimbata paradigma incaltamintei: mult mai larga;
- pacienta nu accepta aceasta modificare, ceea ce ii provoaca o nemultumire profunda;
- deformatia piciorului este resimtita ca un veritabil handicap social, cu profunde implicatii de ordin psihologic;
- prejudiciul social-estetic nu poate fi neglijat, chiar daca nu este determinant: va fi luat in considerare in alegerea tratamentului optim, motivat de cerintele complexe ale femeii moderne.
Scaderea calitatii vietii: motivatia principala a consultatiei
Pacienta acuza scaderea indicelui de calitate a vietii (QoL, faimosul Quality of Life al autorilor anglo-saxoni).
Exista o asa-zisa „inadecvare continator-continut”, factor de nemultumire majora:
- piciorul „nu mai incape in pantofi”;
- piciorul deformat nu mai poate fi suportat, fiind socotit dizgratios si infirmizant;
- incaltamintea din garderoba devine inutila;
- nu mai exista nimic de cumparat din magazinele de incaltaminte;
Dureri:
- la nivelul proeminentei („mont”), cauzate de conflictul dintre picior si incaltaminte;
- la nivel plantar, in spatele degetelor (metatarsalgii).
Bataturi:
- apar "bataturi" plantare (kiper-keratoze), degetele se deformeaza progresiv, se "incaleca" si nu mai „incap” in pantofi;
- apar bataturi la nivelul degetelor deformate in grifa
Functional:
- mersul se modifica progresiv (mai ales in cazul „piciorului destructurat” sau in cazul hallux rigidus-ului);
- scade capacitatea de efort (stat in picioare, mers pe jos, alte activitati ce necesita utilizarea piciorului).
Tipuri de durere cauzate de monturi
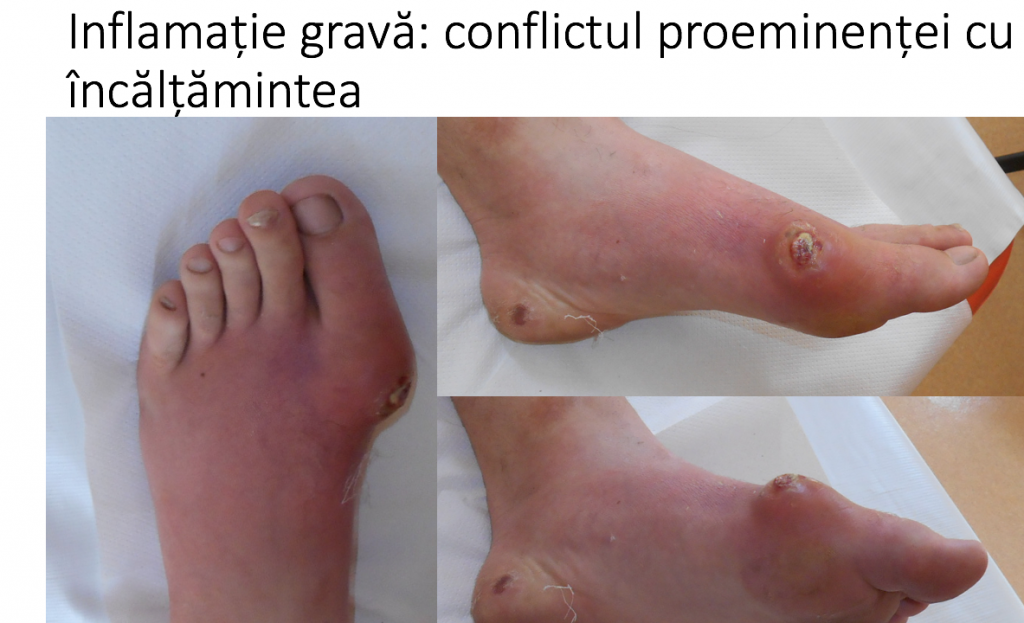
- durere de tip tegumentar, superficial, provocata de conflictul dintre proeminenta si incaltaminte; apare cel mai adesea la nivelul montului sau al deformatiilor degetelor (grife), unde tegumentul este inflamat (rosu, cald, dureros), putand prezenta bataturi, bursite (« pungi de lichid »), plagi sau chiar scurgeri de secretii.
- durere de tip articular (mecanic), provocata de modificarea arhitecturii piciorului deformat, respectiv de schimbarea posturii si a mersului (metatarsalgii).
- durere de tip articular (artrozic), cauzata de supra-solicitarea articulatiilor si soldata cu distrugerea cartilajului articular (artroza);
- durere de tip inflamator, cauzata de sinovita (inflamatia invelisului intern al articulatiei);
- durere de tip neuropatic, cauzata de elongatia nervului dorsal, dar si suferinta altor nervi, comprimati la nivelul unor compartimente inextensibile (sindrom Morton, sindromul de canal tarsian, sindromul Baxter etc).
- durerea poate lipsi cu desavarsire, chiar in cazul deformatiilor ultra-severe (picior « destructurat »).
Durerea de tip mecanic
- durerea din "talpa" ante-piciorului (metatarsalgie): reprezinta complicatia majora si frecventa a monturilor (hallux valgus), se insoteste de aparitia bataturilor plantare si reprezinta principalul obiectiv in tratamentul deformatiilor ante-piciorului;
- durerea plantara, localizata sub primul metatarsian (metatarsalgie M1): este datorata unui pantof cu toc prea inalt sau semnifica o problema articulara metatarso-sesamoidiana (picior scobit, artroza);
- durerea de la varful « degetului mare » (haluce) este fie o durere iradiata (compresia unui nerv), fie este consecinta sprijinului excesiv pe degetul mare (modificari artrozice, hallux rigidus);
- durerile articulare (in articulatia "degetului mare") apar in evolutia de tip artrozic a monturilor (hallux valgus-rigidus), sunt frecvente in afectiunile inflamatorii (picior reumatoid, guta, etc) si apar rarissim in cazurile fara evolutie artrozica.
- dureri la nivelul degetelor laterale, consecinta a metatarsalgiei de tip mecanic;
- dureri la nivelul articulatiei Lisfranc (tarso-metatarsiene): semnifica distrugerea acestor articulatii, prin supra-solicitarea mecanica determinata de monturi (hallux valgus);
- dureri la nivelul gleznei, gambei sau soldului (mai rar), provocate de modificarile mersului induse de deformatie;
- durerea de la nivelul proeminentei (montului) este datorata conflictului cu incaltamintea inadecvata (prea stramta).
Monturi fara durere?
- durerea poate lipsi cu desavarsire, chiar in cazul deformatiilor ultra-severe (picior ”destructurat");
- piciorul „destructurat” poate fi perfect tolerat functional: mers cvasi-normal;
- piciorul „destructurat” nu produce, obligatoriu, distrugerea gleznei, a genunchiului, a soldului sau a coloanei vertebrale.
Impactul monturilor asupra aparatului locomotor
Deplasarea primului metatarsian (aparitia montului):
- reduce sprijinul pe haluce si supra-solicita metatarsienele laterale (metatarsalgie);
- poate produce o senzatie de instabilitate, resimtita mai ales in timpul mersului;
- produce frecvent dureri in articulatia Lisfranc (tarso-metatarsiana), prin distrugerea acestor articulatii (supra-solicitare mecanica);
- prin modificarea mersului, deformatia poate altera functionarea articulatiilor membrului pelvin: glezna, genunchi, sold (mai rar) sau coloana lombara (rarissim);
- alterarea altor articulatii este mai modesta decat se afirma frecvent: deformatia produce "adaptarea" articulatiilor vecine la noua situatie functionala.
Afectarea aparatului locomotor este mult mai frecventa in cazul distrugerii articulatiei "degetului mare" (hallux rigidus) decat in cazul monturilor (hallux valgus).
Corectia monturilor nu "repara" alte articulatii distruse
- se afirma ca monturile produc distrugerea altor articulatii: glezna, genunchi, sold sau coloana vertebrala;
- este doar o exagerare a ortopediei "clasice";
- corectia monturilor imbunatateste functionarea ante-piciorului si poate reduce, intr-o oarecare masura, durerile articulare ale membrului inferior;
- pacienta ar fi tentata sa solicite operarea monturilor, in speranta ca o simpla corectie a deformatiei ante-piciorului va rezolva intreaga problematica a membrului inferior;
- multe dintre esecurile chirurgiei ante-piciorului pot fi datorate unor asteptari ne-realiste ale pacientei;
- pacienta trebuie informata corect: simpla corectie a monturilor nu "repara" genunchiul, soldul sau coloana vertebrala.
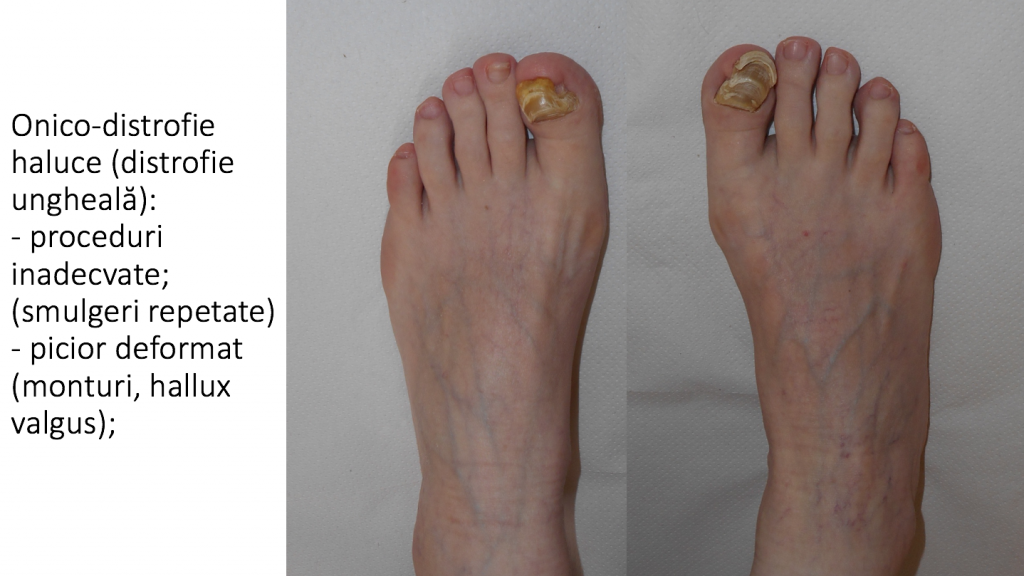
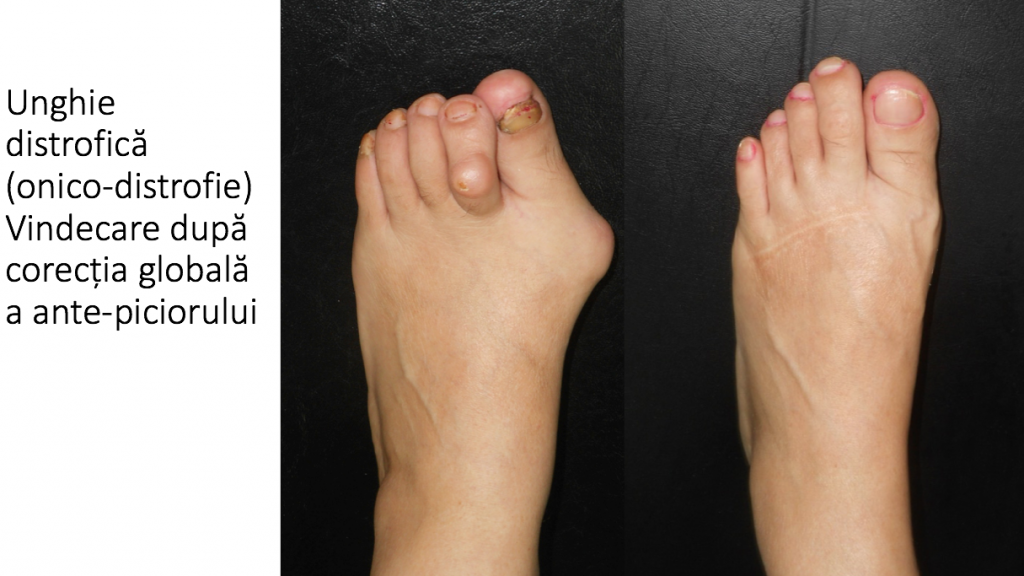
Afectarea unghiei degetului "mare" (haluce)
Conflictul dintre "degetul mare" (haluce) si urmatorul deget afecteaza unghia acestuia:
- unghia se deformeaza;
- unghia se "incarneaza";
- unghia se ingroasa: onico-distrofie;
- unghia isi schimba culoarea;
- micoze, exfolierea unghiei, infectii.
Exista si cauze suplimentare ale afectarii unghiei:
- fumatul;
- incaltamintea inadecvata (de tip "adidas" sau tenis), in care piciorul transpira excesiv;
- efortul fizic excesiv si traumatizant (jogging, foot-ball, tenis etc).
De ce pacienta amana consultatia?
- piciorul este adesea neglijat, in favoarea unor regiuni anatomice mai „vizibile”;
- deformatia evolueaza lent, evolutia este perceputa destul de tarziu, cand incaltamintea din garderoba devine inutilizabila;
- se cauta intotdeauna solutii comode: tratamente "naturiste", chiar stoparea miraculoasa si spontana a deformatiei, informatii vehiculate de publicatii pseudo-stiintifice. Trebuie precizat ferm ca deformatia poate fi corectata doar chirurgical.
- tratamentele incorecte au generat teama de complicatii.
- reputatia neplacuta a durerilor post-operatorii genereaza spaima de operatie, iar pacientii amana pana si consultatia la specialistul in chirurgia ante-piciorului.
- tehnicile chirurgicale si anestezice moderne inlatura complet durerea, evita imobilizarea si fac din recidiva doar o exceptie si nu o regula.
Cum se stabileste diagnosticul?
Diagnosticul este eminamente clinic, bazat pe examinarea directa din timpul consultatiei;
- trebuie examinat intreg aparatul locomotor: se pot descoperi alte afectiuni ce pot favoriza, agrava evolutia sau chiar contraindica interventia chirurgicala;
- radiografia este rarissim necesara in cazul consultatiei initiale (nu se justifica practicarea sistematica);
- investigatii imagistice suplimentare: Computer-tomograf, IRM (RMN), echografie, scintigrafie, angiografie sunt necesare doar in cazuri rarissime.
- podoscopul este un aparat optic simplu, prin care se vizualizeaza direct aspectul plantei, respectiv distributia presiunilor plantare;
- examenul podoscopic are o valoare pur orientativa, examenul clinic fiind mult mai important;
- "amprenta plantara computerizata", fiind realizata static, este lipsita de valoare practica (nu reflecta solicitarile dinamice complexe ale piciorului);
- "amprenta plantara computerizata" ofera chiar informatii distorsionate asupra presiunilor dinamice de la nivelul ante-piciorului si poate determina, astfel, atitudini terapeutice gresite.
Examinarea incaltamintei
- examinarea incaltamintei este parte integranta si indispensabila a consultatiei clinice;
- se remarca imediat discrepanta flagranta intre latimea piciorului deformat de monturi si latimea insuficienta a incaltamintei;
- practic, cvasi-totalitatea pacientilor se incalta inadecvat;
- argumentul cel mai frecvent: "nu ma deranjeaza ca este mai stramt decat ar fi necesar";
- examinarea piciorului deceleaza zone cu tegument puternic inflamat sau cu bataturi (hiper-keratoze) importante, ambele fiin marturia incaltarii inadecvate;
- cel mai simplu este sa desenam, pe o coala de hartie, forma piciorului si forma incaltamintei; simpla comparatie este mai mult decat elocventa privind inadecvarea incaltamintei;
- trebuie examinate toate componentele incaltamintei: talpa, materialele din care este confectionata, consistenta, imbinarile si cusaturile, aspectul talonetei, zonele de uzura si simetria bilaterala; chiar si mirosul pntofului este semnificativ.

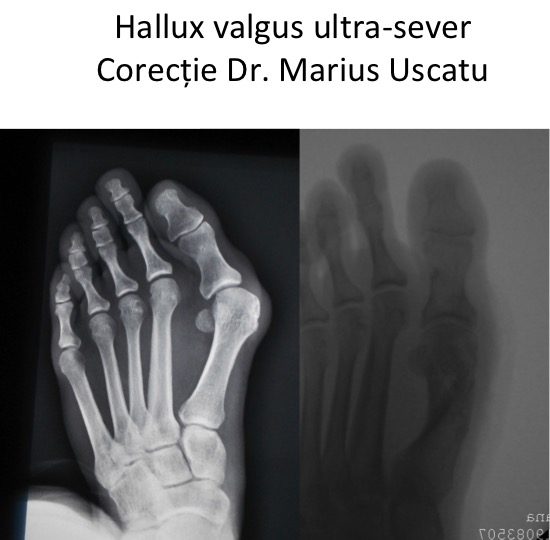
Radiografia piciorului: rareori necesara diagnosticului
- radiografia este rarissim necesara in cazul consultatiei initiale (nu se justifica practicarea sistematica);
- nu faceti radiografii din proprie initiativa! Va iradiati inutil!
- radiografia este utila in cazul esecurilor operatiilor anterioare, in cazul unor afectiuni supra-adaugate (boli neuro-musculare sau reumatologic/inflamatorii, de ex piciorul reumatoid), dar si pentru planificarea interventiei chirurgicale;
- radiografia trebuie efectuata dupa criterii precise si de catre un personal antrenat, in caz contrar fiind inutilizabila.
- nu sunt necesare masuratori, desene suplimentare sau alte mentiuni suplimentare pe radiografie;
- radiografia este necesara in ziua operatiei, avand in principal un scop medico-legal.
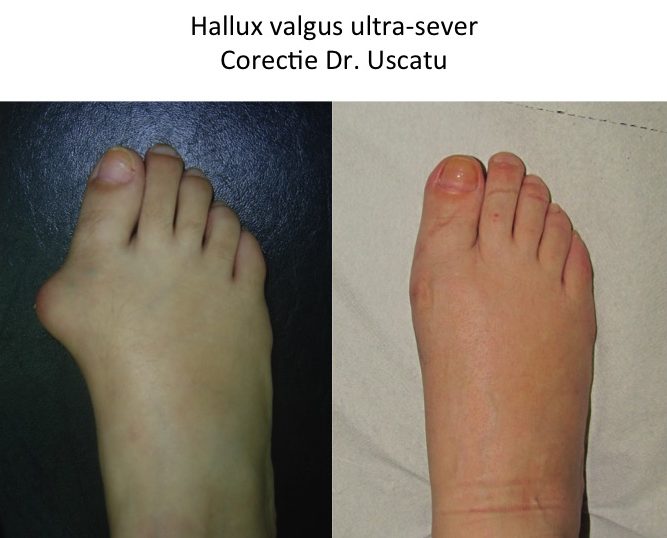
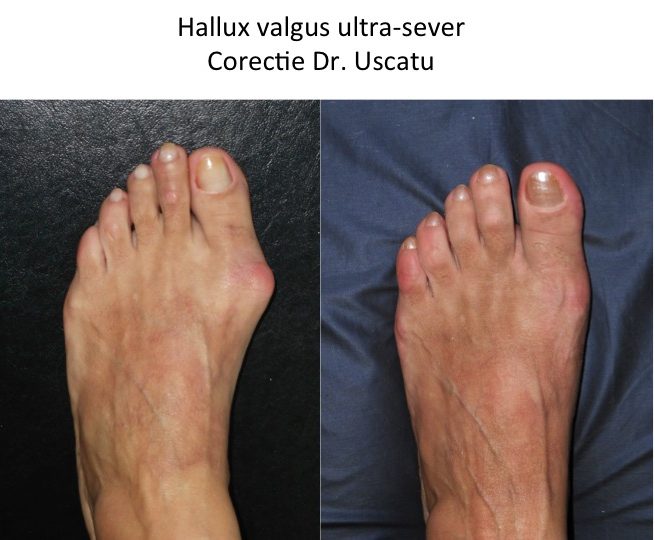
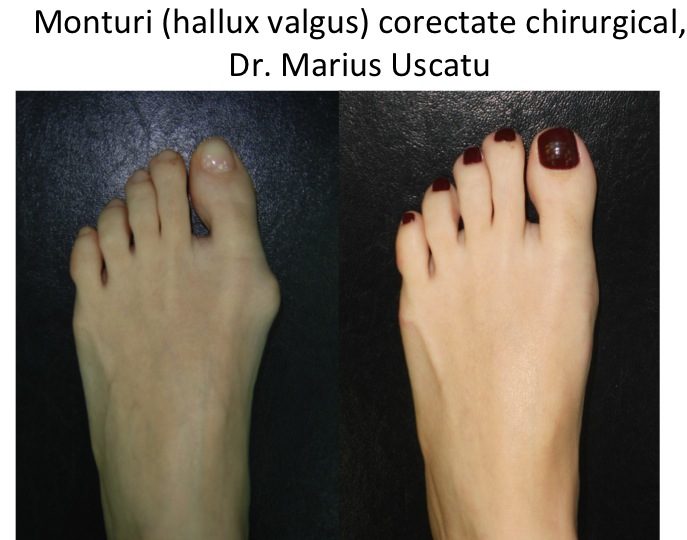
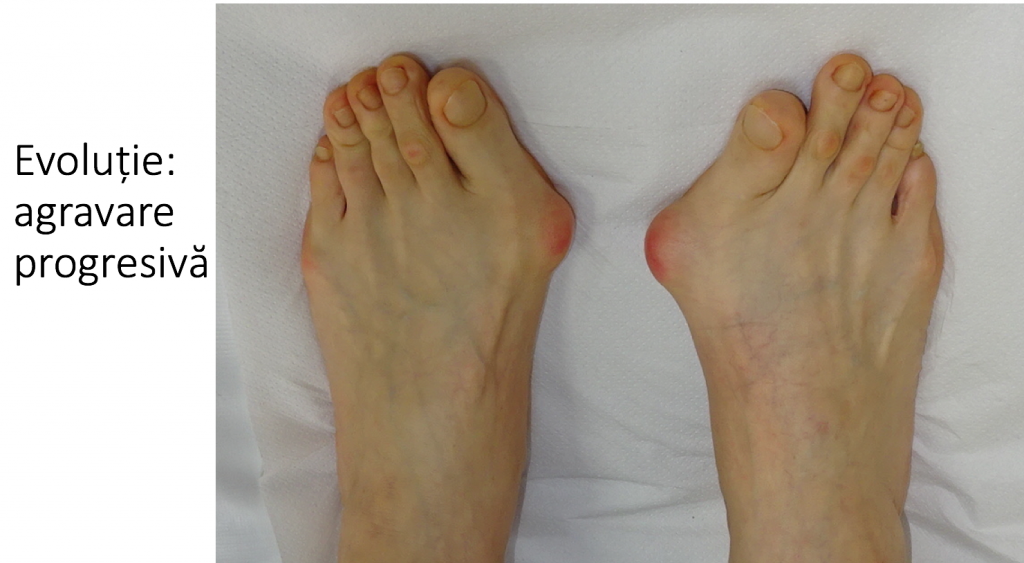
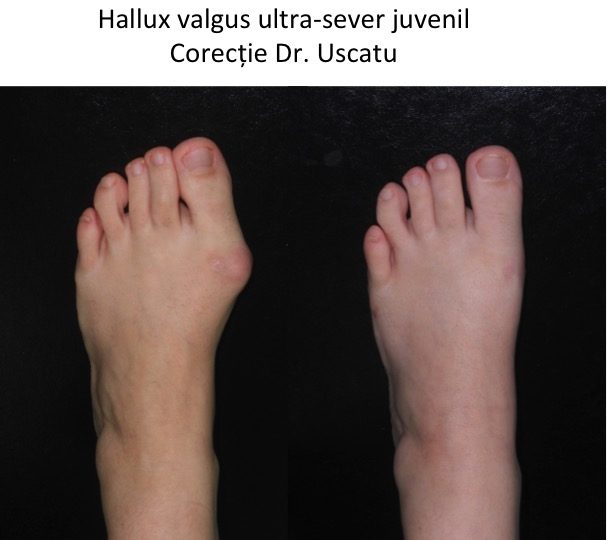
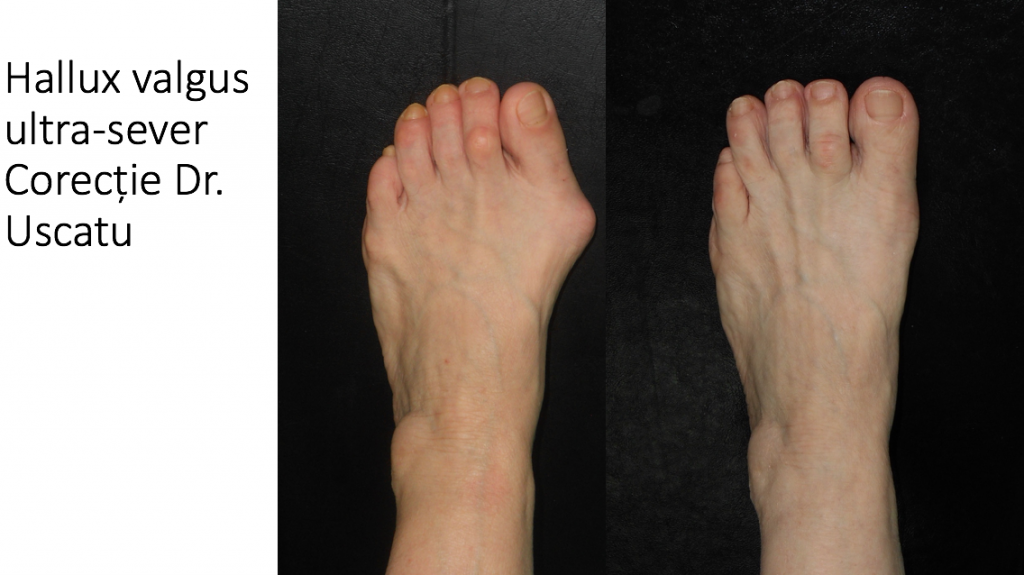
Evolutia monturilor: agravare lenta, progresiva si inevitabila
- piciorul se lateste progresiv, iar montul devine tot mai proeminent, ca urmare a deplasarii progresive a primului metatarsian catre interiorul piciorului;
- apar durerile plantare (metatarsalgii), insotite de hiper-keratoze plantare de protectie la nivelul ante-piciorului ("bataturi");
- degetele laterale se deformeaza in grifa (degete „in ciocan”), iar afectarea ante-piciorului devine globala (picior destructurat);
- piciorul destructurat este stadiul final de evolutie ("picior triunghiular", deformatie hiper-severa) si cuprinde toate complicatiile: metatarsalgii, grife digitale, montul croitorului si luxatiile degetelor laterale, bataturi, plagi inter-digitale sau plantare, ulceratii, unghii incarnate;
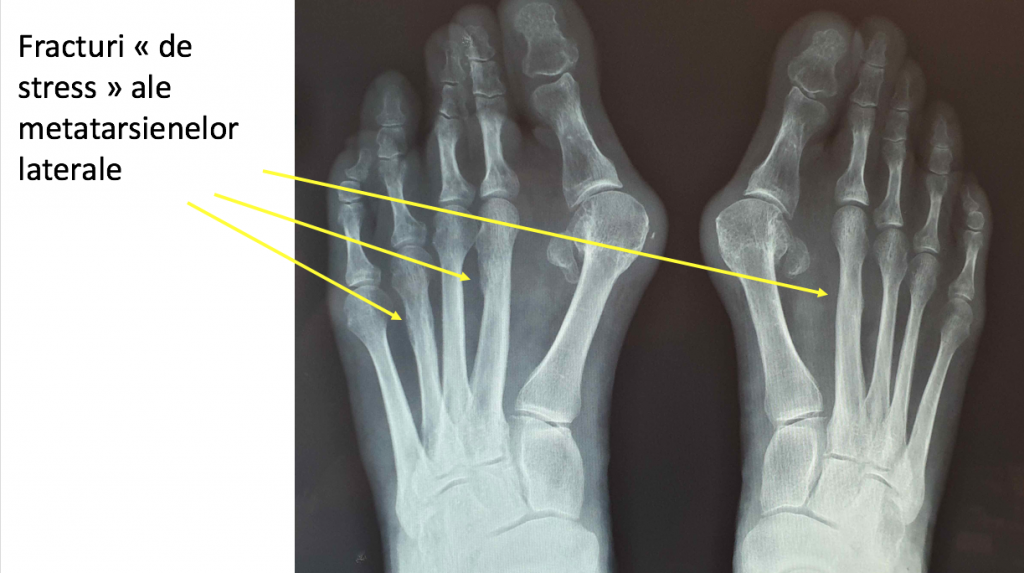
- se pot produce fracturi "de stress" (de supra-solicitare) ale metatarsienelor laterale, datorita functionarii inadecvate a piciorului.
- evolutia deformatiei este imposibil de anticipat;
- evolutia este agravata de: greutatea exagerata, supra-solicitarea profesionala si sportiva a piciorului, anumite conformatii particulare ale piciorului, precum si afectiunile reumatologice;
- datorita utilizarii in conditii biomecanice anormale, articulatia metatarso-haluciana („articulatia degetului mare”) se poate degrada, cu aparitia durerilor articulare (hallux valgus-rigidus);
- distrugerea articulatiei (artroza, hallux valgus-rigidus) este resimtita dupa multi ani de la debut si este agravata de solicitarile mecanice crescute (efort excesiv, greutate exagerata, incaltaminte inadecvata).
- durerile devin permanente si tot mai greu suportabile ;
- gesturile banale (incaltat, mers) devin tot mai dificile ;
- pot apare inflamatii locale, chiar infectii articulare cu consecinte grave ;
- modificarea mersului (produsa de monturi) poate afecta alte articulatii: tarso-metatarsiana (Lisfranc), talo-naviculara, sub-taliana, glezna, genunchi, sold sau coloana vertebrala;
- cu exceptia articulatiei tarso-metatarsiene (Lisfranc), nu trebuie insa exagerat impactul monturilor (hallux valgus) asupra celorlalte articulatii: infinit mai importanta este supra-solicitarea articulara (datorata obezitatii si efortului fizic excesiv).
Exista doua tipuri de tratament
- adaptarea incaltamintei la piciorul deformat (tratament conservator)
- adaptarea piciorului la incaltaminte (tratament chirurgical)
Tratament conservator (non-chirurgical): principii
Principiile tratamentului conservator (non-chirurgical):
- deformatia este definitiva (nu regreseaza prin nici o metoda non-chirurgicala);
- deformatia se agraveaza progresiv, indiferent de metodele non-chirurgicale utilizate;
- este vorba despre un os (primul metatarsian) proeminent: nu poate fi facut sa dispara, indiferent de metodele non-chirurgicale utilizate;
- suferinta este cauzata de disproportia dintre un picior deformat si o incaltaminte inadecvata acestui picior (prea stramta);
- originea problemei este una mecanica (conflict picior-incaltaminte), chiar daca se traduce prin inflamatia pielii de deasupra proeminentei;
- incercarea de tratare a inflamatiei, fara gestionarea cauzei (conflict mecanic) este ilogica si iluzorie;
- singura solutie logica si imaginabila este gestionarea incaltamintei, astfel incat sa evite contactul (conflictul) cu proeminenta.
- gestionarea incaltamintei este o solutie paleativa, in asteptarea interventiei chirurgicale de corectie: o incaltaminte adecvata (larga) nu va corecta un picior deformat.
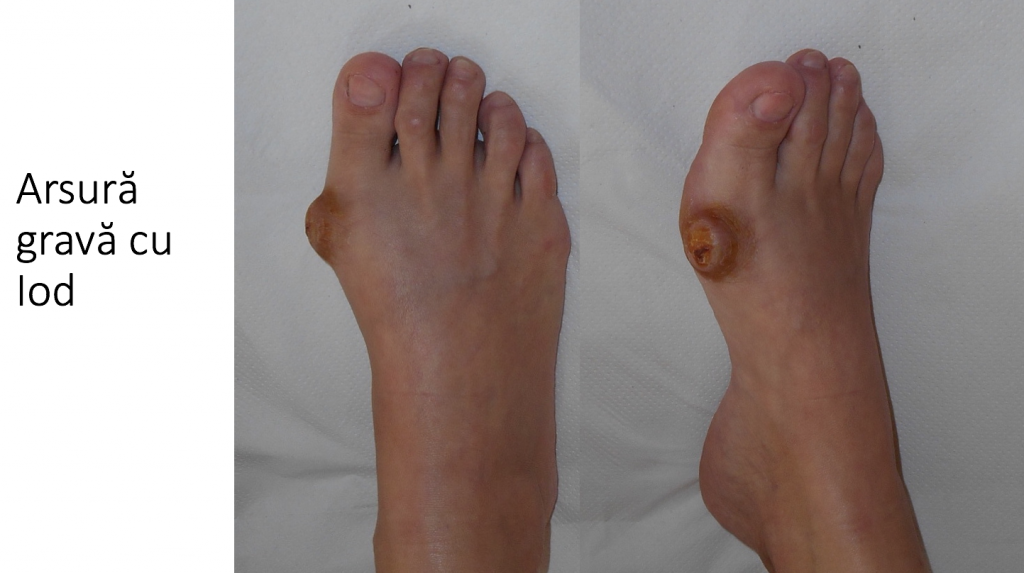
Gestionarea incaltamintei
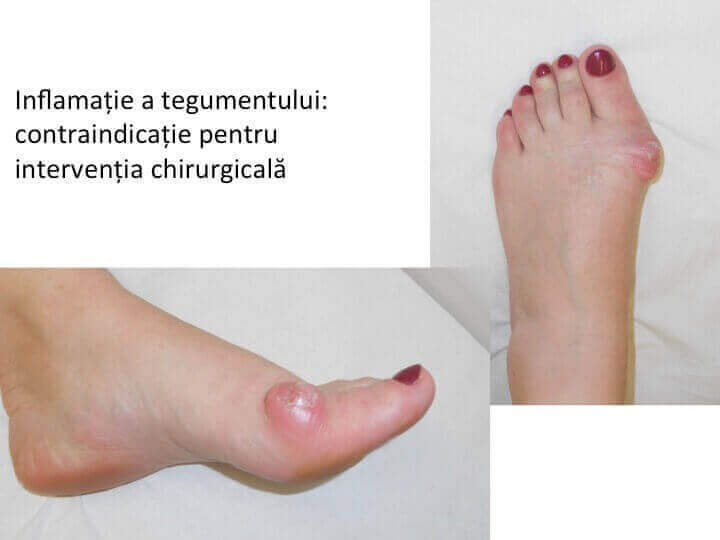
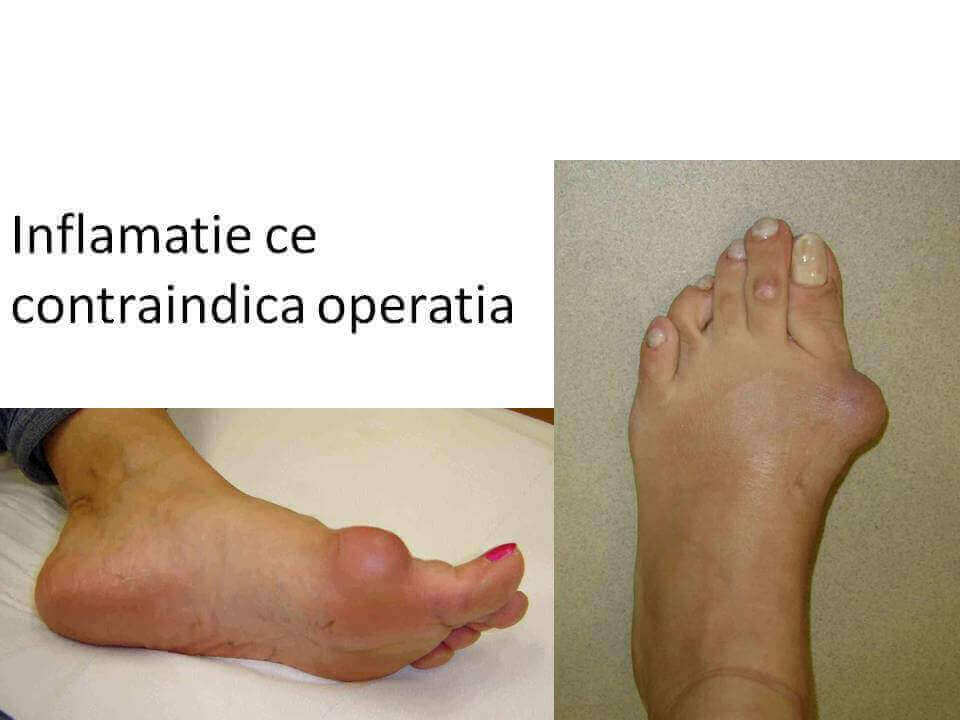
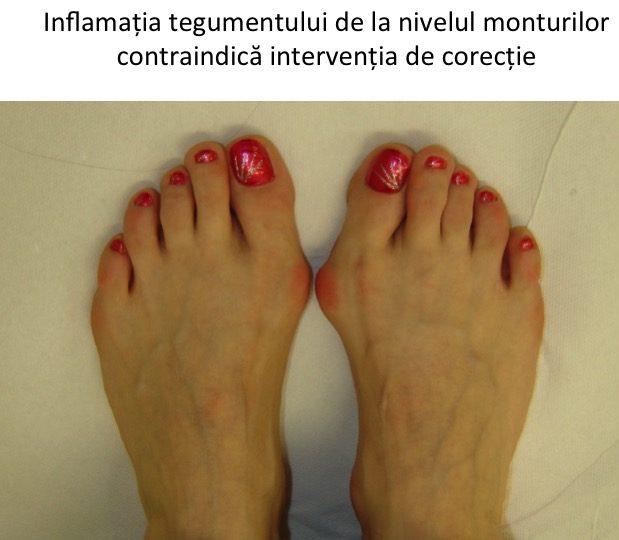
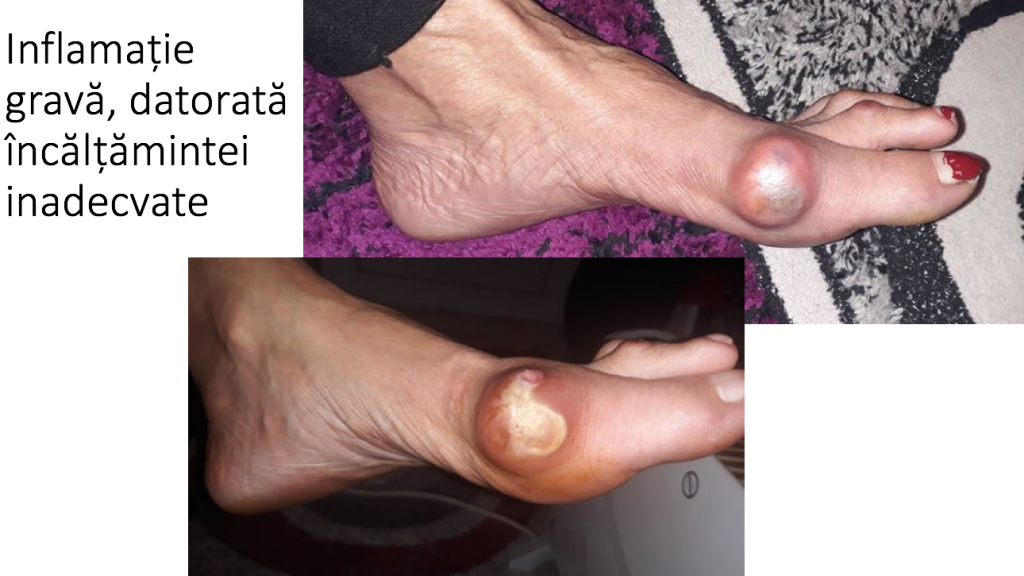
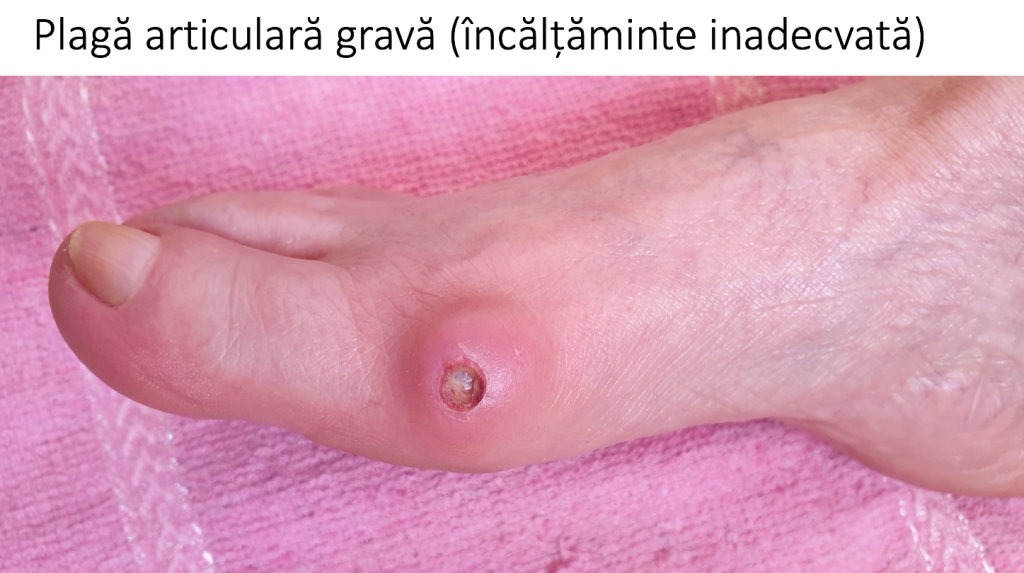
Conflictul mecanic dintre mont si o incaltaminte inadecvata (prea stramta) inflameaza tegumentul local, poate produce inflamatii severe, acumulari de lichid (bursite) sau chiar infectii osteo-articulare.
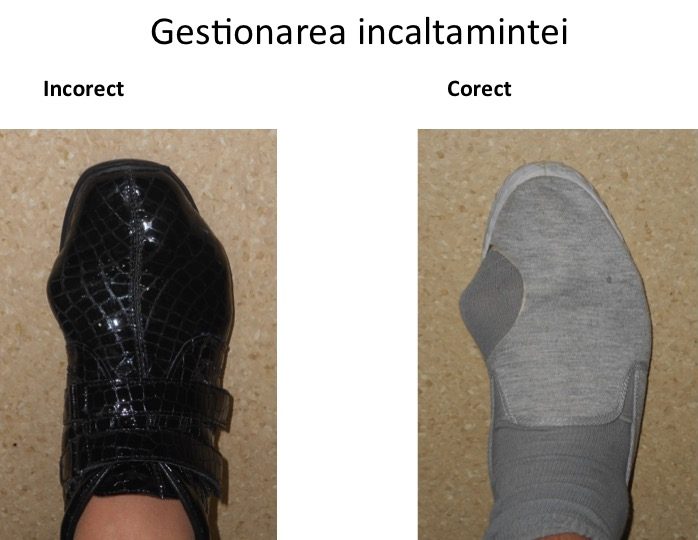
Incaltamintea trebuie sa fie extra-larga, adaptata la forma si marimea ante-piciorului deformat: piciorul trebuie "descoperit" si nu "ascuns".
Cat de larga trebuie sa fie incaltamintea?
- simplu: trebuie sa fie mai larga decat piciorul (nu trebuie sa atinga montul);
- incaltamintea deformata de monturi sau cea prin care se vede deformatia este incorecta (prea stramta);
- nu e vorba despre lungime, ci doar despre latimea anterioara;
- metoda de masurare: se ia o coala de hartie, se aseaza piciorul in mijlocul coalei, stand cu toata greutatea corpului.
- se deseneaza pe hartie forma piciorului;
- pantoful trebuie sa fie mai larg decat desenul piciorului de pe coala de hartie.
Incaltaminta corecta evita suferinta:
- daca nu exista conflict intre "mont" si incaltaminte, pielea nu se inflameaza si practic nu exista suferinta;
- pacientele prefera sa-si "ascunda" piciorul deformat intr-o incaltaminte inchisa si stramta, provocand conflict cu montul, inflamatie si suferinta locala;
- de fapt, piciorul trebuie "descoperit" si nu "ascuns", utilizand o incaltaminte larga anterior, cat mai deschisa cu putinta;
- o incaltaminte adecvata permite un confort acceptabil, un mers cvasi-normal si desfasurarea activitatilor socio-profesionale in conditii rezonabile;
- trebuie evitata incaltamintea care permite flexia degetelor, evitand astfel descaltarea accidentala in timpul mersului;
- in general, in cazul unui picior cu monturi trebuie evitat un toc prea inalt (mai mare de 5-7 cm);
Adaptarea incaltamintei este un tratament paleativ: nu "vindeca" monturile si nici nu stopeaza agravarea acestora.
Se impune schimbarea profunda a mentalitatii despre incaltaminte: un picior deformat de monturi poate suporta un pantof "elegant" numai cu pretul unei suferinte semnificative.
Realitate: NU exista pe piata o incaltaminte pentru piciorul deformat de monturi
- este extrem de greu de gasit un tip de incaltaminte adaptabila unui ante-picior voluminos;
- fabricantii de incaltaminte au renuntat la confectionarea de 2-3 latimi de calapod la o marime data a pantofului;
- fabricantii au impus doar cate o latime pentru fiecare marime, cea mai stramta imaginabila;
- pacienta cu monturi trebuie sa-si caute incaltamintea la sectorul pentru barbati.
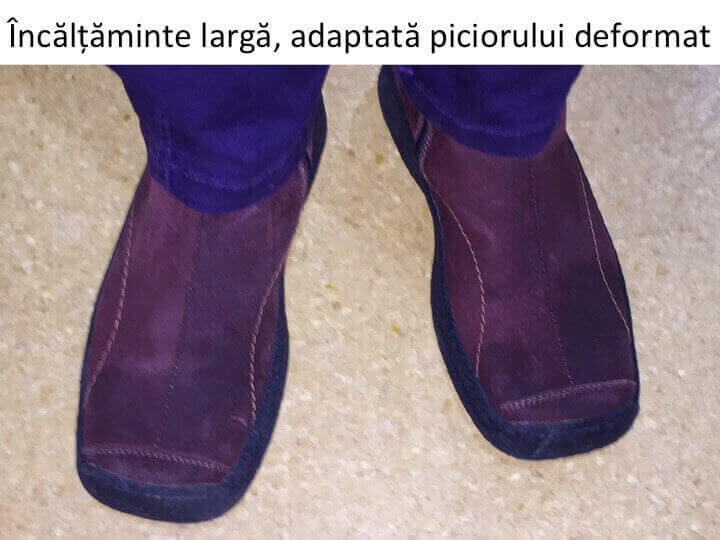
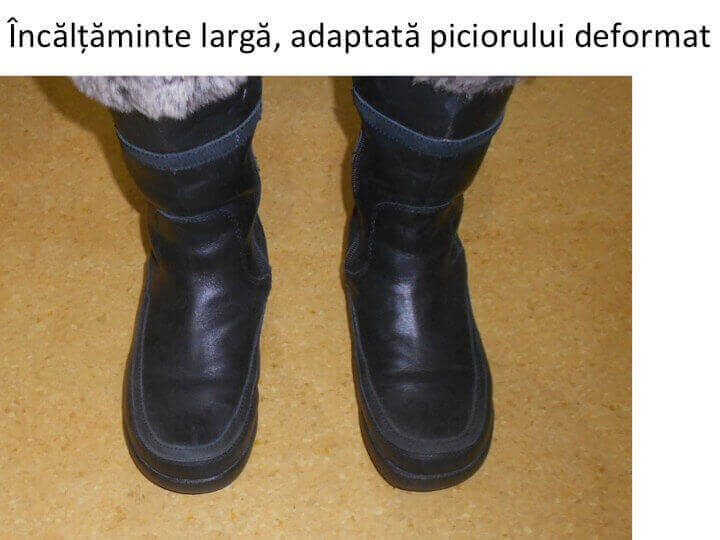
- deformatiile ultra-severe obliga la utilizarea unui pantof « de comanda », confectionat dupa latimea ante-piciorului, uneori chiar decupat la nivelul proeminentei.

Monturile se "dizolva" cu tratamente "naturiste" ?
Vi se sugereaza ca montul (hallux valgus) ar fi o „depunere de sare” (ceea ce este valabil in guta, artropatia micro-cristalina).
Intretinerea acestei confuzii a generat o intreaga industrie a "leacurilor naturiste" pentru "dizolvarea" monturilor:
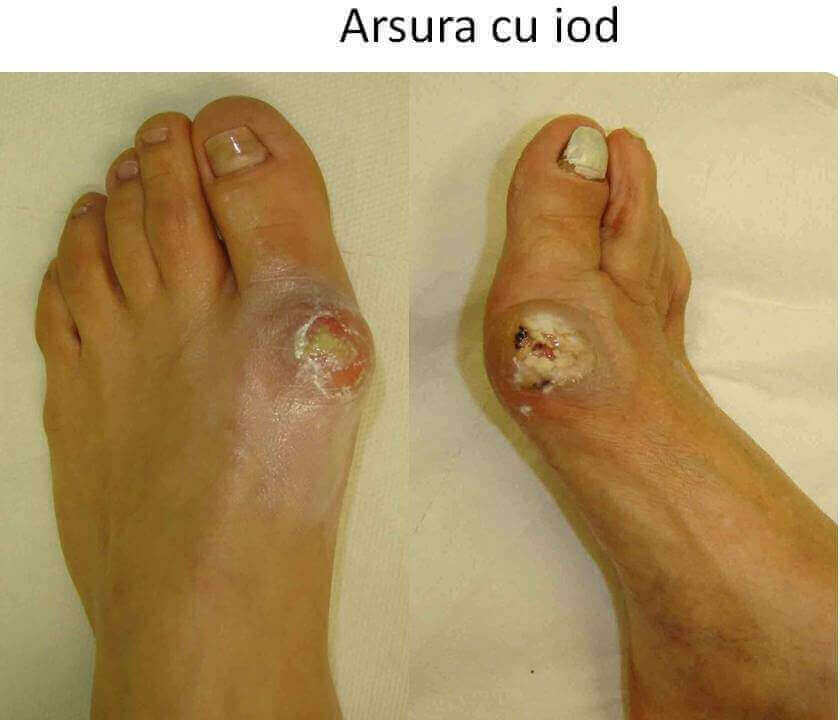
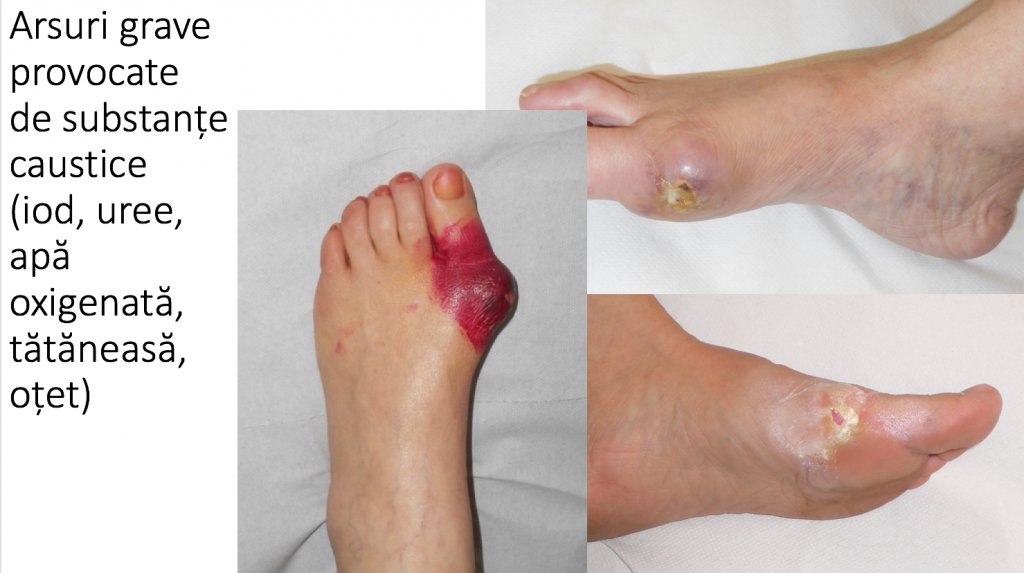
- pacientul este amagit cu diferite "promisiuni naturiste" de "topire a monturilor": foi de dafin, hrean, usturoi, curcuma, tataneasa, rostopasca, ardei iute, ghimbir, cuisoare, lamaie, patlagina, foi de varza cruda, masline, solutie de lame de ras "macerate" in otet, tinctura de iod etc;
- substantele chimice iritante (iod concentrat, usturoi, otet) determina arsuri grave si complicatii redutabile;
- se vinde "terapia cu lumina galbena" sau "lumina verde", ce ar produce "topirea monturilor";
- cum ar putea o raza de lumina sa re-pozitioneze un os normal, deplasat progresiv din locul lui initial?
- se vand "unguente pentru topirea monturilor";
- toate aceste „leacuri naturiste” sunt simple escrocherii, aberante si inutile, deoarece ignora originea montului: este vorba despre un os normal, deplasat progresiv si devenit proeminent;
Dupa un minut de reflectie veti intelege ca un os definitiv deplasat si proeminent nu poate sa dispara folosind unguente, ceaiuri, produse naturiste si nici utilizand diverse dispozitive (talonete sau orteze).
Crema anti-inflamatoare pentru monturi ?
Vi se vand "unguente pentru topirea monturilor".
Vi se vand "unguente anti-inflamatoare pentru calmarea durerilor".
Dar trebuie sa stiti:
- nu e nimic de "topit"; montul este un os definitiv deplasat si proeminent, ce nu poate sa dispara folosind unguente.
- unguentele nu patrund prin piele mai mult de 0,5 mm si nu pot influenta un tesut situat profund (in cazul montului, primul metatarsian devenit proeminent prin deplasarea sa progresiva);
- durerile sunt provocate de o incaltaminte prea stramta;
- unguentele nu pot reduce (sau trata) inflamatia sau bataturile provocate de o incaltaminte inadecvata (prea stramta);
Prin urmare, logic, in loc sa utilizati unguente (inutile), este preferabil sa gestionati incaltamintea.
Se afirma ca deformatia ar fi reversibila
Corectia s-ar obtine prin fortarea degetului mare
Deplasarea primului metatarsian (aparitia monturilor) este considerata (eronat) ca fiind reversibila, deci corectabila:
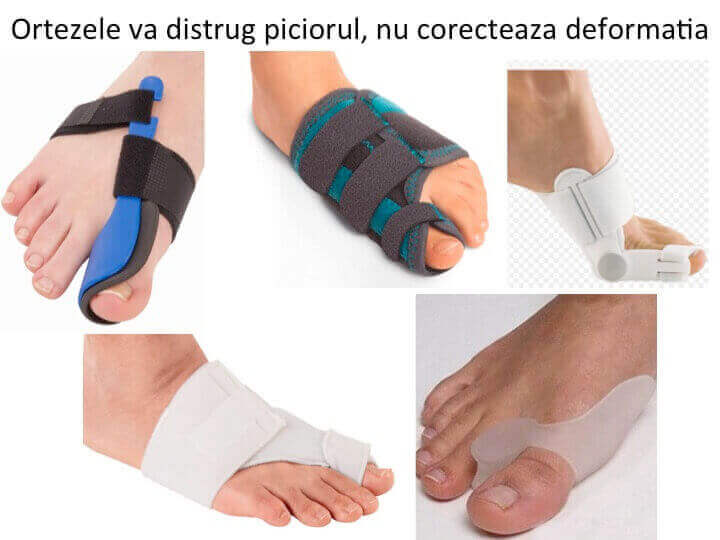
- monturile (hallux valgus) nu pot fi corectate prin exercitii fizice, prin dispozitive plantare (talonete) si nici prin "orteza pentru hallux valgus";
- fortarea „corectiei” monturilor prin dispozitive externe sau prin exercitii fizice a condus aparitia unei industrii a dispozitivelor de „corectie” (« orteza pentru hallux valgus »);
- dispozitive si exercitiile determina inevitabil distrugerea piciorului (provoaca hallux rigidus iatrogen): cresc presiunea articulara metatarso-haluciana, distrugand cartilajul articular (artroza, hallux rigidus).
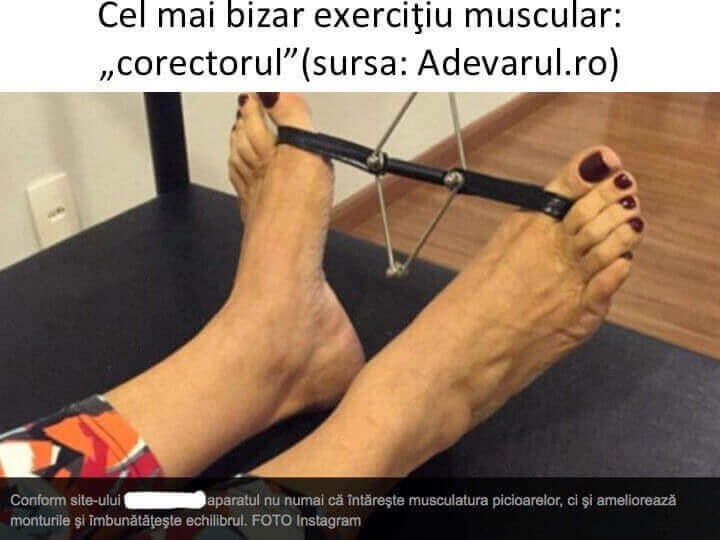
Va imaginati exercitii pentru "corecția" monturilor?
Moda actuala a „salilor de sport” produce si excese regretabile:
- se afirma ca montul este rezultatul deplasarii temporare a degetului mare (halucelui), deplasare care ar fi reversibila (corectabila);
- se afirma ca degetul mare ar putea fi fortat sa revina in pozitia sa initiala doar prin exercitii fizice sau folosind diverse dispozitive de kineto-terapie;
Din pacate, unii medici si kineto-terapeuti contribuie activ la acest proces de dezinformare (din ignoranta sau pentru promovarea propriei afaceri), cu consecinte grave asupra sanatatii publice;
- nu exista nici un exercitiu fizic pentru "corectarea" monturilor sau pentru "stoparea evolutiei" (este de neimaginat);
- explicatia este simpla: montul nu este o problema a degetului mare, ci a osului din spatele lui (primul metatarsian);
- primul metatarsian este un os normal, deplasat definitiv din pozitia sa normal, devenit proeminent, cu aspectul caracteristic de "mont". Deplasarea se accentueaza progresiv si ireversibil.
- tesuturile "moi" din jurul articulatiei "degetului mare" se adapteaza noii forme a piciorului (deformat de monturi), se retracta progresiv si nu pot fi re-aduse in situatia lor originara fara interventie chirurgicala.
- exercitiile fizice ce incearca re-aducerea degetului mare catre pozitia sa initiala cresc enorm presiunea articulara, provocand distrugerea rapida, grava si ireversibila a articulatiei "degetului mare" (hallux rigidus).
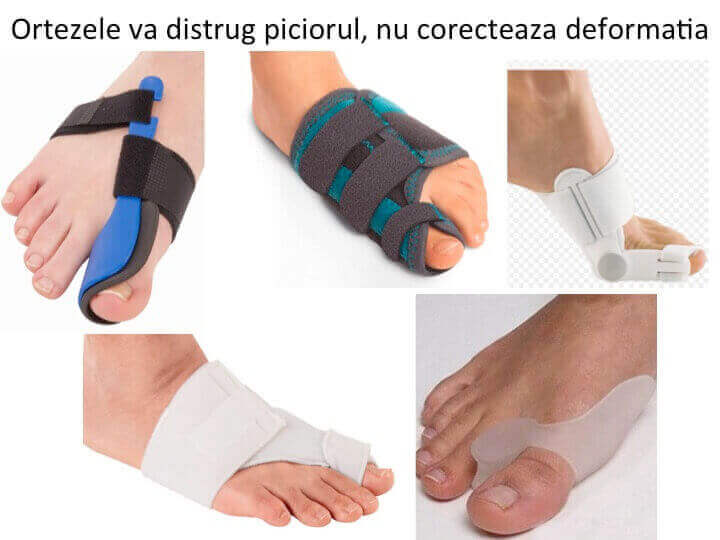
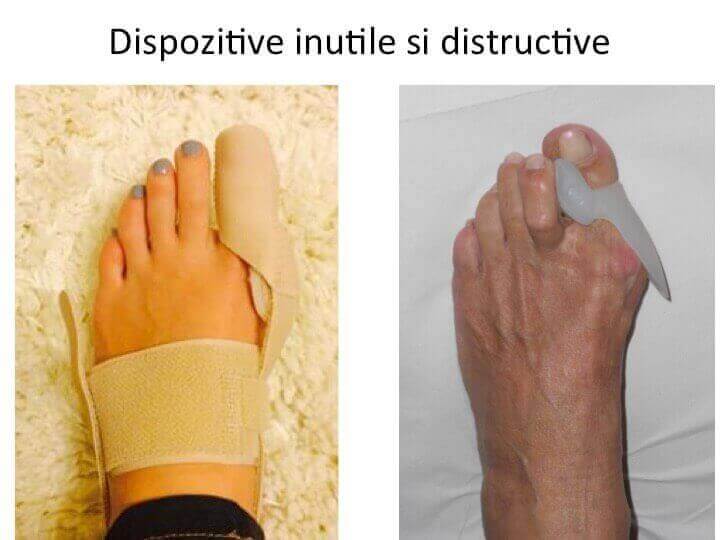
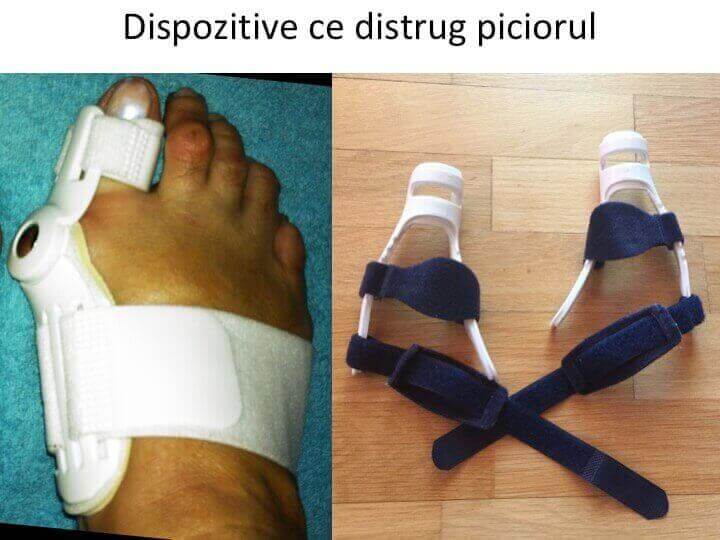
Orteza pentru hallux valgus: solutie sigura de distrugere a piciorului
- piata este invadata de diverse dispozitive pentru "corectia monturilor";
- promotorii i-au convins pe ortopezi ca aceste dispozitive stopeaza evolutia si chiar corecteaza monturile si chiar au impus compensarea produselor de catre Casa de Asigurari (pana in 2015);
- se comercializeaza doua variante: una nocturna (forteaza pozitia degetului mare pe perioada noptii) si alta diurna (distruge articulatia in timpul mersului);
- "orteza pentru hallux valgus" actioneaza doar asupra degetului mare (halucele), fortand deplasarea catre medial si re-pozitionarea acestuia;
- prescriptia unei « orteze pentru hallux valgus » se bazeaza pe convingerea (falsa) ca montul este o problema a degetului mare;
- de fapt, degetul mare (halucele) se deplaseaza doar ca urmare a re-pozitionariii primului metatarsian;
- "orteza pentru hallux valgus" are efectul invers celui afirmat si asteptat: mareste deplasarea primului metatarsian si agraveaza proeminenta (montul);
- fortand re-pozitionarea halucelui , "orteza pentru hallux valgus" creste presiunea articulara metatarso-haluciana, distrugand cartilajul articular (artroza, hallux rigidus).
- nu exista absolut nici un articol stiintific care sa probeze utilitatea sau eficacitatea acestor dispozitive in corectia monturilor.
- se speculeaza "nevoia de miracol" a pacientelor, in fapt un mecanism psihologic subtil de manipulare: cumpara un dispozitiv "corector" si nu mai sunt obligate sa-si adapteze incaltamintea sau sa se opereze;
- "orteza pentru hallux valgus" ar trebui strict interzisa, insa ratiuni de tip comercial permit inca utilizarea si achizitionarea acesteia;
- dupa o presiune constanta de peste 6 luni, autoritatile medicale s-au convins de caracterul distructiv al acestor dispozitive ;
- « orteza pentru hallux valgus » nu mai figureaza din aprilie 2015 pe lista produselor compensate de Casa Nationala de Asigurari de Sanatate.
Dispozitive podologice cu efect paleativ
- nici un dispozitiv imaginabil nu produce disparitia proeminentei (montului);
- dispozitivele de protectie, cu o insertie siliconica intr-o « soseta a ante-piciorului », pot reduce frecarea (conflictul) dintre mont si incaltaminte;
![]()
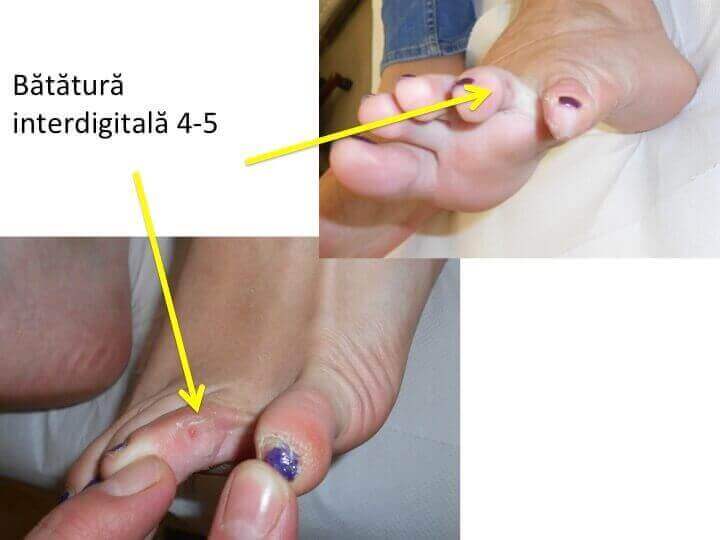
- trebuie evitate separatoarele siliconice dintre degetele 1-2;
- separatorul siliconic plasat intre degetele 1-2 agraveaza deplasarea primului metatarsian, iar montul devine si mai proeminent;
- prin cresterea presiunii articulare, separatoarele digitale pot determina distrugerea articulatiei degetului mare si agraveaza conflictele dintre degetele laterale ;
- utilizarea separatorului siliconic poate fi discutata numai in cazul contra-indicatiilor interventiei chirurgicale;
- exista mici "tubulete" subtiri textil-siliconice, ce pot preveni conflictele si bataturile inter-digitale.
![]()
- exista mici "tubulete" subtiri textil-siliconice, ce pot preveni conflictele si bataturile inter-digitale.
Talonete plantare (sustinatoare)
- dorinta pacientelor de a evita corectia chirurgicala a generat credinta ca talonetele pot corecta monturile (hallux valgus);
- din pacate, ortopezii intretin aceasta mitologie, prin prescrierea pe scara larga a acestor dispozitive;
- moda actuala a talonetelor plantare se datoreaza neintelegerii functionarii piciorului;
- talonetele (sustinatoarele plantare) NU corecteaza monturile (hallux valgus);
- utilitatea talonetelor este strict limitata si nu constituie un veritabil tratament: nu influenteaza evolutia deplasarii primului metatarsian, nu stopeaza evolutia monturilor, ci agraveaza evolutia acestora;
- ortezele plantare (talonetele) pot fi oarecum utile uneori, in scop de confort, in incercarea de a modifica sprijinul plantar ("statica piciorului"), in cazul durerilor plantare (metatarsalgii) provocate de monturi;
- utilitatea este insa minima, chiar in cazul celor prescrise si confectionate corect; asa cum o arata si numele lor, talonetele corecteaza partial "statica" piciorului si in nici un caz dinamica acestuia.
- in ultimii ani a luat o amploare deosebita "industria" talonetelor cu "amprenta computerizata";
- ideea de "amprenta plantara computerizata" este seducatoare intelectual, insa este extrem de departe de un efect benefic real, mai ales daca realizarea talonetelor este un proces industrial, automatizat;
- orice "amprenta computerizata" se adreseaza piciorului in statica. Piciorul este folosit cel mai mult in dinamica (mers), unde presiunile plantare difera fundamental de cele masurate "in statica".
- analiza mersului necesita "covoare computerizate", cu mii de senzori si camere video performante.
- pentru a fi utile, talonetele trebuie confectionate strict manual si trebuie adaptate prin controale periodice (lunar). Exista in Occident podologi cu experienta in confectionarea manuala a talonetelor, insa toti acestia insista asuăra utilitatii limitate a oricarei talonete.
- talonetele pot agrava deformatia, prin modificarea inadecvata a functiei piciorului (mai ales cele confectionate prin proceduri automatizate, bazate pe "amprenta computerizata").

"Nevoia de miracol" sau evadarea din realitate
- asteptam, de la medicina moderna, solutii spectaculoase de tratament;
- pacientele cu monturi doresc solutii miraculoase: rezultat rapid, efect definitiv si sigur, costuri reduse si minime implicatii socio-profesionale;
- medicul nu trebuie sa ofere solutii-miracol, ci numai o evaluare corecta a situatiei, cu explicatii medicale simple, argumentate si credibile;
- există doar două tratamente pentru monturi: incaltamintea hiper-larga si corectia chirurgicala;
- cel mai adesea pacienta considera inacceptabile ambele variante de tratament, respingand argumentele medicale ale specialistului;
- incepe cautarea febrila, pe toate canalele: "leacul miraculos", o „a treia solutie", care sa evite atat tratamentul chirurgical, cat si schimbarea stilului de viata.

Frica de operatie: de ce cautam "a treia cale"?
Frica de operatie este perfect explicabila:
- orice interventie chirurgicala reprezinta o experienta traumatizanta, ce provoaca anxietate oricarui individ, fie el si chirurg;
- frica de durere este un sentiment ancestral (primordial), este omniprezenta si dificil de gestionat;
- corectia „clasica” a monturilor o reputatie neplacuta, deseori justificata: dureri post-operatorii severe, imobilizare indelungata si risc important de recidiva.
Frica de operatie justifica aparitia „tratamentelor alternative” si a unor „vanzatori de iluzii”:
- pacienta nu accepta nici tratamentul conservator (incaltaminte hiper-larga) si nici corectia chirurgicala;
- pacienta vrea sa evite cu orice pret operatia, iar "nevoia de miracol" o indreapta spre „tratamente alternative”;
- pacienta este amagita cu "a treia cale", ce evita atat schimbarea incaltamintei, cat si operatia;
- orice escroc ce ii propune solutii-miracol, non-chirurgicale, devine automat mai credibil decat chirurgul;
- prolifereaza tratamentele "naturiste", ce promit corectia monturilor fara operatie: iod, rostopasca, miere sau aspirina, exercitii fizice sau dispozitive (orteze), "lumina galbena" sau "lumina verde";
- frica de operatie duce la intarzierea corectiei chirurgicale si produce agravarea deformatiei;
- pacienta pierde „timp pretios": in stadiile mai grave procesul post-operator de vindecare va fi mult mai anevoios, iar rezultatele mai modeste.
Putem spera ca deformatiile ante-piciorului vor fi corectate, candva, prin proceduri non-chirurgicale. Pana in prezent,chirurgia este tot ceea ce avem, fiind totusi o procedura fiabila.
Frica de operatie obliga la constructia unei relatii de incredere medic-pacient:
- pacientul are nevoie de informatii procedurale legate de interventie, dar trebuie sa cunoasca si experientachirurgului in tratarea deformatiei sale;
- informarea va fi corecta, onesta si exhaustiva, cu empatie, tact si rabdare;
- pacientul va fi informat mai ales asupra durerii: momentul aparitiei, intensitatea si durata, mijloacele efective de combatere etc;
Pacientul trebuie sa afle ca monturile pot fi corectate „fara durere, fara imobilizare, cu minimum de recidive”.
Este o interventie anodina ("banala")?
- actul chirurgical nu este niciodata "banal", anodin;
- orice interventie chirurgicala reprezinta un gest "definitiv", care modifica anatomia si functia organismului;
- nu exista "risc zero" la nici o manopera medicala;
- nu exista operatii cu rata de succes 100%: conteaza profesionalismul echipei medicale, dar exista si factori neprevazuti.
Indicatia chirurgicala
Indicatia terapeutica este dificila si controversata: operatie sau tratament conservator?
- trebuie repetat: exista un tratament conservator (incaltamintea hiper-larga, reducerea efortului fizic);
- esecul tratamentului conservator determina pacienta sa solicite tratament chirurgical;
- chirurgul ortoped stabileste posibilitatea, oportunitatea si utilitatea interventiei, ceea ce presupune o experienta relevanta in corectia acestei deformatii;
- indicatia chirurgicala presupune un consult clinic detaliat, care poate aprecia afectarea piciorului si repercursiunile asupra organismului;
- chirurgul ortoped nu poate stabili momentul interventiei, acesta fiind privilegiul pacientului;
- interventia nu este urgenta (cu exceptia hallux valgus-rigidus-ului, cand articulatia se degradeaza rapid);
- pacienta alege momentul operatiei in functie de prioritatile sale socio-profesionale, fiind motivata de importanta prejudiciului social sau sau a celui functional (durere);
- profilul psihologic este esential: pacientele care nu accepta tratamentul conservator (adaptarea incaltamintei) pot fi operate, dar numai dupa intelegerea judicioasa a intregului concept de tratament;
- deformatiile severe sunt dificil de tratat si au un potential important de complicatii si recidive.
Tratamentul chirurgical este singurul eficace-curativ si se poate efectua atunci cand apar dureri, mersul devine dificil, incaltamintea greu de gestionat, iar prejudiciul estetic devine intolerabil. Exista 3 premise, pe care pacientul nu le poate ignora:
- Interventia chirurgicala nu este imperativa (obligatorie);
- Interventia chirurgicala nu este urgenta, putand fi oricand amanata timp de ani, chiar zeci de ani, acceptand evolutia logica spre agravare (aparitia complicatiilor);
- Interventia chirurgicala nu are un caracter estetic: chiar daca rezultatul estetic este spectaculos, scopul principal este cel functional (ameliorarea durerilor si imbunatatirea mersului).
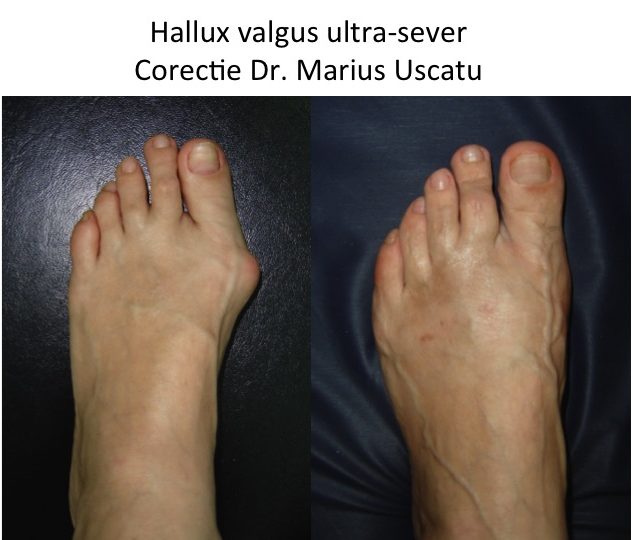
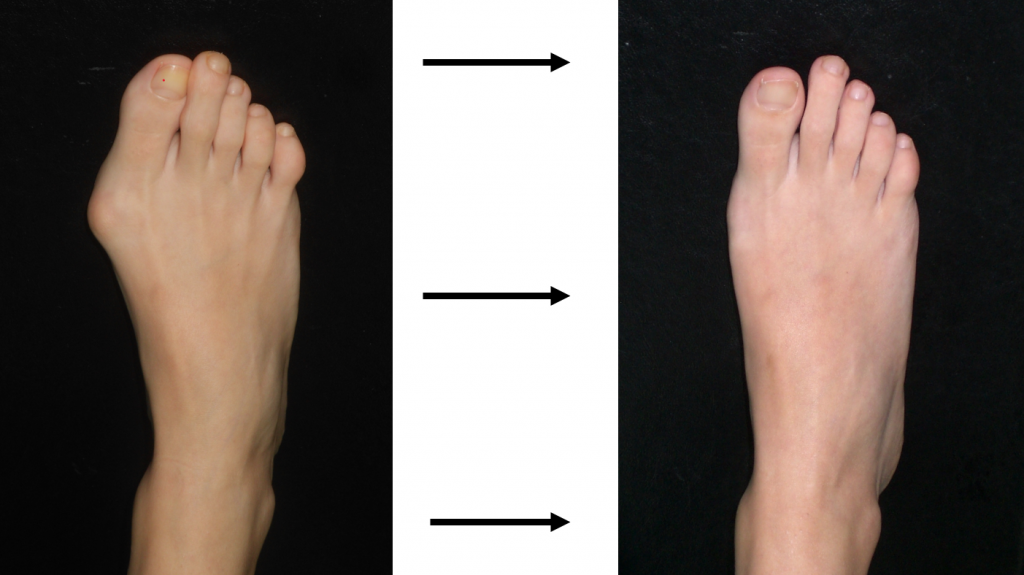
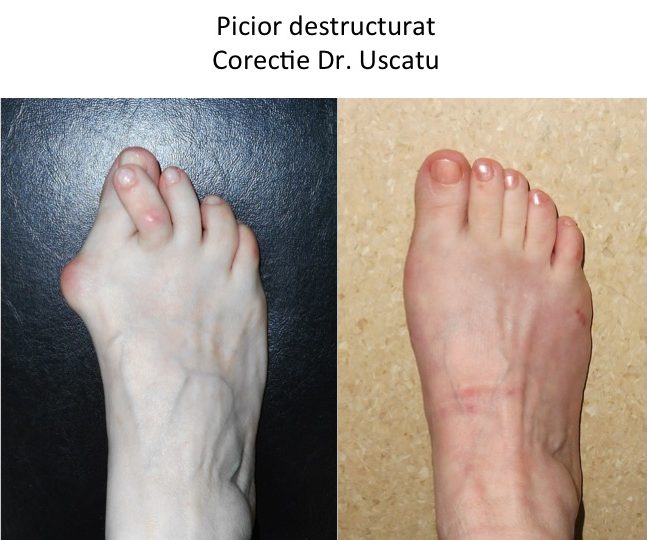
Operatia TREBUIE SA FIE UN SUCCES estetic si functional
- operatia imbunatateste indicele de calitate a vietii (QoL): indeparteaza durerea, modifica radical forma piciorului si permite revenirea la un pantof normal, chiar „elegant”;
- motivatia pacientei este predominant estetica: picior convenabil estetic, usor de incaltat;
- motivatia chirurgului este predominant functionala: picior nedureros, fara durere la mers;
- armonizarea rationala a celor doua tipuri de motivatii asigura succesul interventiei, pe baza unor asteptari rezonabile in privinta rezultatului post-operator;
- rezultatul estetic este spectaculos, dar procedura este una de tip ortopedic-functional: se adreseaza in primul rand durerilor si dificultatilor de mers.
- momentul operatiei nu este legat de marimea deformatiei sau de varsta pacientei, ci numai de marimea suferintei: dureri, dificultate la incaltat si mers;
- exista interventii adaptate fiecarui stadiu de evolutie: chiar deformatiile grave, aparent "depasite" pot fi corectate; prin urmare, operatia nu este niciodata urgenta.
- orice procedeu chirurgical corecteaza doar deformatia prezenta la momentul operatiei, nu anticipeaza si nu previne o deplasare ulterioara a metatarsianului, ca parte a evolutiei normale, mai ales in perioada fertila a femeii, marcata de tulburari hormonale importante;
- acest aspect este important in cazul pacientelor sub 35-40 de ani, la care deformatia probabil nu si-a atins « maturitatea »;
- o eventuala recidiva este legata de logica evolutiei acestei deformatii la varsta fertila (respectiv, deplasarea mediala progresiva a primului metatarsian, din ratiuni predominant de tip hormonal).
Monturile nu pot fi "extirpate": nu e nimic de extirpat
- pacienta vrea sa „scape” de monturi rapid, ieftin si sigur: solicita, cel mai adesea, "extirparea" monturilor;
- dar...nu este nimic de "extirpat", deoarece nu e nimic "crescut" sau "in plus";
- chirurgia moderna nu se limiteaza sa "extirpe montul", ci trateaza cauza, re-aliniind primul metatarsian cu halucele ("degetul mare");
- primul metatarsian se sectioneaza complet, se translateaza si se re-pozitioneaza pe vechiul loc, deasupra sesamoidelor;
- fragmentele osoase se fixeaza cu mici suruburi speciale din Titan, facilitand consolidarea osoasa: se formeaza, in urmatoarele luni, nou os metatarsian.
- operatiile moderne sunt usor tolerabile: permit mersul cu sprijin imediat pe picior, reluarea precoce a activitatilor cotidiene si mai ales minimizeaza riscul recidivelor si al complicatiilor;
- sprijinul imediat pe picior evita complicatiile majore ale imobilizarii: sindromul complex dureros regional (algodistrofia), osteoporoza, tromboflebita, intarzierile de consolidare, redori articulare (ankiloze), toate avand un cost economic si social imens ;
- interventiile moderne trebuie privilegiate indiferent de gradul complexitatii lor, de severitatea deformatiei ante-piciorului sau de varsta pacientului.

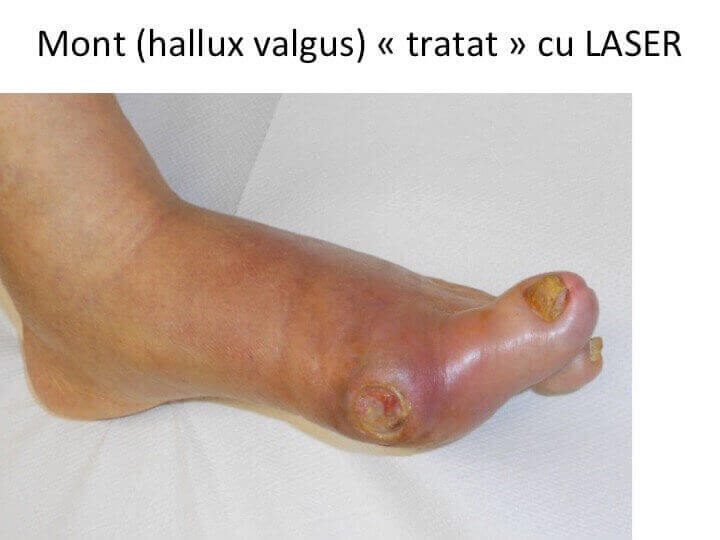
Operatie cu laser: o iluzie
- pacienta intreaba frecvent: „doctore, de ce nu ma operezi cu LASER? Am auzit ca daca pun raza LASER pe mont, acesta dispare.”
- reclamele TV si filmele SF au creat impresia ca orice afectiune se poate trata fara bisturiu, folosind "raza-LASER” sau alte tehnici-miracol;
- de ce NU EXISTA O OPERATIE CU LASER pentru monturi (hallux valgus)?
- montul reprezinta un os normal, devenit proeminent prin deplasare din pozitia sa initiala; cum ar putea LASER-ul sa aduca osul deplasat in pozitia sa initiala?
- re-pozitionarea primului metatarsian presupune taierea completa a osului (osteotomie), imposibil de realizat cu LASER (osul arde, se volatilizeaza la contactul cu LASER-ul);
- exista anumite interventii de corectie a monturilor (hallux valgus) de tip percutanat (cu incizii milimetrice). In acceptiunea populara, interventiile endoscopice sau percutanate sunt denumite "operatie cu LASER".
- utilizarea LASER-ului la nivelul proeminentei (mont, hallux valgus) provoaca plagi tegumentare severe, cu consecinte grave.
Este o chirurgie preventiva?
- corectia monturilor este o chirurgie „curativa” si nu una de tip ”preventiv” sau „profilactic”: nu previne o potentiala continuare a deplasarii primului metatarsian;
- neintelegerea sau ne-respectarea acestui principiu poate produce grave complicatii si mai ales nemultumirea pacientei ;
- chirurgia modifica substantial forma ante-piciorului (anatomia), dar si functionarea acestuia (biomecanica);
- picior deformat nu inseamna automat picior dureros: exista picioare extrem de deformate, dar complet ne-dureroase, cu conditia utilizarii unui gen de incaltaminte adecvata (hiper-larga);
- interventia poate transforma un picior deformat si ne-dureros intr-un picior ne-deformat, dar dureros ;
- chirurgul trateaza doar suferinta efectiva a piciorului si nu poate crea un picior « pe masura » sau « la cerere »;
- nu exista chirurgie „garantata 100%”, ci doar incercarea a depasi limitele cunoscute si acceptate.
Obiectivul primordial: evitarea complicatiilor
Evitarea complicatiilor este cel mai important serviciu adus pacientului ("primum non nocere"):
- pacientul va prefera un picior deformat dar functional, in locul unui picior inutilizabil prin complicatiile unui esec chirurgical;
- complicatiile frecvente ale acestei chirurgii sunt datorate, cel mai adesea, tratamentului inadecvat;
- ar trebui sa se abtina de la orice gest chirurgical chirurgul care nu stapaneste o tehnica chirurgicala precisa, fiabila, versatila si cu rezultat predictibil;
- corectia esecurilor si a recidivelor este dificila, iar rezultatele acestei re-corectii sunt adesea dezamagitoare pentru pacient.
Obiectivele tratamentului chirurgical
Obiective de ordin estetic:
- picior imbunatatit din punct de vedere estetic;
- degete corect aliniate;
- picior armonios si ne-deformat, facil de incaltat.
Obiective functionale:
- corectarea unor defecte congenitale sau dobandite ale piciorului;
- disparitia durerilor plantare si a bataturilor (hiper-keratoze), prin restabilirea armoniei ante-piciorului;
- sprijin pulpar eficace, pe degete stabile;
- mers fara dureri;
- reluarea unor activitati fizice cvasi-normale.
Atingerea obiectivelor presupune re-pozitionarea primului metatarsian si a halucelui (degetul mare) intr-o situatie corecta tri-dimensional, pentu a obtine:
- un sprijin plantar armonios;
- propulsie eficace.
Ce procedeu chirurgical trebuie utilizat?
- exista o multitudine de procedee chirurgicale, avand o eficacitate profund diferita, propriile avantaje si inconveniente;
- chirurgul va utiliza tehnica pe care o stapaneste cel mai bine, perfect adaptata deformatiei respective (principiu de baza al chirurgiei);
- tehnicile chirurgicale actuale presupun obligatoriu sectionarea primului metatarsian (sau, rarissim, desfiintarea articulatiei C1-M1, cuneo-metatarsiana 1);
- la ora actuala s-au selectat 3 tipuri de osteotomii metatarsiene: distala, diafizara, bazala, respectiv o artrodeza, cea cuneo-metatarsiana C1-M1;
- trebuie privilegiate osteotomiile cu mare putere de corectie, predictibile si reproductibile, dar cu grad cat mai scazut de complexitate;
- specialistii ante-piciorului prefera osteotomia metafizo-epifizara distala (de tip « scarf-chevron »).
- osteotomia "scarf-chevron" este un procedeu eficace si versatil: evita desfiintarea unor articulatii, ofera posibilitati importante de corectie, permite o stabilitate mare a montajului de osteosinteza, cicatrice scurta, prezervarea "capitalului osos" si reproductibilitate mare (osteotomia se poate relua in caz de re-deplasare a osului), complicatii rare.
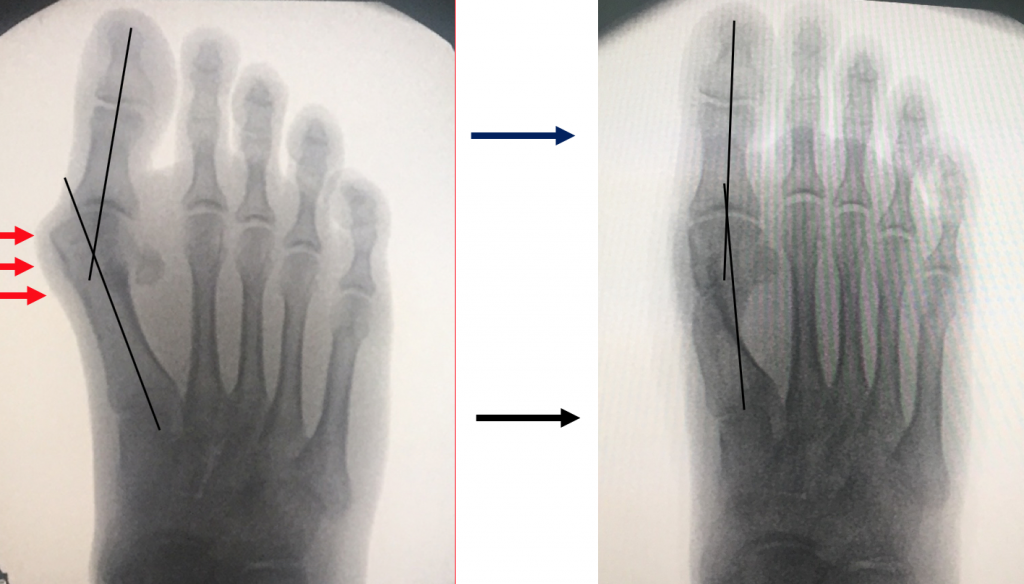
Principiul operatiei
- nu trebuie amputat nimic din osul proeminent (nu e nimic „crescut” in plus);
- sub piele proemina un os normal (primul metatarsian), deplasat din locul lui initial;
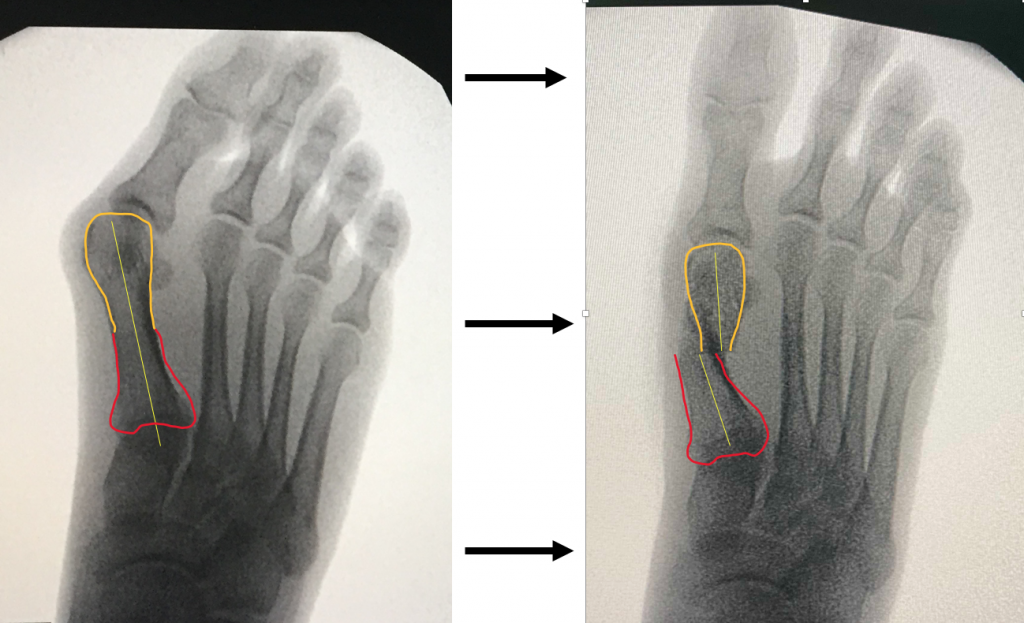
- corectia deformatiei presupune schimbarea pozitiei osului deplasat catre pozitia sa initiala: primul metatarsian trebuie re-aliniat (re-axat) cu halucele ("degetul mare");
- practic, primul metatarsian se sectioneaza complet longitudinal, fragmentele osoase obtinute se translateaza unul fata de celalalt, iar partea distala a osului se re-pozitioneaza la locul sau initial, pe "soclul" sesamoidian;
- normalizarea formei piciorului permite degetului mare (haluce) sa-si regaseasca forta propulsiva, necesara unui mers normal;
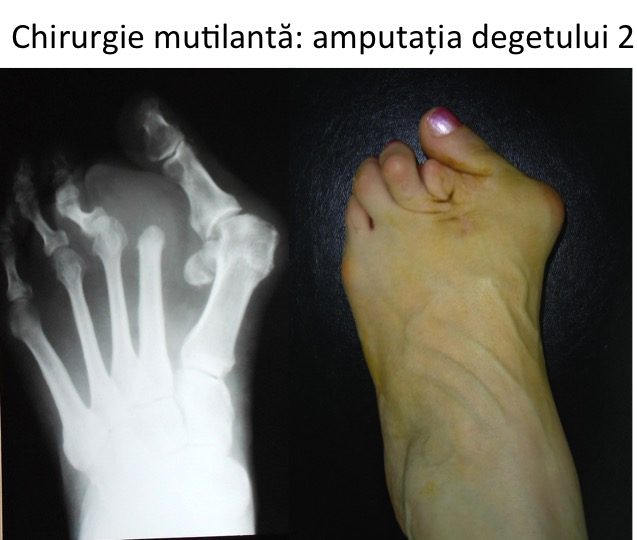
- este o chirurgie conservatoare articular, total opusa chirurgiei "clasice", de tip mutilant (ce amputeaza componente ale articulatiei "degetului mare" in vederea simplificarii actului operator);
- chirurgia mutilanta articular aduce grave prejudicii functionale ante-piciorului si intregului membru inferior.

Este o interventie simpla?
NU, este o interventie hiper-complexa
Corectia monturilor (hallux valgus) este considerata o interventie facila, la indemana oricarui specialist ortoped.
In acest caz, de unde provine numarul enorm de esecuri si recidive?
- articulatia „degetului mare” este extrem de complexa anatomic/biomecanic si insuficient cunoscuta;
- constrangerile biomecanice locale sunt importante, suprafata articulara este redusa, iar presiunile articulare de la nivelul acestei articulatii depasesc de 10-20 ori presiunile de la nivelul soldului sau al genunchiului;
- exista o « instabilitate potentiala » a articulatiilor ante-piciorului, care face posibila deformarea acestuia si explica unele recidive post-corectie chirurgicala;
- procedeele chirurgicale sunt extrem de complexe, pretentioase si dificile si necesita atat stapanirea tehnicilor moderne, cat mai ales practicarea frecventa a acestora;
- este o chirurgie in plina expansiune, ale carei tehnici se perfectioneaza cu repeziciune;
- sunt inovatii recente, ce nu au beneficiat de o popularizare larga; ortopezii ne-specializati nu pot fi la curent cu tehnicile chirurgicale actuale.
- chirurgia ante-piciorului a devenit un domeniu de-sine-statator si impune o formare indelungata si mai ales dedicare totala: exista ortopezi dedicati 100% acestui domeniu, societati savante, reviste si congrese dedicate;
- in Occident s-a impus notiunea de supra-specializare: ortopezii dedicati ante-piciorului pot spera la o rata de succes de peste 90-95% in corectia stabila a deformatiilor severe ale ante-piciorului ;
- este evident ca nu se pot obtine asemenea performante practicand simultan toate domeniile ortopediei (chirurgia genunchiului, a soldului, a umarului, traumatologie etc).
Planificare minutioasa sau "inspiratie de moment"?
- corectia monturilor (hallux valgus) este o chirurgie standardizata si inalt predictibila (gesturile chirurgicale pot fi planificate cu precizie);
- nu sunt permise "incercari" sau "improvizatii", indiferent de experienta, profesionalismul sau „maiestria” chirurgului;
- aceste tehnici presupun un proces lung de invatare, alaturi de un chirurg ultra-specializat in domeniul ante-piciorului;
- interventia presupune o analiza precisa, clinica, functionala si radiologica;
- radiografiile pre-operatorii au doar o utilitate limitata, datorita absentei unei standardizari a protocoalelor radiologice necesare;
- orice procedeu chirurgical contine o doza de « imprevizibil »: poate fi modificat ad-hoc, in functie de situatia intra-operatorie;
- modificarea strategiei chirurgicale necesita informarea prealabila si acceptul expres al pacientului;
- in functie de tipul deformatiei, de conditiile anatomice locale, rezultatul interventiei poate fi altul decat cel discutat initial.
Raportul beneficii/riscuri
Succesul operatiei are la baza informarea pacientului
Corecta informare este o conditie a succesului oricarei proceduri medicale.
Pacientul are dreptul de a fi informat despre:
- posibilitatile realiste actuale de corectie a deformatiei sale, existente in lume;
- experienta chirurgului in corectia acestor deformatii;
- existenta dotarilor tehnice necesare: este o chirurgie scumpa si pretentioasa, prin calitatea materialelor necesare;
- complicatiile acestor proceduri;
- implicatiile sociale post-operatorii.
Corectia monturilor este o chirurgie particulara:
- domeniul se afla in plina expansiune, dezvoltare si schimbare;
- tehnicile chirurgicale se perfectioneaza permanent;
- interventiile chirurgicale sunt precise, complexe si riscante;
- nu exista o tehnica chirurgicala „miracol”, aplicabila standard in orice tip de deformatie, cu rezultate superpozabilesi mai ales reproductibile.
Pacientul informat va putea evalua corect balanta beneficii/riscuri si va lua o decizie corecta.
Lipsa sau exces de informare?
Orice medicament are o lista intreaga de reactii adverse si orice operatie poate fi urmata de complicatii si esecuri.
Chirurgul onest prefera sa trateze un pacient informat:
- chirurgul poate "ascunde" pacientului complexitatea, dificultatile sau problemele reale ale unei interventii. Este, insa, de dorit tratarea unui pacient ne-informat?
- multi pacienti au incredere totala in aptitudinile si experienta chirurgului si prefera non-informarea, pentru a nu fi descurajati in procesul motivational; este de dorit informarea fortata a pacientului?
- exista „riscul” ca informarea excesiva sa „descurajeze” pacientul, care renunta la interventia chirurgicala sau o amana pe termen nedefinit (perfect explicabil dpdv psihologic);
- in fond, orice pacient doreste sa evite o interventie chirurgicala care nu-i ameninta viata (fac exceptie procedurile estetice, unde motivatia este puternica);
- uneori interventia este mai necesara decat si-o imagineaza pacientul, care nu poate aprecia just oportunitatea si urgenta ei.
Promisiuni nerealiste: cale sigura catre esec
Certitudini si garantie?
- pacientul are nevoie de siguranta si de certitudini; are nevoie de „garantie”.
- sansa mica de succes a unei interventii descurajeaza orice pacient, inca din faza procesului decizional;
- pacientul poate primi "garantia" unui procent 100% de succes. Este doar o promisiune nerealista.
- unii chirurgi promit o recuperare completa si reluarea vietii normale in 3 saptamani de la operatie;
- cat de credibila poate fi o astfel de promisiune, dat fiind ca procesul de consolidare a osului sectionat dureaza 2-3 luni, timp in care acest os trebuie protejat de solicitarile mecanice (efort)?
Este util un "second opinion" (opinia unui alt chirurg)?
- pacientul are nevoie de confortul psihic oferit de siguranta si de competenta chirurgului;
- chirurgia ante-piciorului este un domeniu complex, in plina dezvoltare, ce necesita multi ani de supra-specializare;
- tehnicile chirurgicale sunt perfectibile si se modifica rapid, ceea ce presupune cunoasterea tuturor noutatilor, posibila prin implicare si dedicare exclusiva;
- decizia terapeutica este deosebit de complexa si delicata, fiind vorba despre interventii de tip functional, care afecteaza anatomia si functionarea piciorului;
- pacientul are dreptul de a fi informat cat mai mult asupra aceastei interventii chirurgicale;
- chirurgul trebuie sa-i prezinte pacientului experienta personala: numarul de cazuri operate si mai ales complexitatea acestora, background-ul profesional, eventualele esecuri si modul de rezolvare a acestora;
- absenta unei veritabile "alchimii" medic-pacient determina pacientul sa solicite un "second opinion";
- diversele "scoli de medicina" propaga conceptii diferite de tratament; cunoasterea tuturor acestor tendinte mondiale ii permite chirurgului selectarea celei mai bune optiuni de tratament.
- opinia unui alt chirurg, eventual dintr-o alta "scoala de medicina", poate fi extrem de utila: acesta poate propune un alt tip de tratament (conservator sau chirurgical), bazandu-se pe o cazuistica mai bogata, pe studii mai extinse si stagii de pregatire indelungate.
Strategia terapeutica
- corectia montului (hallux valgus) presupune sectionarea completa a primului metatarsian;
- chirurgii ce promit corectia deformatiei fara sectionarea acestui metatarsian ofera doar simple iluzii, urmate de o rata imensa de recidive si complicatii;
- etapizarea judicioasa a strategiei terapeutice permite si impune evitarea tehnicilor mutilante articular (artrodeza metatarso-haluciana, amputatia bazei falangei proximale a halucelui Keller, tehnicile de amputatie a capului primului metatarsian Schede sau Mayo, amputatia sesamoidelor etc).
Chirurgia globala a ante-piciorului
- chirurgia ante-piciorului impune corectia deformatiei (mont, hallux valgus), dar mai ales prevenirea sau tratarea metatarsalgiilor, complicatia habituala a monturilor;
- corectia deformatiilor severe (hallux valgus) este necesara, dar nu suficienta pentru gestionarea metatarsalgiei: necesita o chirurgie globala a ante-piciorului, ce presupune sectionarea tuturor metatarsienelor, pentru re-armonizarea lungimii/inclinatiei/rotatiei acestora.
- corectia hallux valgus (monturi) permite in 85% din cazuri gestionarea metatarsalgiilor: disparitia lor sau evitarea aparitiei post-operatorii;
- corectia deformatiilor severe poate fi urmata de metatarsalgii de transfer sau grife digitale, ce pot presupune mici interventii ulterioare corectoare;
- metatarsalgia de transfer nu este (in acest caz) o complicatie propriu-zisa, un esec al corectiei initiale, ci doar o etapa a strategiei de tratament, ce poate cuprinde corectii ulterioare, in cadrul strategiei « interventiilor seriate »;
- interventiile corectoare se bazeaza pe procedee mini-invazive, cu morbiditate si indisponibilitate sociala reduse;
- conceptul de “chirurgie globala a ante-piciorului” poate fi realizat in doua moduri: "totul intr-o sedinta chirurgicala" sau “interventii seriate”.
- comunicarea chirurgului cu pacientul este esentiala: va fi ajutat sa inteleaga complexitatea strategiei terapeutice, precum si dificultatea gestionarii deformatiilor complexe, ce pot presupune interventii ulterioare minim corectoare.
Chirurgie "intr-un singur timp operator"
- desigur ca atat pacientul, cat si chirurgul, dar si societatea in ansamblul ei ar prefera rezolvarea deformatiei, indiferent cat de complexa ar fi, intr-o singura sedinta chirurgicala;
- strategia "totul intr-o sedinta chirurgicala" se bazeaza pe procedee chirurgicale “clasice” (osteotomii de tip Weil), destul de “invazive”, ce pot produce unele efecte secundare deloc de neglijat (redoare articulara, metatarsalgii secundare, probleme tegumentare);
- strategia "totul intr-o sedinta chirurgicala" este indiscutabila si de neinlocuit in cazul deformatiilor ultra-severe, de tip "picior destructurat", cu luxatii ale degetelor laterale.
Interventii chirurgicale "seriate" (succesive)
- strategia « interventii seriate» permite corectia deformatiilor severe in 1, 2 sau chiar 3 sedinte chirurgicale;
- strategia « interventii seriate » permite minimizarea gesturilor chirurgicale, scurtarea drastica a duratei interventiei, reducerea invazivitatii, eficientizarea rezultatului estetic si functional, scopul final fiind reducerea ratei esecurilor;
- este intotdeauna preferabila strategia « interventii seriate », ce produce rezultate fiabile, stabile in timp si cu minimum de efecte secundare si complicatii potentiale.
Suruburi: sunt indispensabile?
- re-pozitionarea metatarsienelor dupa sectionarea acestora impune fixarea fragmentelor osoase cu suruburi metalice speciale, din titan (dedicate ante-piciorului);
- s-a incercat utilizarea suruburilor resorbabile, insa rata enorma a complicatiilor a dus la abandonarea lor;
- exista procedee chirurgicale ce evita utilizarea suruburilor, dar aceste procedee nu pot corecta deformatii severe sau ultra-severe.
- proeminenta suruburilor de osteosinteza poate impune extragerea lor intr-o interventie ulterioara, ca parte a strategiei terapeutice complexe;
- extragerea suruburilor nu reprezinta o complicatie propriu-zisa, iar uneori este chiar "salutara" (permite efectuarea unor gesturi chirurgicale suplimentare minimale de « retus »).
Cat timp dureaza interventia?
- durata interventiei depinde promordial de complexitatea si de severitatea deformatiei;
- este inclusa doar durata efectiva a interventiei (de la incizie si pana la finalizarea suturii), facand abstractie de durata procedurilor anestezice, de pregatire, badijonare si izolare sterila a piciorului;
- procedeul chirurgical care se limiteaza la re-pozitionarea primului metatarsian dureaza 15-20 de minute;
- chirurgia "globala" a ante-piciorului, care presupune sectionarea tuturor celor 5 metatarsiene, se poate prelungi pana la 60 minute;
- corectia unui esec sever al interventiilor precedente poate necesita chiar 90 de minute.
Este o interventie "sangeroasa"?
- abordurile chirurgicale sunt concepute astfel incat sa nu intersecteze artere sau vene mari;
- in vederea unui confort chirurgical adecvat se utilizeaza un garou pneumatic (minimizeaza sangerarea);
- in total, sangerarea nu depaseste 10 ml;
- exista un amendament: sangerarea osului nu poate fi oprita prin mijloace chirurgicale (este difuza). Prin urmare, este posibila o oarecare sangerare minora post-operatorie, de la nivelul traiectului de osteotomie (adica acolo unde osul a fost taiat).
Este o interventie "dureroasa"?
- durerea severa post-operatorie este binecunoscuta in chirurgia ante-piciorului si dureaza circa 48 de ore;
- anestezia generala (totala) sau rahi-anestezia (la nivelul coloanei vertebrale) sunt insuficiente, deoarece nu blocheaza durerea post-operatorie (nu permit o analgezie eficace);
- exista un antidot eficace al acestei dureri, respectiv anestezia loco-regionala;
- anestezia loco-regionala s-a impus ca unica solutie in „gestiunea durerii”;
- se evita astfel complicatiile si efectele secundare anesteziilor "clasice": durere importanta, cefalee, tulburari cardiovasculare, neurologice, digestive sau urinare, imobilizare prelungita la pat;
- anestezia loco-regionala permite tratarea si a anumitor pacienti a caror stare de sanatate contraindica anestezia generala sau cea rahidiana.
- asigura confortul pacientului prin blocarea durerii timp de circa 48 ore post-operator, respectiv in perioada "critica" a durerilor post-operatorii severe;
- permite reluarea rapida a mersului, datorita gestionarii eficace a durerii post-operatorii (mersul se reia progresiv inca din ziua operatiei, utilizand o incaltaminte de tip terapeutic);
- analgezia eficienta (blocarea durerii post-operatorii) permite evitarea complicatiilor tardive provocate de durere (sindromul complex regional dureros, depresia post-operatorie).
Spitalizarea
- din punct de vedere strict chirurgical, spitalizarea nu ar fi necesara;
- durata spitalizarii (1-2 zile) este determinata de gestionarea durerii post-operatorii;
- spitalizarea de scurta durata este posibila teoretic (one-day-surgery), insa durerea post-operatorie este dificil de gestionat la domiciliu (in ambulatoriu).
"Gestiunea durerii"
- este un concept simplu, ce cuprinde modalitatile de combatere a durerii in perioada post-operatorie imediata si tardiva;
- pe perioada spitalizarii gestiunea durerii este asigurata de anestezia loco-regionala, in lipsa careia controlul durerii este aleatoriu si dificil, chiar imposibil (necesita analgezice opioide, greu tolerabile digestiv);
- dupa externare pacientul isi poate gestiona singur durerea, administrandu-si substantele analgezice in functie de necesitati (pe baza prescriptiei chirurgului) ;
- participarea activa a pacientului in controlul durerii implica respectarea protocolului R.I.C.E. : repaus, crio-terapie, contentie elastica, pozitia procliva a piciorului.
- exista o corectie monturilor fara durere, respectand principiile conceptului de "gestiunea durerii" (desi este o chirurgie reputata ca fiind extrem de dureroasa post-operator).
Este necesar tratamentul cu antibiotic?
- piciorul are o incarcatura microbiana importanta;
- recursul excesiv la antibiotic vizeaza « securizarea » unor interventii chirurgicale delabrante si invazive si, eventual, absenta circuitelor moderne din blocul operator;
- abuzul de antibiotice conduce la aparitia rezistentei microbiene la aceste produse;
- exista indicatii clare pentru antibioterapie : organisme deprimate imun, tratamente imuno-modulatoare (de ex. in bolile reumatologice), alte antecedente imune;
- exista un consens (SFAR, societatea franceza de anestezie) pentru utilizarea unei singure doze de antibiotic (intra-operator) in conditiile utilizarii unui material de osteosinteza (suruburi). Unii chirurgi utilizeaza antibioticul pe toata perioada spitalizarii.
Monturile se pot opera in orice anotimp
- interventia chirurgicala este posibila in orice anotimp;
- canicula accentueaza oarecum fenomenele inflamatorii, favorizand edemul ("umflarea") piciorului;
- operatiile pot fi practicate chiar in lunile caniculare, dar cu precautiile necesare (confort termic adecvat, deplasari post-operatorii reduse);
- unele antecedente patologice personale (operatii anterioare la nivelul piciorului, insuficienta venoasa, diabet, obezitate, afectiuni reumatologice etc) contraindica interventia in perioadele caniculare.
De ce NU se pot opera in aceeazi zi ambele picioare?
Este total imposibila operarea ambelor picioare simultan prin conceptul "fara durere, fara imobilizare, minimum de recidive".
- strict din punct de vedere al tehnicii chirurgicale, interventia este posibila bilateral ;
- solicitarea pacientei de a corecta toate deformatiile "intr-o singura sedinta chirurgicala" este legitima; trebuie, insa, sa accepte durerea post-operatorie severa, imposibilitatea de a se deplasa, precum si riscurile imense de complicatii, esecuri si recidive.
- doua picioare operate inseamna mai mult decat dublarea durerii post-operatorii ;
- "gestiunea durerii" post-operatorii necesita anestezie loco-regionala, care nu poate fi practicata la ambele picioare simultan;
- absenta anesteziei loco-regionale obliga la anestezie generala sau rahidiana, proceduri care nu blocheaza durerea post-operatorie;
- anestezia generala sau cea rahidiana se mai folosesc la ora actuala doar rarissim in chirurgia ante-piciorului, numai in centrele unde anestezistii nu sunt familiarizati cu tehnica loco-regionala;
- mersul este dificil cu doua picioare operate, iar riscul de complicatii creste exponential;
- ingrijirile locale se dubleaza, iar gesturile de igiena personala devin extrem de dificile, uneori chiar imposibile;
- chiar daca se dubleaza costul social/financiar/temporal al strategiei globale de corectie a deformatiei, este preferabil ca pacienta sa refuze strict corectia ambelor picioare in aceeasi sedinta chirurgicala, chiar daca i s-ar propune aceasta abordare;
- o interventie esuata bilateral ar putea descuraja pacienta sa mai recurga la chirurgia corectoare, chiar atunci cand aceasta este totusi posibila si mai ales fiabila.
Sarcina, alaptarea si corectia monturilor
- Sarcina reprezinta o contraindicatie absoluta pentru interventia de corectie a monturilor (hallux valgus). Anestezia, tratamentul post-operator si radiografiile post-operatorii pot avea efecte nefaste asupra fatului.
- Alaptarea este o contraindicatie relativa pentru corectia monturilor, deoarece medicamentele utilizate in timpul operatiei si in perioada post-operatorie pot fi daunatoare copilului.
Agravarea deformatiei complica interventia
- deformatia se agraveaza progresiv in timp, insa ritmul agravarii nu poate fi prevazut;
- stadiul final de evolutie este piciorul « destructurat », prezentand metatarsalgii, bataturi, luxatiile degetelor si suprapunerea (incalecarea) acestora;
- pacientele sunt ingrijorate de perspectiva agravarii deformatiei, precum si de posibilitatea aparitiei complicatiilor;
- trebuie precizat ferm ca nu exista o indicatie clara de operatie, un criteriu fiabil, un stadiu de evolutie sau o metoda de cuantificare a severitatii deformatiei (masuratori geometrice, unghiuri etc);
- indicatia chirurgicala nu este legata de marimea deformatiei sau de varsta pacientei, ci numai de importanta suferintei: dureri, dificultate la incaltat si la mers;
- complicatiile inerente unei deformatii severe, de tipul piciorului destructurat (metatarsalgii, grife si luxatii digitale) fac necesara o chirurgie mai laborioasa, de tip global;
- orice procedeu chirurgical corecteaza doar deformatia prezenta la momentul operatiei, nu anticipeaza si nu previne o deplasare ulterioara a metatarsianului, ca parte a evolutiei normale, mai ales in perioada fertila a femeii, marcata de tulburari hormonale importante;
- exista, printre ortopezii generalisti, tendinta de a recomanda neconditionat interventia chirurgicala, indiferent de marimea deformatiei sau de importanta prejudiciului functional;
- chirurgul specializat in patologia ante-piciorului are tendinta de a privilegia tratarea cazurilor "speciale": corectia deformatiilor severe, ultra-severe, corectia esecurilor si a recidivelor, chiar cu riscul de a "neglija" deformatiile minore;
- satisfactia subiectiva a pacientei este cu atat mai mare, cu cat deformatia era mai severa, iar procedeul chirurgical mai « curajos »;
- nu este vorba totusi despre « amanarea » interventiei, ci mai curand de alegerea momentului optim ;
- modificarile structurilor anatomice specifice piciorului destructurat sunt ireversibile si nu se poate spera la o reconstructie chirurgicala viabila a acestora;
- rezultatul final depinde de importanta deformatiei: cu cat piciorul este mai sever deformat (complicatiile mai importante), cu atat rezultatele sunt mai modeste din punct de vedere functional (datorita modificarilor ireversibile aparute la nivel articular).
Post-operator
Pantoful terapeutic
- se va purta o incaltaminte speciala, de tip terapeutic, timp de circa 6-10 saptamani post-operator, in functie de procedeul chirurgical practicat si in functie de datele personale;
- pantoful terapeutic protejeaza piciorul pe perioada consolidarii osoase: mersul fara pantoful special determina complicatii grave (deplasarea fragmentelor osoase, fracturi etc);
- pantoful terapeutic reprezinta un progres remarcabil, deoarece evita imobilizarea gipsata sau utilizarea carjelor in cele 6-10 saptamani de consolidare osoasa.
Trombo-profilaxia
- orice interventie ortopedica la nivelul membrului inferior prezinta un risc major de tromboza venoasa (formarea de cheaguri pe vene);
- se impune preventia trombozei venoase (trombo-profilaxie), realizata cu ajutorul moleculelor heparinice moderne (de tipul Clexane, Fraxiparine, Innohep, Fragmin sau similar) timp de cateva zile, in functie de statusul vascular al pacientului.
- este o procedura relativ simpla, ce poate fi auto-gestionata.
Pansamentul plagii chirurgicale
- pansamentul trebuie inlocuit la 7-10-14 zile post-operator;
- uneori este necesara mentinerea unor pansamente speciale chiar 5-6 saptamani (in cazul tehnicilor chirurgicale percutanate);
- sutura plagilor se efectueaza cu fire resorbabile, ce nu necesita inlaturarea acestora.
Durerea post-spitalizare
- durerea post-spitalizare este minima/inexistenta si este gestionata direct de catre pacienta prin utilizarea unor analgezice banale;
- unele paciente sunt chiar alarmate de absenta totala a durerii post-spitalizare, dar este chiar esenta conceptului "fara durere, fara imobilizare, minimum de recidive";
- absenta durerii nu trebuie sa permita solicitarea excesiva a piciorului, prin ortostatism si mers excesiv (solicitarea excesiva poate determina complicatii redutabile).
Radiografii post-operatorii de control
- radiografiile periodice de control sunt esentiale si obligatorii, in scopul adaptarii efortului si mai ales pentru supravegherea consolidarii osoase fara complicatii (deplasarea secundara a fragmentelor osoase, datorata unor traumatisme sau datorata mersului fara incaltamintea speciala de tip terapeutic);
- iradierea organismului provocata de efectuarea radiografiilor nu este neglijabila, insa trebuie pusa in balanta benefii-risc.
Controale post-operatorii
- controalele post-operatorii sunt obligatorii si nu pot fi "negociate" de catre pacient;
- este vorba despre interventii delicate, ce presupun o urmarire post-operatorie stricta, posibila doar prin prezenta pacientului la controalele obligatorii (la 1, 2, 4 si 6 saptamani post-operator);
- nu exista reguli generale, fiecare pacient are o evolutie proprie, prin urmare nu-si poate gestiona singur perioada post-operatorie.
Proceduri BFT post-operatorii
- masajul, fizioterapia, procedurile de tip electric sau termic sunt total interzise post-operator, atat datorita prezentei materialului metalic de osteosinteza, cat si datorita tendintei piciorului la inflamatie, ceea ce reclama masuri contrarii (repaus, gheata local);
- sunt indicate si utile miscarile usoare de flexie-extensie a gleznei, genunchiului sau soldului, precum si contractiile musculare izometrice ale muschilor membrului inferior.
Edemul post-operator ("umflarea" piciorului)
- edemul piciorului este nelipsit in chirurgia ante-piciorului;
- edemul ("umflarea" piciorului) nu poate fi considerat o complicatie post-operatorie, deoarece este o componenta a procesului inflamator/reparator, ce realizeaza vindecarea (cicatrizarea) structurilor anatomice;
- importanta edemului este legata de procedeul chirurgical practicat, dar depinde mai ales de datele personale: varsta, greutate, antecedente cardiace sau de insuficienta venoasa, antecedente metabolice, traumatice etc;
- edemul este agravat de pozitia decliva ("piciorul in jos"), de temperatura ambianta crescuta, de mersul pe distante excesive;
- durata edemului este de 2-4 luni, insa persistenta acestuia la 6-8 luni post-operator nu este considerata o veritabila complicatie;
- prevenirea edemului se realizeaza prin mijloace specifice: pozitie procliva (ridicata) a piciorului, deplasare pe distante reduse, evitarea expunerii la caldura, crioterapie locala si mai ales mijloace de contentie elastica (fasa elastica, banda de contentie elastica, ciorap elastic pentru varice).
Parestezii post-operatorii ("amorteli", "furnicaturi")
- circulatia venoasa este perturbata in perioada consolidarii osoase; orice suferinta vasculara pre-existenta se agraveaza post-operator (se agraveaza insuficienta venoasa periferica).
- procesul de vindecare a osului (proces inflamator-reparator) se insoteste de un edem al ante-piciorului, ce persista pe toata perioada consolidarii osoase (6 sapt - 4 luni);
- edemul post-operator ("umflarea" piciorului) comprima nervii periferici, producand tulburari de sensibilitate, senzatii de "amorteala", "furnicături", "arsuri" sau "descarcari electrice";
- post-operator apare un proces de fibroza cicatriceala peri-articulara, ceea ce poate determina dureri de tip neuropat;
- unele paciente descriu post-operator o pierdere tranzitorie de sensibilitate a degetului mare (haluce) sau chiar a intregului ante-picior;
- unele paciente descriu senzatia de "picior de lemn", de "picior strain";
- post-operator apare o perturbare a sensibilitatii proprioceptive, datorita mersului cu pantof terapeutic special in perioada post-operatorie (circa 6-8 saptamani);
- aceste simptome sunt tranzitorii: dispar progresiv, la cateva luni post-operator, odata cu reluarea activitatii fizice cvasi-normale;
- aceste senzatii pot persista chiar dupa 10-12 luni si pot fi explicate prin incercarea creierului de a se adapta unui nou picior (cu o forma modificata fundamental prin corectia chirurgicala a deformatiei).
Mobilitatea articulatiei metatarso-haluciene (a "degetului mare")
- exista, uneori, o pierdere oarecare a mobilitatii articulare metatarso-haluciene (a « degetului mare »);
- explicatiile sunt multiple si au legatura atat cu procedeul chirurgical propriu-zis, dar mai ales cu datele personale ale pacientei si cu ne-respectarea conduitei post-operatorii prescrise;
- nerespectarea programului de auto-kineto-terapie poate fi urmata de redoarea articulatiei (limitarea mobilitatii).
- conformatia articulatiei « degetului mare » si a intregului ante-picior este profund modificata in urma operatiei, deci si functionarea post-operatorie va fi modificata;
- exista, uneori, tendinta la rigiditate articulara intrinseca (« piciorul de tip contracturat »); este o tendinta la artroza generalizata, determinata de calitatea colagenului din compozitia cartilajului, a ligamentelor etc.
- procedeele chirurgicale cele mai fiabile de corectie a monturilor sunt osteotomiile distale, dar sunt tehnici articulare, ce pot afecta intrinsec mobilitatea articulatiei;
- procedeele chirurgicale delabrante si invazive, cu incizii lungi si expuneri articulare largi, cu sectionarea vaselor de sange ce iriga osul, conduc la scaderea mobilitatii;
- prelungirea timpului chirurgical, prin expunerea indelungata la aer a cartilajului articular, afecteaza ireversibil cartilajul;
- nerespectarea armoniei (« parabolei ») post-operatorii a metatarsienelor poate duce la artroza metatarso-haluciana (metatarsian 1 prea lung).
Senzatie de "picior strain"?
Desigur, este un alt picior
- corectia montului creaza un alt picior, cu forma apropiata de normalitate;
- in perioada de vindecare/recuperare (3-6 luni) piciorul incearca sa-si gaseasca o noua „identitate”, cu o functionalitate diferita, bazata pe noua forma;
- unele paciente descriu senzatia de „picior strain”, care „isi cauta calea” corecta de functionare;
- de fapt, creierul trebuie sa se obisnuiasca cu noua forma a piciorului;
- este asa-numita "re-programare neuro-musculara a creierului", care ce poate explica tulburarile de perceptie descrise in aceasta perioada;
- ariile de proiectie corticala senzitiva si motorie ale halucelui sunt imense, iar „re-programarea creierului” necesita un timp suficient, uneori de ordinul anilor.
Complicatiile anesteziei
- leziuni vasculo-nervoase (artere, vene sau nervi): pot aparea in timpul practicarii procedurii anestezice (bloc peri-neural popliteu);
- leziuni ale venelor utilizate pentru administrarea subtantelor necesare anesteziei si interventiei ;
- risc de accidente cardio-vasculare, legate sau nu de afectiuni pre-existente;
- complicatii ale anesteziei loco-regionale (bloc popliteu): leziuni ale nervului sciatic, ruperea acului sau a cateterului, infectii la locul anesteziei, leziuni neurologice tardive (paralizia sciaticului). Sunt rarissime si sunt doar descrise in lucrarile stiintifice ca fiind posibile.
- pierderi de sensibilitate, dureri de tip neuropatic, parestezii/disestezii: pot fi datorate blocului loco-regional prelungit (48 ore) ;
- paresteziile pot fi o consecinta a hematomului sau a edemului important post-operator;
- disezteziile pot fi o componenta a sindromului regional complex dureros (denumit, arhaic, « algo-neuro-distrofie »).
Esecul anesteziei loco-regionale
- Blocarea durerii (analgezia eficienta) este indispensabila desfasurarii corespunzatoare a interventiei chirurgicale.
- Absenta anesteziei loco-regionale inseamna o durere post-operatorie importanta, ce necesita produse de tip morfinic.
- In cazul esecului anesteziei loco-regionale, cu acordul pacientului se va decide continuarea interventiei cu un alt tip de anestezie (generala, rahidiana) sau oprirea procedurilor medicale legate de anestezie si de interventie.
Complicatiile tratamentului medicamentos
Efectele adverse ale medicamentelor trebuie corect gestionate:
- consultul pre-anestezic este necesar in vederea armonizarii medicamentelor administrate;
- exista complicatii potentiale ale substantelor anti-coagulante (tromboze sau sangerari);
- tratamentul anti-inflamator, esential in perioada post-operatorie, poate fi la originea unor probleme digestive sau poate interactiona cu alte medicamente (de ex anti-hiprtensive);
- tratamentul anti-algic de tip morfinic poate provoca reactii adverse de tip digestiv, neurologic.
Complicatiile interventiei chirurgicale
- complicatii comune oricarei interventii chirurgicale: sangerari, dehscente de plaga, hematoame, infectii, intarzieri de cicatrizare, granuloame de fir sau alte tulburari cutanate.
- complicatii specifice interventiilor ortopedice: non-consolidare osoasa, deplasarea fragmentelor osoase (degradarea montajului de osteosinteza), necroze osoase, redoare articulara severa, recidiva deformatiei etc;
- rata complicatiilor poate tinde catre zero prin efortul si competenta chirurgului, printr-o colaborare stransa chirurg-pacient si mai ales prin respectarea unor protocoale bine puse la punct;
- pacientul trebuie sa fie parte inteligenta si activa a tratamentului: il va informa pe chirurg asupra oricaror neclaritati sau probleme aparute in perioada post-operatorie;
- neglijarea controalelor post-operatorii obligatorii creeaza premisele unor complicatii grave;
- chirurgia monturilor necesita o dotare materiala ultramoderna, un bloc operator la standarde actuale, cu materiale performante si circuite impecabile, precum si un personal bine rodat;
- acesti factori pot minimiza riscul de infectii sau riscul de complicatii intra-spitalicesti;
- continuarea deplasarii primului metatarsian in perioada vietii fertile a pacientei (15-45 ani) nu reprezinta o complicatie propriu-zisa, determinata de o interventie chirurgicala ne-corespunzatoare;
- este doar evolutia potential normala, ca urmare a deplasarii progresive si continue a primului metatarsian pe perioada fertilitatii pacientei.
Sindromul regional complex dureros ("algo-neuro-distrofia")
- sindromul complex regional dureros (Complex Regional Pain Syndrome, CRPS) este reactie patologica rara, manifestata prin durere, parestezii/disestezii, edem, hiper-sudoratie si redoare articulara ;
- in aparitia CRPS este incriminat un mecanism simpatic reflex, insa adevarata cauza este inca necunoscuta;
- aparitia este favorizata de durere (analgezie post-operatorie insuficienta), de imobilizarea prelungita si de absenta sprijinului podal sau, dimpotriva, de solicitarea exagerata a piciorului operat;
- aparitia CRPS poate fi prevenita prin evitarea imobilizarii (gipsate sau de orice fel), prin reluarea rapida a mersului cu sprijin podal, dar cu evitarea solicitarii exagerate a piciorului operat.
- este binecunoscuta legatura CRPS cu starile anxioase si depresive, pre- si post-operatorii, iar tratamentul este similar;
- atat paresteziile/disesteziile, cat si celelalte simptome sunt, cel mai adesea, fenomene tranzitorii: dispar progresiv in interval de saptamani-luni.
Cicatricea post-operatorie
Forma finala a piciorului: normal sau "normal"?
Mersul si recuperarea
Calatoria cu avionul
Conducerea autoturismului (sofatul)
Concediul medical post-operator
Exista recidive? Exista o chirurgie cu succes 100% ?
Consecintele nerespectarii indicatiilor chirurgului
Consultul pre-anestezic: obligatoriu legal, nu "accesoriu de lux"
- consultul pre-anestezic nu este un "lux", ci o exigenta a medicinei moderne;
- legile actuale impun obligatoriu consultul pre-anestezic, in cazul interventiilor chirurgicale non-urgente;
- afectiunile pre-existente de tip cardiac, hepatic, renal, infectios, neurologic, metabolic etc pot contraindica sau amana interventia;
- se pot descoperi afectiuni (necunoscute pana atunci), ce ar putea pune in pericol evolutia pos-operatorie sau chiar viata;
- se realizeaza cu cateva zile/saptamani inaintea interventiei.
Contraindicatii generale ale interventiei chirurgicale
Afectiunile oncologice si reumatologice:
- tumorile maligne si maladiile reumatologice (auto-imune) perturba imunitatea si cresc astfel riscul de infectie a osului;
- tratamentele imuno-supresoare (radio-chimio-terapia), utilizate in maladiile reumatologice sau oncologice, contraindica temporar interventia (risc de infectie);
- se va discuta inter-disciplinar, cu reumatologul sau cu oncologul, modalitatea de intrerupere temporara a tratamentului imuno-supresor, in vederea realizarii interventiei in conditii de siguranta.
Afectiunile neurologice:
- tulburarile de echilibru pot duce la traumatisme ale piciorului operat, respectiv deplasarea fragmentelor osoase sectionate si compromiterea rezultatului final;
- sechelele neurologice ale accidentelor vasculare pot contraindica mult timp interventia, datorita dificultatilor de a merge corect pe un picior operat, care ramane fragil timp de 2-3 luni post-operator;
- maladia Parkinson, epilepsia sau afectiuni neurologice similare pot pune in pericol stabilitatea montajului de osteosinteza, realizat in urma osteotomiilor de corectie. Se impune avizul neurologului.
- starile depresive, anxietatea crescuta sau alte afectiuni psihice constituie contraindicatii relative, datorita dificultatilor de comunicare chirurg-pacient.
Osteoporoza:
- osteoporoza, contrar opiniei generale, nu reprezinta o contraindicatie;
- este riscanta doar osteoporoza post-cortizonica sau cea post-imobilizare, cea secundara unor tratamente hormonale sau para-neoplazica;
- poate parea paradoxal, dar osteoporoza chiar favorizeaza consolidarea osoasa.
Tratamentul anti-coagulant de lunga durata:
- in mod normal, tratamentul anti-coagulant oral cronic (de tip anti-cumarinic) trebuie oprit cu o saptamana inainte de interventie, fiind inlocuit cu tratament injectabil;
- tratmentul anti-coagulant de lunga durata modifica fundamental circulatia sangvina si pot determina sangerari post-operatorii masive, greu de gestionat;
- trebuie bine cantarita decizia de a interveni chirurgical, mai ales ca nu este vorba despre o problema vitala, ce nu sufera amanare.
Varsta:
- interventia este total interzisa in perioada de crestere scheletala (in copilarie);
- varsta nu este un criteriu de selectie, operatia fiind realizabila si la 80-90 de ani, la o stare de sanatate corespunzatoare.
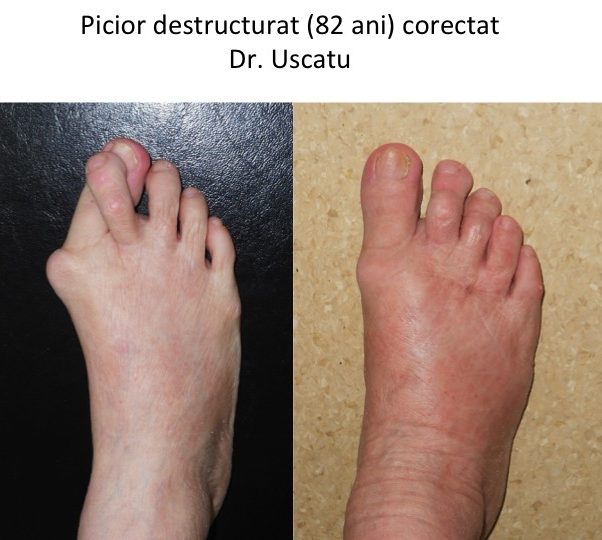
Contraindicatii de origine infectioasa
Orice fel de infectie microbiana poate determina "insamantarea bacteriana" la nivelul osului taiat (corectia chirurgicala a monturilor):
- unghia incarnata supra-infectata, infectiile cutanate, leziunile cutanate recente;
- alte interventii chirurgicale recente;
- infectiile urinare;
- infectiile dentare sau lucrarile stomatologice recente;
Infectiile virale produc scaderea imunitatii si pot determina o supra-infectare bacteriana a osului sectionat.
Contraindicatii de origine vasculara
Exista cazuri inoperabile?
- exista cazuri definitiv inoperabile (sindrom ischemic, necroze, cangrene)
- exista cazuri temporar inoperabile, pana la ameliorarea post-terapeutica a acestora.
Contraindicatii:
- arteriopatia obliteranta ("arterita") reprezinta o contraindicatie absoluta, datorita riscului de tulburari trofice tegumentare, de cangrena si de amputatii secundare;
- insuficienta venoasa periferica ("varice") impune avizul specializat al specialistului in Chirurgie vasculara, iar uneori necesita chiar un tratament chirurgical prealabil;
- edemul si limfedemul piciorului, al gleznei sau/si al gambei creste enorm riscul de infectie, riscul de necroza cutanata si reprezinta o contraindicatie formala pentru interventie. Se impune avizul specializat al specialistului in Chirurgie vasculara.
- tratamentul anti-coagulant reprezinta o contraindicatie temporara, datorita riscului de sangerare majora;
- anticoagulantul oral va fi inlocuit cu heparine de greutate moleculara mica.
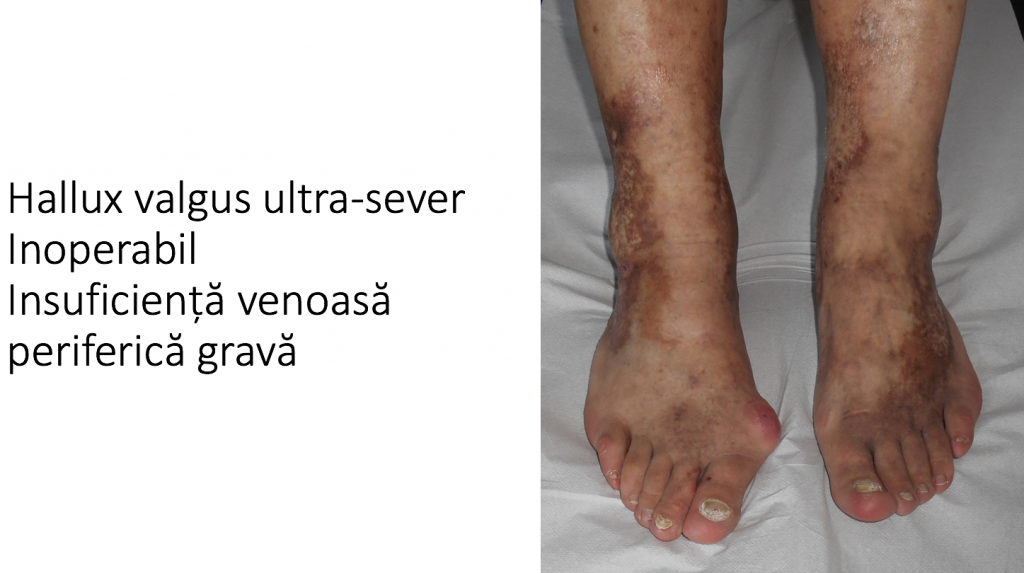
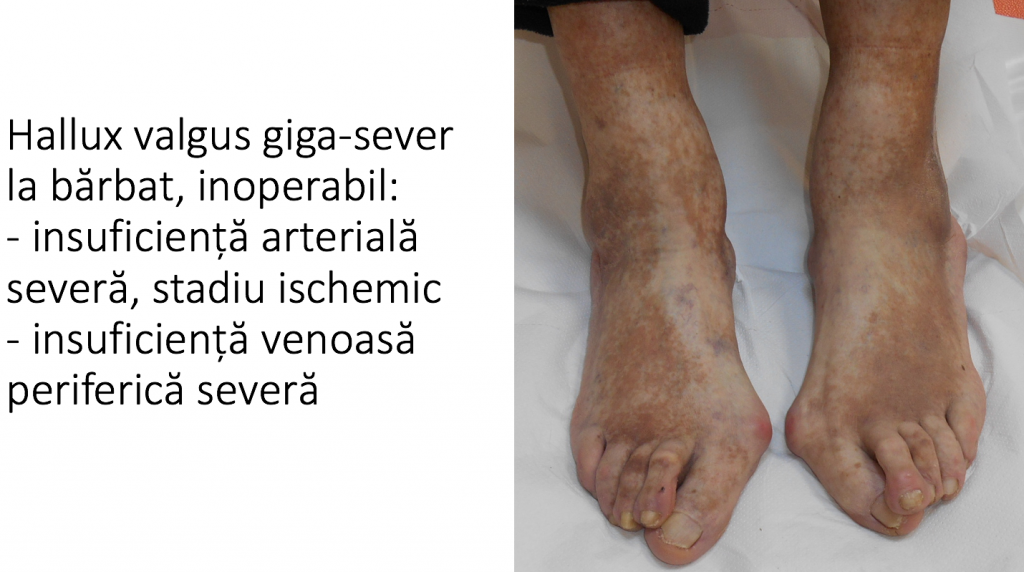
Fumatul si interventia chirurgicala
Diabetul si interventia chirurgicala
Obezitatea si interventia chirurgicala
Contraindicatii de natura tegumentara (cutanata)
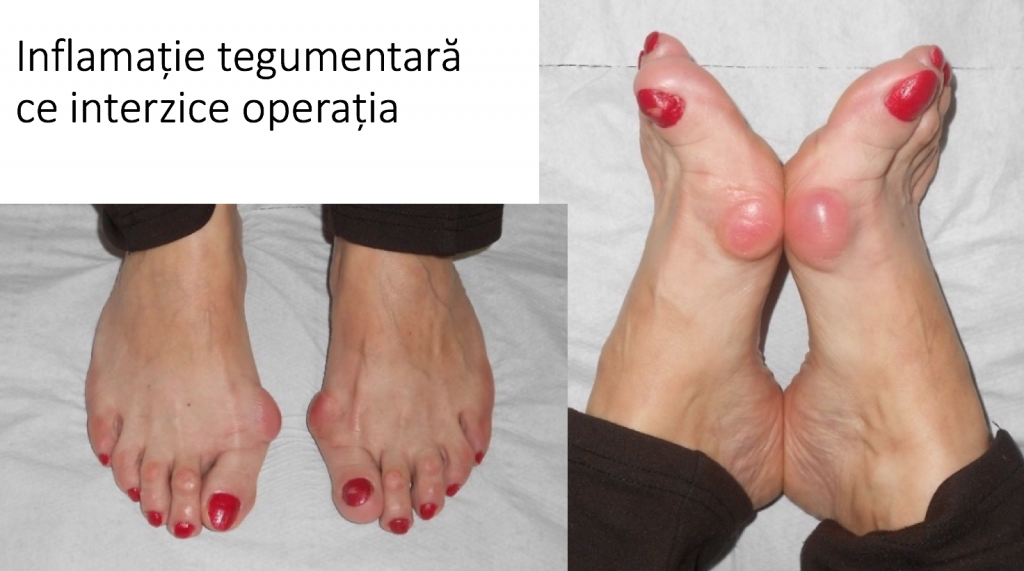
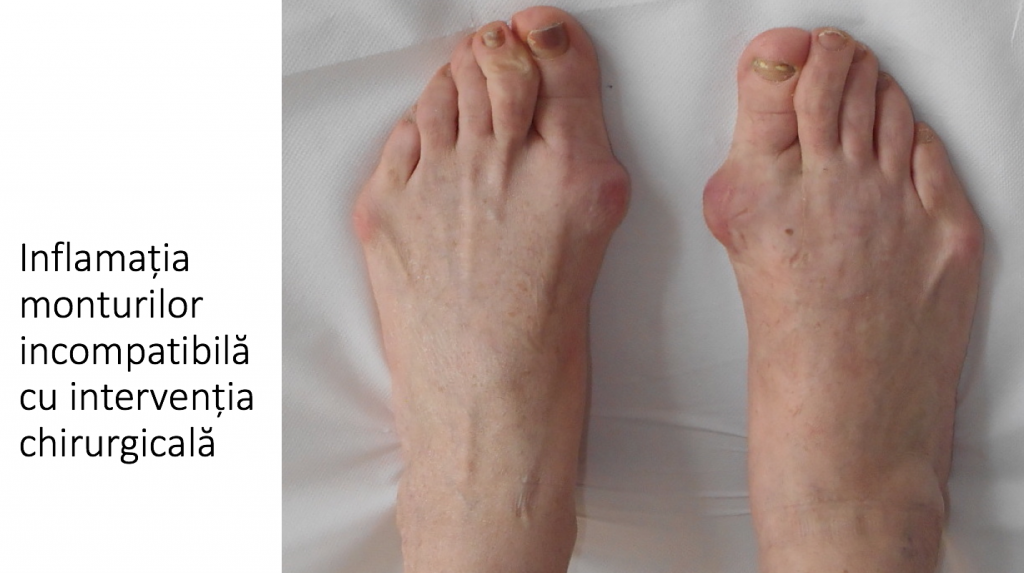

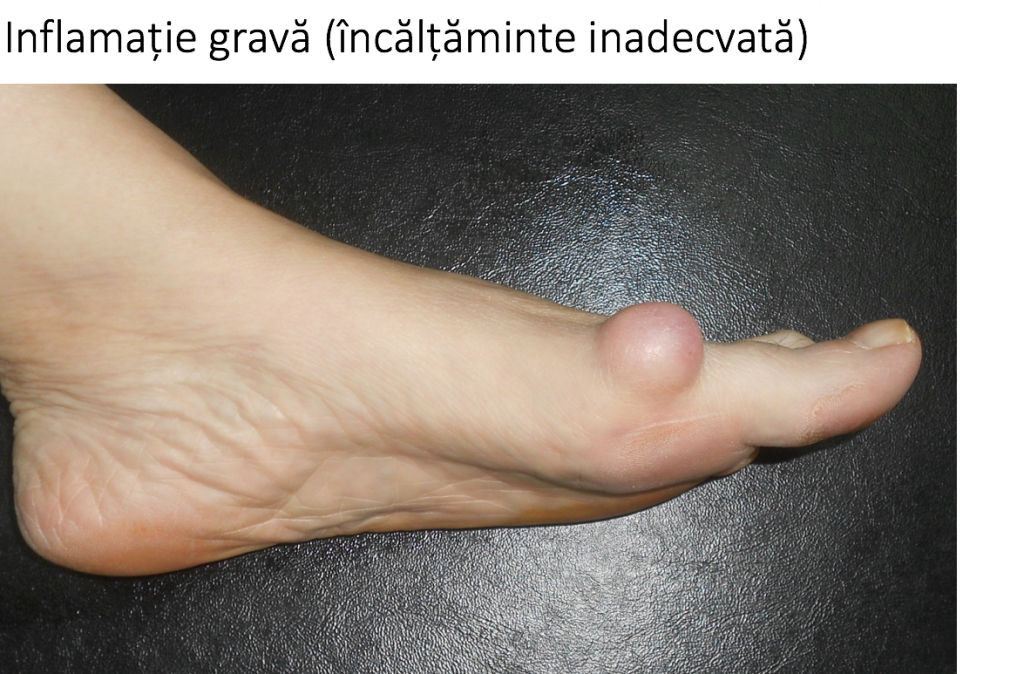
Este indicata, benefica, necesara si utila interventia intre 15 si 40 de ani?
- monturile (hallux valgus) de tip congenital/juvenil necesita o abordare speciala: apar la nastere sau in adolescenta, au o progresie naturala specifica, precum si o evolutie post-operatorie aparte.
- pacientele tinere practic nu stiu cum ar arata piciorul ne-deformat;
- decizia pacientei tinere de a se opera este una predominant emotionala, de tip estetic, bazata pe considerente de ordin social (aspectul piciorului si al incaltamintei);
- motivatia estetica nu trebuie totusi neglijata, deoarece determina un impact psihologic si social semnificativ, deformatia fiind considerata de catre paciente chiar ca un "handicap" locomotor si estetic;
- varsta tanara inseamna o deformatie potential incomplet „maturata”: desi corectia eficienta a deformatiei stopeaza (de obicei) evolutia acesteia, deplasarea metatarsianului poate continua, teoretic, pe perioada fertilitatii femeii;
- o potentiala recidiva ar fi determinata nu de o interventie chirurgicala necorespunzatoare, cat mai ales de alegerea inoportuna a momentului acestei interventii;
- durerea post-operatorie resimtita de pacientele tinere este mai severa decat la pacientele de varsta "a doua" sau "a treia";
- este un aspect strict subiectiv, ce tine de pragul de receptare a durerii, fara un substrat obiectiv (cicatrizarea tesuturilor, consolidarea oaselor taiate, recuperare etc) si trebuie luat cu atentie in considerare de catre pacienta tanara in cazul deciziei chirurgicale;
- durerea resimtita poate fi legata de anxietatea crescuta a tinerelor paciente (ce coboara pragul durerii) in fata potentialului esec al interventiei, dar mai ales motivatia estetica predominanta a tinerei paciente, pentru care montul este resimtit ca un veritabil handicap social;
- interventia chirurgicala este una de tip ortopedic si presupune reconstructia unei articulatii „de la zero”, asa cum nu a existat poate niciodata (in cazul montului de tip congenital);
- articulatia metatarso-sesamoido-falangiana (a "degetului mare") va functiona in conditii complet diferite, ceea ce ar putea determina o jena articulara pasagera, uneori chiar o anumita durere resimtita timp de cateva luni de la interventie;
- este extrem de importanta comunicarea cu chirurgul si mai ales intelegerea necesitatii kineto-terapiei pre- si mai ales post-operatorii, intr-o perioada caracterizata prin jena functionala, chiar dureri locale de tip re-adaptativ;
- dificultatea comunicarii cu pacientele tinere afecteaza calitatea rezultatului final, mai ales din cauza refuzului frecvent al practicarii auto-kineto-terapiei necesare;
- operatia nu poate fi obiectiv refuzata pacientei tinere, insa motivatia finala trebuie sa ia in considerare toate aceste argumente, dupa o perioada rezonabila de reflexie.
Compromis rezonabil intre estetic si functional, intre emotional si rational
Premise:
- piciorul operat nu se aseamana nici cu cel deformat (pre-operator), nici cu cel ne-deformat, existent inaintea deformarii acestuia;
- operatia modifica fundamental nu numai forma (anatomia), dar si functia (biomecanica) piciorului;
- tehnicile chirurgicale moderne incearca sa corecteze deformatiile ante-piciorului pana aproape de forma originara a acestuia (de fapt, situatia originara nu poate fi determinata).
Paradigma estetica (argumente de tip emotional): nu vor mai functiona aceleasi criterii de apreciere estetice subiective (personale) de dinaintea aparitiei deformatiei sau de dinaintea interventiei corectoare.
- deplasarea capului metatarsian de pe « soclul sesamoidian » (in cadrul genezei monturilor-hallux valgus) creaza nu numai un picior foarte lat (obiectiv), dar si aparenta unui picior « subtire » (de fapt, piciorul este mult « mai subtire » decat ar fi fost in absenta deformatiei);
- corectia deformatiei presupune re-pozitionarea capului metatarsian deasupra sesamoidelor, adica nu numai reducerea considerabila a latimii piciorului, dar si « ingrosarea » efectiva a acestuia la nivelul articulatiei metatarso-haluciene (a « degetului mare »);
- prin urmare, este posbil ca incaltamintea purtata inainte de operatie sa devina prea « stramta » pentru piciorul rezultat in urma operatiei;
- in consecinta, uneori nici incaltamintea de dinaintea interventiei nu mai poate fi utila post-operator.
Paradigma functionala (argumente de tip rational): dupa operatie piciorul poate fi convenabil dpdv estetic, insa functionalitatea poate fi alterata (mai ales in ceea ce priveste mobilitatea articulatiei metatarso-haluciene).
- chirurgul incearca obtinerea unui maximum de beneficii in urma interventiei: este insa posibil intotdeauna???
- in alegerea interventiei chirurgicale, unele paciente sunt motivate de citerii exclusiv estetice (forma piciorului, relatia de lungime dintre degete, dorinta fireasca de a purta o incaltaminte eleganta etc), facand abstractie de singurul criteriu obiectiv de apreciere a corectiei deformatiei, si anume rezultatul functional;
- principala motivatie care trebuie sa aduca pacienta in fata operatiei este suferinta efectiva (durerea);
- in cazul absentei durerii pre-operatorii, pacienta va cuantifica rezultatul interventiei numai din punct de vedere estetic, iar un grad de nemultumire este explicabil si iminent;
- se impune firesc intrebarea: este corect, moral, benefic, etic/deontologic de a opera un picior foarte deformat, dar nedureros (gestionabil printr-o incaltaminte adecvata, extra-larga) si sa se obtina un picior perfect restabilit estetic, dar uneori imperfect functional ??
- raspunsul este dificil de precizat si presupune cunoasterea complexitatii extraordinare a problemelor ante-piciorului : in discutie este o articulatie inca insuficient cunoscuta din punct de vedere functional/anatomic/biomecanic, iar procedeele chirurgicale actuale sunt inca imperfecte.
Compromisul final: rezultatul final (aprecierea subiectiva a pacientei) depinde strict de intelegerea relatiei dintre criteriile rationale si cele emotionale.
- pacienta are nevoie sa cunoasca toate aceste premise, sa nu ignore imperfectiunile posibile/inerente ale procedurilor chirurgicale;
- uneori, daca o corectie eficienta si criteriile de tip functional o impun, pacienta trebuie sa inteleaga sacrificiul criteriului estetic in favoarea celui functional ;
- nu vor fi evitate proceduri ce ar putea afecta estetica piciorului, daca sunt necesare din punct de vedere functional;
- criteriul estetic nu este nicidecum ignorat, dar nu trebuie sa prevaleze asupra rezultatului functional.
- finalmente, un picior nefunctional si dureros poate produce o insatisfactie mai mare decat un picior convenabil estetic.
- problema reala este cea a predictibilitatii rezultatului final, care este dificil de estimat.
- pacienta care nu intelege prevalenta criteriului functional asupra celui estetic trebuie sa evite interventia corectoare a deformatiei, deoarece risca un grad important de nemultumire subiectiva.
Complianta la tratament
Profilul psihologic al pacientului poate influenta decizia chirurgului in privinta oportunitatii interventiei chirurgicale:
- accidentele vasculare cerebrale pot contraindica mult timp interventia, datorita sechelelor neurologice, comportamentale, psihice;
- instabilitatea emotionala si anxietatea stau la originea unor complicatii redutabile: redoarea articulara (ankiloza) si sindromul dureros complex regional (arhaic, "algo-distrofie simpatica reflexa");
- pacientul anxios sau depresiv percepe durerea post-operatorie la cote ne-rezonabil de ridicate, departe de realitate;
- pacientul anxios sau depresiv are asteptari total ne-realiste in privinta rezultatului interventiei;
- ne-realizarea acestor asteptari ne-realiste determina un sentiment de frustrare majora;
- frustrarea poate produce decompensarea afectiunii psihice;
- starile depresive, anxietatea crescuta determina dificultati de comunicare chirurg-pacient;
- dificultatea de comunicare produce un pacient ne-informat;
- comunicarea cu pacientul necesita o atentie speciala in cazul afectiunilor psihice, uneori chiar sprijin specializat psihologic/psihiatric;
- o afectiune psihica poate provoca ne-respectarea conduitei post-operatorii prescrise, esecul tratamentului chirurgical, dar mai ales insatisfactii subiective majore;
- esecul unei interventii precedente (efectuate de catre alt chirurg) creste anxietatea pacientului si sentimentul de neincredere in orice chirurg (si in orice procedura chirurgicala de eventuala re-corectie);
- profilul psihologic al pacientului are o importanta deosebita: pacientul care nu asculta explicatiile chirurgului, cel revendicativ sau cel care contesta competenta chirurgului vor fi considerati ne-eligibili pentru tratament chirurgical.
- familia are un rol important in gestionarea anxietatii si in modelarea asteptarilor nerealiste;
- chirurgul are dreptul sa refuze tratamentul chirurgical (corectia deformatiilor ante-piciorului) in cazul deficitului de comunicare medic-pacient; pacientul are dreptul si posibilitatea de a-si cauta un alt medic curant.
Are chirurgul dreptul de a refuza interventia chirurgicala?
- are chirurgul dreptul de a-si "selecta" pacientii?
- corectia deformatiilor ante-piciorului nu este o interventie imperativa si nici urgenta: chirurgul nu este obligat (legal, etic sau moral) sa realizeze interventia chirurgicala.
- ne-realizarea acestei interventii nu pune in pericol viata sau sanatatea pacientului;
- corectia deformatiilor ante-piciorului nu este o simpla procedura mecanica de re-pozitionare a unui os deplasat. Este un concept terapeutic complex, un proces indelungat, ce necesita colaborare impecabila medic-pacient.
- decizia pacientului de a solicita interventia este rezultatul unui compromis intre ratiunea estetica si deficitul functional;
- motivatia estetica este adesea primordiala (mai ales in cazul femeilor), iar aceasta motivatie creste enorm asteptarile pacientului;
- asteptarile realiste presupun o comunicare rezonabila pacient-chirurg; rata de succes a interventiei este determinata, in mare masura, tocmai de comunicarea pacient-chirurg.
- dificultate de comunicare = pacient ne-informat;
- pacientul ne-informat are asteptari total ne-realiste in privinta rezultatului interventiei;
- daca rezultatul nu este pe masura acestor asteptari ne-realiste, apare un sentiment de frustrare majora;
- asteptarile ne-realiste pot fi „ajustate” printr-o comunicare eficienta medic-pacient;
- comnicarea eficienta asigura "educarea" pacientului si corectia asteptarilor ne-realiste;
- desigur ca exista esecuri ale interventiei chirurgicale, cel mai adesea imputabile tratamentului inadecvat;
- in cazul deformatiilor ante-piciorului, rezultatul poate fi perceput subiectiv ca un esec (de catre pacient), desi rezultatul obiectiv (analiza clinica, examinarea radiografiilor etc) poate fi considerat ca fiind unul corect;
- pacientul eligibil pentru corectia deformatiei va avea o buna cunoastere a afectiunii, a evolutiei acesteia si a tratamentului propus;
- pacientul eligibil pentru corectia deformatiei va respecta indicatiile medicale ale chirurgului, se va prezenta la consultatiile de control, va avea o comunicare rezonabila cu chirurgul;
- un rezultat corect presupune existenta unei "alchimii medic-pacient", bazata pe o corecta informare a pacientului asupra severitatii deformatiei si asupra posibilitatilor de corectie la indemana chirurgului;
- profilul psihologic al pacientului are o importanta deosebita: pacientul care nu asculta explicatiile chirurgului, care este revendicativ sau care contesta competenta chirurgului poate fi refuzat.
- multe dintre procesele de malpraxis rezultate in urma corectiei deformatiilor ante-piciorului sunt datorate fie asteptarilor ne-realiste ale pacientului, fie promisiunilor exagerate ale chirurgului, fie deficitului de comunicare chirurg-pacient;
- chirurgul are dreptul sa refuze tratamentul chirurgical (corectia deformatiilor ante-piciorului) in cazul deficitului de comunicare medic-pacient. O despartire amiabila este preferabila unui proces de malpraxis.
Veti putea purta o incaltaminte eleganta?
Veti obtine piciorul mult dorit, 100% functional, 100% "normal"?
- pacienta doreste "un picior nou": transformarea unui picior "defect", cu articulatiile compromise si cu o functionare alterata, intr-un picior "fin", nedeformat si 100% functional, capabil de orice efort imaginabil;
- interventiile chirurgicale moderne vizeaza atat modificarea formei piciorului (obiectiv estetic), dar mai ales imbunatatirea functiei piciorului (obiectiv functional);
- dupa zeci de functionare inadecvata, articulatiile piciorului au dobandit un echilibru (s-au adaptat deformatiei), iar modificarea formei piciorului poate perturba acest echilibru;
- nu se poate cuantifica, prin criterii obiective de tip predictiv, functionarea piciorului dupa corectia formei acestuia. Pot persista anumite senzatii, uneori chiar dureri, ce modifica negativ perceptia pacientei privind calitatea rezultatului operatiei.
- in cazul distrugerii preoperatorii a articulatiei (modificari artrozice), efortul post-operator trebuie adaptat cu grija, evitandu-se mersul pe distante lungi;
- sunt necesare uneori interventii secundare, ce pot imbunatati functionalitatea piciorului deja operat.